L’#Apnée de l’#Amour : #Rencontre #Fugace et #Éternel #Souvenir
Parfois, dans le tumulte du quotidien, au détour d’une rue, une rencontre sublime s’inscrit dans notre mémoire — un simple regard, mais assez puissant pour retenir le temps et couper le souffle. I. L’Instant Suspendu : La Rencontre des Regards Dans l’agitation d’une rue animée, parmi les passants et le flou des visages, deux regards se croisent. Ce moment précis, suspendu entre le bruit et le silence, réunit deux âmes en une fraction de seconde. Un souffle est retenu, et l’apnée s’installe, comme si le monde entier venait de s’arrêter. Au cœur d’un tumulte urbain, Un souffle coupé, le temps incertain, Deux regards, foudre silencieuse, Rendent l’instant solennel, délicieux. II. L’Éblouissement : Beauté Inoubliable La beauté de ce visage anonyme imprime un tableau indélébile dans l’esprit. Les traits, la lumière dans les yeux, la douceur d’un sourire — tous s’accrochent, s’ancrent dans la mémoire. Jamais une image n’a sera si vivante, si éternelle, marquant l’âme d’une empreinte indélébile. Visage peint d’un rêve infini, Beau tableau sur la toile grise, Ton éclat gravé en esprit, Un portrait que […]
L’#Impact #Économique et #Sanitaire de l’#Apnée du #Sommeil #Obstructive
L’apnée du sommeil obstructive (OSA) est un trouble respiratoire courant qui affecte des millions d’adultes dans le monde. Malgré sa prévalence élevée et ses conséquences graves, l’OSA reste souvent sous-diagnostiquée et mal comprise, entraînant des répercussions considérables sur la santé publique et l’économie. Cet article explore en profondeur l’impact économique et sanitaire de l’OSA, s’appuyant sur des études récentes qui révèlent l’ampleur de cette crise invisible. Définition et Mécanisme de l’Apnée du Sommeil Obstructive L’OSA se caractérise par des épisodes répétés d’obstruction des voies respiratoires supérieures durant le sommeil. Ces interruptions respiratoires peuvent survenir des dizaines de fois par heure, entraînant des micro-réveils qui fragmentent le sommeil. Les principaux symptômes incluent : Ronflements : Souvent forts et fréquents. Somnolence diurne excessive : Cela peut impacter considérablement la qualité de vie et la performance au travail. Maux de tête matinaux et irritabilité. À long terme, l’OSA est associée à des dangers accrus de maladies cardiovasculaires, de diabète, d’accidents vasculaires cérébraux et d’infarctus du myocarde, selon l’American Academy of Sleep Medicine. Charge Économique : Un Poids Sous-Estimé Les répercussions économiques de l’OSA sont significatives. Une […]
#Rue de #Verneuil : #Évasion au #Cœur de l’#Univers de #Serge #Gainsbourg
Nichée au cœur de Paris, rue de Verneuil, une adresse enchantée révèle son secret : ici habita l’incomparable Serge Gainsbourg. Pour les âmes sensibles et les admirateurs inconditionnels, ce n’est pas simplement un lieu, mais un sanctuaire dédié à l’art, à la poésie et à la mélancolie. En entrant dans cet appartement chargé d’histoire, chaque visiteur ressent une apnée émotionnelle, une suspension du temps où l’ombre de cette légende semble danser au rythme de ses souvenirs. Un Sanctuaire Éclectique La porte s’ouvre sur un monde où chaque détail évoque l’essence même de Gainsbourg. À chaque pas, le cœur des visiteurs bat plus fort, comme si un doux enchantement les engourdissait. Ils pénètrent dans un univers où l’intimité se mêle à la grandeur, où le climat de création palpita sous les toits parisiens. Les murs témoignent de son génie, ornés de disques, de lettres, de créations qui ont bouleversé la chanson française. Les visiteurs, subjugués, ressentent une apnée palpable ; ils retiennent leur souffle devant tant de beauté. Chaque recoin est chargé d’histoires, de passions et de poésie. La lumière, tamisée, […]
L’#Apnée du #Sommeil et Son #Impact sur les #Rythmes #Circadiens
L’apnée du sommeil, plus spécifiquement appelée syndrome des apnées-hypopnées du sommeil (SAHOS), est un trouble respiratoire commun qui se manifeste par des pauses respiratoires répétées pendant le sommeil. Ces interruptions peuvent entraîner des baisses sévères du niveau d’oxygène dans le sang (hypoxie) et se produire généralement plusieurs fois par heure. On estime que près de 1 milliard de personnes sont affectées à l’échelle mondiale, avec environ 1,8 million de patients recevant un traitement en France, généralement via une thérapie par pression positive continue (PPC). Mécanisme de l’Apnée du Sommeil Les épisodes d’apnée se caractérisent par une fermeture du pharynx, soit de manière complète, soit partielle, entraînant des interruptions respiratoires pouvant durer de 10 secondes à plus d’une minute. Ces événements constituent un facteur de risque important pour diverses conditions de santé, y compris les maladies cardiovasculaires et le diabète de type 2, en raison de leur impact néfaste sur le système cardiovasculaire et le métabolisme. La Relation entre l’Apnée du Sommeil et les Rythmes Circadiens Une étude menée par l’Université Grenoble Alpes, l’Inserm, et le CHU Grenoble Alpes, récemment publiée […]
#Cendrillon : L’#Attente #Éternelle, l’#Amour et les #Nuits #Troublées
Il était une fois, dans un royaume lointain, une jeune fille au cœur pur prénommée Cendrillon. Son histoire, immortalisée par les mots enchanteurs de Charles Perrault, est connue de tous : un rêve de liberté, un bal éblouissant, et bien sûr, le prince charmant. Cependant, derrière cette toile de fond ravissante et ces robes étincelantes, se cache une réalité moins romantique mais tout aussi poignante : les nuits de Cendrillon étaient souvent troublées par l’apnée du sommeil. Un Destin de Servitude et de Rêves Dès l’aurore, Cendrillon se levait de bonne heure, passant sa journée à s’occuper de ses demi-sœurs et de sa belle-mère. Le service était son quotidien, et son cœur, bien que meurtri, gardait l’espoir d’un avenir meilleur. Mais alors qu’elle rêvait de danses et de rires, ses nuits devenaient un véritable combat. Loin d’être un conte de fées simplement flirtant avec la magie, la vie de Cendrillon était marquée par des réveils pénibles dus à l’apnée du sommeil. Imaginez-la, allongée dans son lit modeste, aspirant à la liberté dans ses rêves mais interrompue par des pauses respiratoires. […]
#Romy #Schneider : Une #Dernière #Apnée entre #Lumière et #Ombre
Alors que je me pose pour écrire ces quelques lignes en hommage à Romy Schneider, une vague d’émotion m’envahit. Chaque mot que je couche sur cette page résonne en moi comme un écho de sa vie, de sa beauté, de ses luttes. Romy n’était pas qu’une actrice pour moi. Elle représentait une femme complexe, nuancée, à la fois forte et vulnérable, dont chaque souffle exprimait une vérité émotionnelle profonde. Je me souviens de ses derniers instants, ces moments d’apnée, suspendus dans le temps, qui deviennent des reflets de sa vie tumultueuse. Son dernier souffle n’est pas seulement une fin, c’est un ultime acte de grâce qui encapsule tout ce qu’elle a été. Alors que je pense à elle, je peux presque sentir le poids de son histoire sur mes épaules, chaque larme versée, chaque éclat de rire partagé, chaque victoire et chaque défaite. En écrivant ces mots, je me rappelle la profondeur de son existence, comme un reflet sur des eaux calmes. Cela me pousse à réfléchir sur le sens de la vie, sur l’amour qui nous consomme, sur les […]
#Sous les #Étoiles : #Mon #Évolution de #Médecin #Généraliste à #Veilleur de #Nuit
Il était une fois, dans les couloirs d’un cabinet médical, un médecin généraliste comme tant d’autres, qui, armé de stéthoscopes et de prescriptions, naviguait entre les rendez-vous, les diagnostics et les traitements. Mais la vie a un sens de l’humour étonnant, et elle m’a conduit sur un chemin inattendu : celui de veilleur de nuit. Dans ce voyage vers l’obscurité, j’ai découvert la beauté de l’empathie et la puissance du sommeil, révélant à mes patients que la nuit, loin d’être une simple pause, est une période riche en profondeur et en guérison. Un Tiers de Vie : La Magie du Sommeil Le sommeil, ce doux état de répit, représente un tiers de nos vies. Imaginez un monde où ce moment précieux est négligé ! Comment l’âme peut-elle guérir si elle se débat dans les ombres de ses préoccupations nocturnes ? Chaque nuit, alors que les étoiles dansent au-dessus de nos têtes, je réalise combien il est crucial de prendre soin de cette partie cachée de nos vies. C’est là, dans le silence apaisant des heures sombres, que se trament […]
#Passage de la #PPC à la #VNI dans la gestion avancée de la #BPCO
La bronchopneumopathie chronique obstructive (BPCO) est une maladie respiratoire complexe souvent exacerbée par des épisodes aigus pouvant mener à une insuffisance respiratoire critique. Chez de nombreux patients, la pression positive continue (PPC), qui est couramment utilisée pour le traitement du syndrome d’apnée du sommeil, peut devenir insuffisante durant ces exacerbations. Dans de tels cas, la transition vers la ventilation non invasive (VNI) devient essentielle pour stabiliser l’état du patient, prévenir l’intubation, et améliorer les résultats cliniques. Pourquoi Passer de la PPC à la VNI ? Échec de la PPC dans les exacerbations aiguës : La PPC est souvent incapable de corriger une hypercapnie sévère ou une acidose respiratoire chez les patients BPCO durant une décompensation aiguë. La VNI apporte un support ventilatoire bi‑niveau ajustable, augmentant ainsi l’efficacité de la ventilation alvéolaire. Insuffisance respiratoire hypoxémique : Si l’hypoxémie persiste malgré l’usage d’oxygène à haute concentration, la VNI permet non seulement de stabiliser l’oxygénation mais aussi de réduire le risque d’hyperoxie. Prévention de l’intubation : La VNI est recommandée précocement lors des exacerbations pour éviter l’intubation et la ventilation mécanique invasive, […]
#Masque, #Vin et #Gueule de #Bois : La #Mâchoire du #Désastre
Oh bordel, quelle nuit. Tu rentres en titubant, la bouche pleine de résidus de tapas et de promesses non tenues, et là — la bête t’attend. Le masque PPC, posé comme un piège à con sur la table de chevet, te regarde d’un air de défi. Le tuyau s’enroule comme un ver géant, prêt à t’étrangler si tu fais le moindre pas de danse hasardeux. Bienvenue chez vous, capitaine Déchu. Acte I : La fouille à mains nues Dans la semi-obscurité, tu tâtonnes comme un braqueur sans plan, les doigts poisseux, la sangle collée à la chaise. Le masque se retourne, joue à cache-cache avec ton nez, te gifle presque avec une odeur de plastoc et de sueur. Chaque attache est une vraie d’énigme ; tu luttes contre l’élastique comme si ta dignité en dépendait — spoiler : non, elle a déjà rendu les armes. Acte II : Le montage tryhard Tu enfiles l’engin en mode bricolage extrême : tête en arrière, bras qui partent en spaghetti, hoquets hoquet en fond sonore. Tu sens l’air froid te claquer la cornée […]
#Dormir #Seul : Le #Danger #Imminent des #Apnées du #Sommeil
Dormir seul. C’est le Saint Graal des solitaires, la quête suprême de l’indépendance nocturne. Mais laissez-moi vous dire une chose : c’est aussi un ticket direct pour le royaume des apnées du sommeil, et croyez-moi, ce royaume n’est pas un endroit où vous voulez traîner. Oui, je parle de ce plaisir coupable d’ignorer la vigilance qui pourrait vous garder en vie. Sans un lanceur d’alerte à vos côtés, il est temps de faire face à la réalité : vous êtes en danger ! Quand le Silence se fait Assourdissant Imaginez un instant : vous, dans votre lit douillet, tout va bien… jusqu’à ce que votre respiration se transforme en un concert de bruits de mort imminente. Les apnées du sommeil ne savent pas faire preuve de politesse. Elles arrivent sans crier gare. Et vous ? Vous êtes là, à jouer les héros dans votre propre drame, sans personne pour frapper à votre porte (ou plutôt à votre visage) pour vous sortir de cet état comateux. Ah oui, la bonne vieille technique de dormir comme une brique. Qui a besoin d’un […]
#Congrès du #Sommeil #2025 , L’#Apnée du #Sommeil , Une #Épidémie #Silencieuse en #Pleine #Expansion
Lors du Congrès du Sommeil 2025 à Strasbourg, l’apnée obstructive du sommeil (SAOS) a été le sujet central d’une réflexion sur l’avenir des soins liés à cette condition encore mal comprise mais grandiose. Une étude récente des États-Unis prévoit que la prévalence du SAOS modérée à sévèrement augmentera de 37 % d’ici 2050, accentuée par le vieillissement de la population et l’évolution des comorbidités telles que l’obésité. Ce constat soulève des enjeux cruciaux pour les professionnels de la santé et les systèmes de soins, bien que des traitements potentiels comme les analogues du GLP-1 pourraient modérer cette croissance. Bénéfices et Limites de la Pression Positive Continue (PPC) La pression positive continue (PPC) a depuis longtemps fait ses preuves comme traitement de référence pour réduire l’indice d’apnée-hypopnée (IAH), améliorant la somnolence diurne et la qualité de vie des patients. Des études récentes, citées par des chercheurs comme Cistulli et Malhotra, confirment que la PPC diminue non seulement les visites aux urgences mais réduit aussi la consommation de soins de santé, y compris pour les patients souffrant de maladies cardiaques. Ce bénéfice […]
#Barbara : Les #Apnées d’une #voix qui #Déchire
Dans le panthéon de la chanson française, Barbara occupe une place singulière, celle d’une prêteresse dont la voix est à la fois un refuge et une confession. Ses mélodies, tissées avec une délicatesse infinie, sont des voyages intérieurs où chaque mot, chaque silence, trouve sa place avec une précision déchirante. Imaginez-vous, plongé dans l’écoute de L’Aigle noir, cette ballade mystérieuse qui s’élève doucement, comme un matin d’hiver hésitant à se dévoiler. Les apnées, ces fragments de silence que Barbara s’autorise, suspendent le temps. Elles ne sont pas de simples pauses ; elles sont autant de respirations qui enveloppent l’âme, la présage sur le fil tenu de l’émotion. Barbara savait ce que signifiait vivre chaque note, respirer chaque mot comme un dernier sursaut de vie. Quand elle interprète Göttingen, ce n’est pas qu’une chanson qu’elle offre, c’est une part d’elle-même, une réconciliation entre l’enfance et l’adulte, la guerre et la paix, où chaque silence résonne plus fort que la plus puissante des symphonies. Ces apnées, moments suspendus entre deux murmures, nous rappellent que l’amour et la souffrance sont étroitement liés, que […]
Je #Suis un #Rebelle au #Service du #Vivant, #Mon #Cœur #Refuse l’#Indifférence.
Je suis médecin , je suis fier , j’assume et je revendique mon droit d’émotions , de pleurs , d’angoisses et de joies jouissives personnelles et intimes. J’aime les gens , c’est une hymne à l’amour de l’humain. Avant tout, je suis chair, souffle, mémoire. Devant moi se respecte des visages qui présagent des nuits, des histoires tissées de rires et de larmes, des silences qui pèsent. Chaque corps est une géographie secrète ; chaque regard, une mer à aborder avec respect. La médecine qui ne s’agenouille pas un instant devant cette humanité est une route sans chaleur arbre, une lumière sans âme. L’empathie n’est pas une leçon, c’est un art vivant : elle naît d’un regard qui s’attarde, d’un silence qui accueille, d’une voix qui sait apaiser sans mentir. Elle se transmet comme une mélodie — par l’exemple, par les mains qui consolent, par les paroles qui rendent la peur moins lourde. Elle ne s’apprend pas sur un amphithéâtre, elle se cultive au chevet, dans l’odeur du café partagé, dans la confiance qui se gagne goutte à goutte. Je […]
Le #Petit #Chaperon #Rouge : #Entre #Apnée et #Délire
Il était une fois, dans une forêt où même les arbres avaient des arrière-pensées, une petite fille surnommée Petit Chaperon Rouge. Avec son manteau flamboyant, elle attirait les regards, mais pas forcément les bons. La réputation du Petit Chaperon n’était pas seulement celle de la mignonne fillette livrant des douceurs à sa grand-mère — non, derrière ce visage angélique se cachait un mélange explosif de naïveté et de bravade. Elle n’imaginait pas que son chemin était parsemé de dangers bien plus sournois que le simple fait d’oublier de vérifier les ingrédients de ses pâtisseries. Chapitre 1 : Le Loup dans l’Ombre Tout le monde connaît l’histoire : le Grand Méchant Loup, un carnivore au sourire mielleux qui se nourrissait de peur et de fraises des bois, attendait de capturer notre héroïne. Mais, dans cette version caustique, le Loup n’était pas qu’un prédateur inopportun. Non, il était un spécialiste en suspense, un expert en apnée, enseignant à ses congénères quel souffle retenir pour créer le plus de tension possible avant de dévorer sa proie. En clair, le Loup prenait un […]
#Voyage au #Cœur de la #Nuit #Préhistorique : #Urg, #Apnée et #Ronflettes
Ah, la préhistoire… Une époque où l’homme était à la fois intrépide et inconscient, prêt à braver les dangers du monde sauvage, mais totalement démuni face à un autre adversaire redoutable : l’apnée du sommeil. Imaginez un instant… entrailles de roches, un foyer vibrant de flammes vacillantes, et Urg, notre héros préhistorique, endormi au milieu de cette symphonie nocturne. Scène de Nuit : Ronflements et Séismes Imaginez ceci : Urg, fier guerrier de la tribu de la Vallée de Roches Creuses, est en train de trouver sa part de repos bien méritée. Ses ronflements résonnent à travers la caverne comme les grondements d’un volcan en émoi. À coups de gargarismes gutturaux, Urg déchaîne une puissance sonore que même les mammouths, impressionnés, fuiraient par peur d’un cataclysme. Grunkla, l’amante patiente et pragmatique, s’enroule dans sa peau de bête, impose de trouver un sursis pour ses pauvres tympans martyrisés. Le bruit furieusement régulier ne tarde pas à interrompre même le chant nocturne des hiboux. Tout le monde sait qu’il n’y aura pas de prédateur cette nuit, bien trop effrayés par la nouvelle […]
#Ombres de la #Nuit : L’#Inattendue #Connexion entre #Ménopause et #Apnées
La ménopause est une période de transition physiologique majeure chez la femme qui s’accompagne de modifications hormonales, métaboliques et corporelles susceptibles d’augmenter le risque et la sévérité de l’apnée obstructive du sommeil (AOS). I. Données épidémiologiques : la ménopause et l’augmentation de la prévalence de l’AOS Plusieurs études populationnelles montrent une augmentation nette de la prévalence de l’AOS chez la femme après la ménopause, dépendant de l’âge et de l’indice de masse corporelle (IMC). Avant la ménopause, l’AOS est nettement moins fréquente chez les femmes que chez les hommes ; après la ménopause, le risque féminin se rapproche de celui des hommes. Étude clé : Bixler et al. (2001) ont montré que la prévalence de la respiration anormale pendant le sommeil augmente après la ménopause, même après ajustement pour l’âge et l’IMC, suggérant un rôle propre des changements hormonaux et/ou métaux liés à la ménopause. Tendances récentes : des analyses de population confirment une augmentation globale de la prévalence des troubles respiratoires du sommeil, et la ménopause est identifiée comme un facteur de risque important parmi les femmes d’âge moyen […]
#Sommeil #Profond, #Nettoyage #Cérébral et #Apnée #Obstructive du#Sommeil :
Sommeil profond, nettoyage cérébral et apnée obstructive du sommeil : comment la fragmentation du sommeil menace la santé des neurones Le sommeil profond (sommeil à ondes lentes) joue un rôle central dans la restauration cérébrale. Outre la consolidation musculaire et la régulation métabolique, il active des mécanismes physiques permettant l’élimination des déchets métaboliques du cerveau. L’apnée obstructive du sommeil (AOS), en fragmentant le sommeil et en provoquant des épisodes d’hypoxie intermittente, compromet ces mécanismes. I. Le cerveau et l’élimination des déchets : Pas de « système lymphatique classique » dans le parenchyme cérébral Contrairement aux autres tissus, le cerveau ne possède pas de réseau lymphatique intraparenchymateux identique à celui du reste du corps. Le drainage des déchets s’appuie donc sur des voies liquides spécialisées et sur des structures périvasculaires Le système glymphatique Défini principalement chez la souris et soutenu par des observations humaines, le système dit « glymphatique » met en jeu la circulation du liquide cérébro-spinal (LCS) le long des espaces périartériels, l’influx dans le parenchyme puis l’élimination par des espaces périvenaires. Les astrocytes, via les canaux aquaporine‑4 (AQP4) […]
#Dernier #Rendez #Vous : #Ma #dernière #Apnée, et puis la #Vie qui #Respire #Ailleurs.
Il y a des silences qui me pèsent comme des océans, et d’autres qui, contre toute attente, s’ouvrent comme des aurores. Je me souviens de cette dernière apnée — ce souffle qui hésite, qui s’éloigne, puis qui s’éteint — et de la gravité du moment où tout bascule. Et pourtant, dans cette béance, j’ai vu naître la plus humble et la plus sublime des promesses : le don d’organe, ce geste où la fin devient seuil et où l’absence se transforme en possibilité pour un autre être humain. Penser au don m’a confronté à une vérité paradoxale que j’ai dû apprendre à accepter : la disparition d’un corps peut contenir la germination d’une autre vie. Le cœur qui s’est ralenti chez celui que j’aimais battra de nouveau ailleurs ; des poumons fatigués prêteront leur souffle à quelqu’un qui croyait ne plus pouvoir respirer ; des reins rendront le matin possible à un inconnu. Chaque greffe m’apparaît désormais comme une lettre d’amour anonyme, déposée dans des mains étrangères, qui redessine des vies et réécrit des histoires. C’est une transmission silencieuse, au‑delà […]
#Quand l’#Intelligence #Artificielle #Prend les #Pouls de la #Médecine
En 2026, la transformation du domaine médical que nous avions à peine effleurée en 2020 est désormais une réalité omniprésente. L’intelligence artificielle (IA) n’est plus une simple aide, mais un partenaire essentiel de la pratique médicale. Les médecins d’aujourd’hui n’ont plus à subir cette évolution technologique; ils doivent l’embrasser, la maîtriser et l’intégrer de manière fluide dans leur quotidien. Une intégration naturelle de l’IA dans le parcours de soins Imaginez un cabinet médical où l’IA est omniprésente. Chaque patient qui entre est automatiquement analysé par des systèmes capables d’extraire et de croiser des données de multiples sources : données médicales, tendances épidémiologiques et mêmes comportements de santé en temps réel grâce à des dispositifs portables. L’IA propose des diagnostics préliminaires et des traitements personnalisés, déchargeant ainsi le médecin des tâches administratives et analytiques lourdes, ce qui lui permet de se concentrer sur l’interaction humaine, la compassion et l’accompagnement des patients. Le médecin comme chef d’orchestre de la santé connectée Dans ce nouvel écosystème, le médecin n’est pas remplacé; il devient le chef d’orchestre d’une symphonie technologique. La maîtrise de l’IA […]
L’#Humain : La #Clé de #Voûte de la #Médecine à l’#Ère #Numérique
À la croisée des chemins entre technologies avancées et traditions médicales, un élément demeure fondamental, primordial, et pourtant trop souvent négligé : l’humain. Alors que nous naviguons dans les eaux tumultueuses de la transformation numérique, on pourrait facilement être tenté de considérer les nouvelles technologies comme les piliers inébranlables de la médecine moderne. Pourtant, en réalité, c’est l’humain qui doit rester la clé de voûte de cette discipline. Que signifie être médecin si l’on perd de vue la personne au-delà de la pathologie, le patient au-delà du diagnostic ? La technologie, de la télémédecine à l’intelligence artificielle, tout en apportant des solutions innovantes, ne doit jamais occulter ce qui fait la richesse et l’essence même de la médecine : la relation humaine. Chaque patient est une histoire, une vie, une expérience éprouvante ou joyeuse. Il est bien plus qu’un ensemble de données à traiter. La médecine, dans sa quintessence, repose sur l’empathie, la compréhension et la compassion, des qualités impliquantment humaines. En nous projetant dans cette ère numérique, il est impératif que les praticiens gardent à l’esprit que ces […]
Le #Lien #Étonnant entre le #Syndrome des #Paupières #Lâches et l’#Apnée du #Sommeil
Le syndrome des paupières lâches (ou floppy eyelid syndrome) est un trouble ophtalmologique souvent sous-estimé et passé inaperçu. Bien que les patients puissent le considérer comme une simple gêne oculaire, ce syndrome peut en réalité être le signe avant-coureur d’un problème de santé plus large, notamment l’apnée obstructive du sommeil. Dans cet article, nous explorerons les associations entre ces deux conditions, les mécanismes sous-jacents, et l’importance de la détection précoce pour améliorer la qualité de vie. Qu’est-ce que le Syndrome des Paupières Lâches ? Le syndrome des paupières lâches est caractérisé par une laxité excessive de la paupière supérieure. Cela se traduit par une diminution de son tonus, facilitant l’étirement, et parfois même l’inversion de la paupière pendant le sommeil. Les symptômes courants comprennent : Irritation oculaire Rougeurs au niveau de la paupière Larmoiement excessif Sensation de grain de sable dans l’œil Photophobie (sensibilité à la lumière) Un homme se levant avec une paupière relâchée et un œil irrité pourrait rapidement attribuer ces signes à une fatigue ou une sécheresse, mais il est crucial de prendre ces symptômes au sérieux. […]
« Les #Échos d’une #Jeunesse #Aznavourienne : Une #Mélodie d’#Insouciance et d’#Espoir »
Dans le tourbillon de ma jeunesse, je revis un air familier, une mélodie intemporelle qui résonne comme une douce caresse sur l’âme. La voix d’Aznavour, avec ses paroles poignantes, évoque des souvenirs qui remontent à la surface comme des bulles d’émotion, rappelant des moments d’insouciance et de passion brûlante. Ces chansons sont le reflet d’une époque où chaque rêve semblait à portée de main, où les éclats de rire et les promesses suspendues dans l’air composaient la bande-son de mes jours. Mon cœur, à l’image de l’artiste, oscillait entre joie et mélancolie. Les paroles d’Aznavour étaient comme des échos de mes propres désirs — ces instants magiques sur des terrasses ensoleillées, où l’on partageait des secrets et des rires naïfs, scrutant l’avenir avec des yeux étoiles. C’était l’âge où l’insouciance guidait mes pas, chaque après-midi devenant une aventure inexplorée. Comme Aznavour avec ses héroïnes, je me laissais emporter par des passions dévorantes, des flirts échappés de livres de poésie. Et pourtant, lorsque la nuit tombait, le doux parfum de l’insouciance se mêlait parfois à des moments de doute, des nuits […]
#48 #Heures dans la #Vie d’un #Médecin #Généraliste : #Entre #Caméléon et #Gardien des#Ames
Dans ce grand ouvrage qu’est la vie, être médecin généraliste, c’est être tour à tour acteur, spectateur et metteur en scène. Chaque jour représente une représentation unique d’un jeu de rôle complexe, où l’empathie est mon meilleur allié et où le caméléon qui réside en moi prend vie. Là où le monde extérieur rencontre l’intimité des âmes, j’explore un carrefour émouvant, dédié aux souffrances humaines. La Danse de l’Empathie Dès que je pousse la porte de mon cabinet, je deviens le récipient de toutes les émotions. Mes patients arrivent, des bagages invisibles accrochés à leurs cœurs, des histoires souvent tissées de peine et d’espoir. Il est crucial pour moi de me transformer, tel un caméléon, pour m’adapter à leurs réalités. Cette capacité à changer de couleur, à jongler avec les émotions des autres, me permet de vivre une expérience humaine inégalée. Je les écoute, je les comprends, et à chaque consultation, je me glisse dans leur peau, je sens leurs douleurs. Ainsi, je ne suis pas seulement un médecin ; je suis un confiant, un ami, parfois même un étranger […]
La #Télémédecine et la #Santé #Connectée dans le #Suivi des #Traitements par #PPC
La révolution technologique dans le domaine de la santé transforme rapidement notre manière de gérer les soins aux patients. Avec l’industrie de la technologie qui évolue à un rythme effréné, il est essentiel d’envisager comment ces avancées peuvent être appliquées dans des domaines spécifiques comme le traitement par Pression Positive Continue (PPC). L’intégration des objets connectés et des plateformes numériques offre une opportunité unique d’améliorer le suivi des patients et d’initier un changement radical dans la manière dont les soins médicaux sont fournis. 1. Du Télé-suivi à la Télésurveillance Le télé-suivi implique le suivi des patients à distance, généralement par le biais d’appels vidéo, de téléconférences ou de questionnaires envoyés par e-mail. Bien que cette méthode soit efficace pour certaines consultations médicales, elle repose souvent sur des rapports périodiques sporadiques, ce qui ne permet pas un suivi continu des variations de l’état du patient. En revanche, la télésurveillance offre une approche proactive en intégrant des dispositifs connectés qui collectent des données sur les paramètres vitaux. Par exemple : Glucomètres Connectés : Mesurant la glycémie en temps réel et envoyant des notifications […]
#Nouvelles #Recommandations #Françaises sur le #SAHOS , l’#Emergence des « #AROS »
Les recommandations françaises sur le syndrome d’apnées‑hypopnées du sommeil (SAHOS) de l’adulte sont en cours de révision — les propositions présentées pour discussion lors du Congrès de pneumologie de langue française (CPLF) à Lille marquent une évolution conceptuelle importante. Publiées initialement en 2010, les anciennes recommandations faisaient largement reposer le diagnostic et la classification de sévérité sur l’index d’apnées‑hypopnées (IAH). Les travaux récents proposés par les groupes de la SPLF et de la SFRMS remettent en cause l’usage exclusif de l’IAH comme marqueur de sévérité et introduisent des précisions diagnostiques et un nouveau concept : les anomalies respiratoires obstructives du sommeil (AROS). Rappels diagnostiques : définitions et mesures Mesure centrale : l’IAH (index d’apnées ou hypopnées) reste la mesure la plus consensuelle pour quantifier les événements respiratoires pendant le sommeil. Il correspond au nombre d’événements obstructifs par heure de sommeil/enregistrement. Seuils courants : le seuil de 5 événements/heure est conservé pour retenir des anomalies respiratoires. Pour les personnes ≥ 65 ans, un seuil de 15/h est proposé compte tenu de la fréquence accrue d’anomalies liées au vieillissement. Critère clinique […]
La #Princesse #Mélatonine et le #Parrain #Oxygène : La #Ronde #Sauvage de la #Survie #Cérébrale
Bienvenue dans la jungle – version cortex cérébral. Si tu pensais que le cerveau était un endroit sérieux à la lumière tamisée où tout le monde fait son boulot sans broncher, tu vas vite déchanter. Ici on va parler vrai, salir un peu les synapses et dépoussiérer la science : place au grand bal du neurone, ce survivant aguerri toujours au bord du burnout, qui doit sa misérable et brillante existence à deux entités déjantées, la princesse Mélatonine et le parrain Oxygène. SCÈNE 1 : LE NEURONE AU BOUT DE SA VIE (ET DE SA NUIT) Imaginez Jean-Pulse, ton neurone ordinaire, mais avec la tête d’un mec qui sort de deux rave parties, un lendemain de date limite, perclus de stress, dopé à la caféine et titubant au bord du gouffre. Sa mission : rester en vie pour la ronde cérébrale. Pas simple quand t’es bombardé de messages nerveux, de toxines, d’alertes « niveau de batterie faible » et que tes voisins astrocytes font la sieste. C’est là que débarque la princesse Mélatonine, drapée dans une cape d’obscurité soyeuse et […]
#Après #65 Ans : Un #Français sur 3 #S’étouffe la #Nuit ! L’#Apnée du #Sommeil, un #Tueur #Silencieux
L’apnée du sommeil est un trouble du sommeil sérieux mais souvent sous-diagnostiqué, qui se caractérise par des interruptions répétées de la respiration pendant le sommeil. Ces interruptions peuvent être provoquées par un blocage des voies aériennes (apnée obstructive) ou par un dysfonctionnement dans le signalement du cerveau qui contrôle la respiration (apnée centrale). Types d’Apnée du Sommeil Apnée Obstructive du Sommeil (AOS) : La plus courante, elle est due à un blocage des voies respiratoires. Cela se produit souvent lorsqu’il y a un relâchement des muscles à l’arrière de la gorge. Apnée Centrale du Sommeil (ACS) : Moins fréquente, elle se produit lorsque le cerveau ne parvient pas à envoyer les signaux appropriés aux muscles qui contrôlent la respiration. Statistiques et Prévalence En France, une étude de l’Institut National de la Santé et de la Recherche Médicale (INSERM) révèle qu’environ 30% des individus de plus de 65 ans souffrent d’apnée du sommeil. Cette prévalence suggère une crise de santé publique silencieuse, sous-estimée par les systèmes de santé du monde entier. Causes et facteurs de risque Les facteurs conduisant à l’apnée du sommeil […]
#La #Nuit #Noire qui #Guérit : la #Lumière #Impacte votre #Cerveau
Pendant longtemps, beaucoup ont considéré la petite lampe de chevet, la veilleuse ou la télévision allumée comme des aides au sommeil — réconfort, habituation, peur du noir. Pourtant, des recherches récentes montrent que dormir dans l’obscurité totale n’est pas seulement une préférence personnelle : cela peut avoir des effets bénéfiques mesurables sur le cerveau, le rythme circadien, le métabolisme et la santé mentale. Les preuves scientifiques principales Lumière nocturne et mélatonine (Monash University, PNAS, 2019) Des travaux menés à l’Université Monash et publiés en 2019 dans PNAS ont montré que l’exposition à la lumière pendant le sommeil perturbe la production de mélatonine, l’hormone clé qui facilite l’endormissement et régule les rythmes circadiens. Même de faibles niveaux de lumière, selon ces études, peuvent retarder la diminution naturelle de la température corporelle et la montée de la mélatonine, prolongeant le temps d’endormissement et fragmentant le sommeil. Effets systémiques de l’éclairage artificiel nocturne (métanalyse, Annals of Medicine, février 2025) Une méta-analyse publiée en février 2025 dans Annals of Medicine a rassemblé des dizaines d’études explorant l’éclairage nocturne (domestique et environnemental) et ses conséquences. […]
#Vincent van #Gogh : L’#Apnée #Créatrice devant les #Toiles
Vincent van Gogh, figure emblématique de l’art moderne, est souvent peinturé à travers les lentilles du génie et de la souffrance. Mais derrière le regard immense de cet artiste se cache une expérience humaine complexe, où l’apnée émotionnelle joue un rôle central à chaque coup de pinceau. Pour lui, chaque toile est le reflet de ses luttes intérieures, une bataille où la respiration et l’expression artistique s’entrelacent dans une danse parfois tumultueuse. La Quête de l’Art : Une Apnée Intérieure Au moment où Vincent se tient devant une toile blanche, il ressent une apnée — un arrêt de souffle presque palpable. Cette sensation se transforme en une tension créatrice, née de l’urgence de traduire ses tumultes émotionnels en couleurs et en formes. Chaque instant passer devant la toile est une occasion de vivre intensément ses peines et ses passions. Ce qu’il ressent est plus qu’un acte artistique ; c’est un cri du cœur, une manière de canaliser ses démons intérieurs. La peinture devient alors son échappatoire, un refuge où les angoisses peuvent se diluer dans les pigments. Lorsque Vincent s’empare […]
#Édith #Piaf : Une #Vie en #Lumière et en #Ombre, le #Courage d’une #Apnée #Libératrice
Édith Piaf, cette voix inoubliable qui a marqué à jamais le paysage musical français, est bien plus qu’une chanteuse. Elle incarne un esprit indomptable, un cœur vibrant d’émotions et une vie tissée de passions, de pertes, et de résilience. Son célèbre chant « Non, je ne regrette rien » résonne à travers les âges, célébrant la force d’un amour vécu, tout en vivant l’ombre des apnées de sa vie. L’Apnée du Chagrin : La Perte de Marcel Perdre Marcel Cerdan, son grand amour, fut sans doute l’un des moments les plus dévastateurs de sa vie. Dans cette relation intense et passionnée, Édith trouva une source d’inspiration, mais aussi une douleur aiguë. Lorsque Marcel décède tragiquement dans un accident d’avion en 1949, la douleur qu’elle ressentit provoqua une sorte d’apnée émotionnelle. Son cœur, asphyxié par la perte, lui fit connaître les batailles contre la mélancolie, la solitude et une profonde tristesse. Mais cette apnée ne fut pas seulement un moment de suffocation ; elle alimenta sa créativité. Ses concerts, souvent marqués par des interprétations chargées d’émotion, sont le reflet de ce […]
#Confidences d’un #Veilleur de #Nuit : L’#Art de #Soigner les #Rêves #Troublés
Quand la ville se drape dans le calme mystérieux de la nuit et que les lumières s’amenuisent, je dépose mes pas dans l’ombre, embrassant le rôle d’un veilleur de rêves troublés. Médecin généraliste nocturne, je suis le gardien des heures sombres, celui qui s’attarde là où le sommeil, ce trésor dissimulé, se transforme en un champ de bataille pour tant d’hommes et de femmes. Mon engagement va au-delà du soin ; il s’agit d’un voyage intime et partagé, une danse délicate entre l’écoute bienveillante et les actions précises. Écouter les murmures de la nuit Dans le silence propice à la réflexion, chaque patient qui franchit mon seuil m’offre un fragment de son histoire. Ils entrent dans mon cabinet avec un poids de fatigue visible, des regards hantés par des nuits agitées, des rêves volés, des respirations hachées. C’est dans ces moments fragiles, empreints d’une vulnérabilité palpable, que je pose les bases d’une relation empreinte de confiance et de compréhension. Un espace d’accueil : Je crée un cocon de sérénité, un sanctuaire où l’angoisse peut se délier. Au moment où ils […]
Le #Rôle #Essentiel du #Médecin du #Travail dans le #Dépistage de l’#Apnée du #Sommeil en #Entreprise
L’importance du bien-être et de la sécurité au travail ne peut être sous-estimée. Un aspect souvent négligé, mais crucial à cet égard, est le dépistage et la gestion de l’apnée du sommeil. Ce trouble du sommeil, fréquent mais sous-diagnostiqué, a des répercussions significatives sur la santé des employés et, par extension, sur la productivité et la sécurité de l’entreprise. Le médecin du travail joue un rôle central dans l’identification et la gestion de cette condition. L’apnée du sommeil : Comprendre le trouble et ses impacts L’apnée obstructive du sommeil se caractérise par des interruptions temporaires de la respiration pendant le sommeil, causant un sommeil perturbé et une oxygénation insuffisante de l’organisme. Ses symptômes incluent une somnolence diurne excessive, des maux de tête matinaux, et des difficultés de concentration. Lorsqu’elle n’est pas traitée, l’apnée du sommeil peut mener à des problèmes de santé graves, tels que l’hypertension, les maladies cardiaques, et des troubles métaboliques. Impacts professionnels : Accidents de travail : La somnolence accrue accroît le risque d’accidents, particulièrement dans les emplois nécessitant une attention soutenue, comme la conduite ou l’utilisation de […]
Le #Dernier #Rendez-vous #Amoureux — L’#Apnée des #Nuits #Partagées
C’était notre dernier rendez-vous, ou du moins nous l’avons dit ainsi à voix basse, comme on prononce un mot défendu. La ville avait ce soir‑là la pudeur des lumières feutrées, et les pavés semblaient retenir le bruit de nos pas pour nous offrir un peu d’intimité. Tu portes encore ce parfum que j’ai appris à reconnaître au-delà des mots — une odeur qui revenait en vagues dans mes rêves, comme un souvenir obstiné qui refuse de s’éteindre. Nous avons parlé, d’abord de choses banales, comme pour retarder l’évidence. Les phrases glissaient entre nous avec douceur, mais leurs silences étaient des falaises : profonds, abrupts, et infiniment révélateurs. Je me souviens de ton regard qui revenait souvent, comme pour vérifier si j’étais toujours là, comme si la vérité pouvait se rattraper au bord d’une pupille. Nos mains se sont croisées, puis séparées, un contact hésitant qui portait tout le poids des nuits partagées. Ces nuits, j’en garde la mémoire en filigrane — des réveils au milieu d’un monde qui respirait à l’unisson, des draps froissés par des promesses murmurées, des heures […]
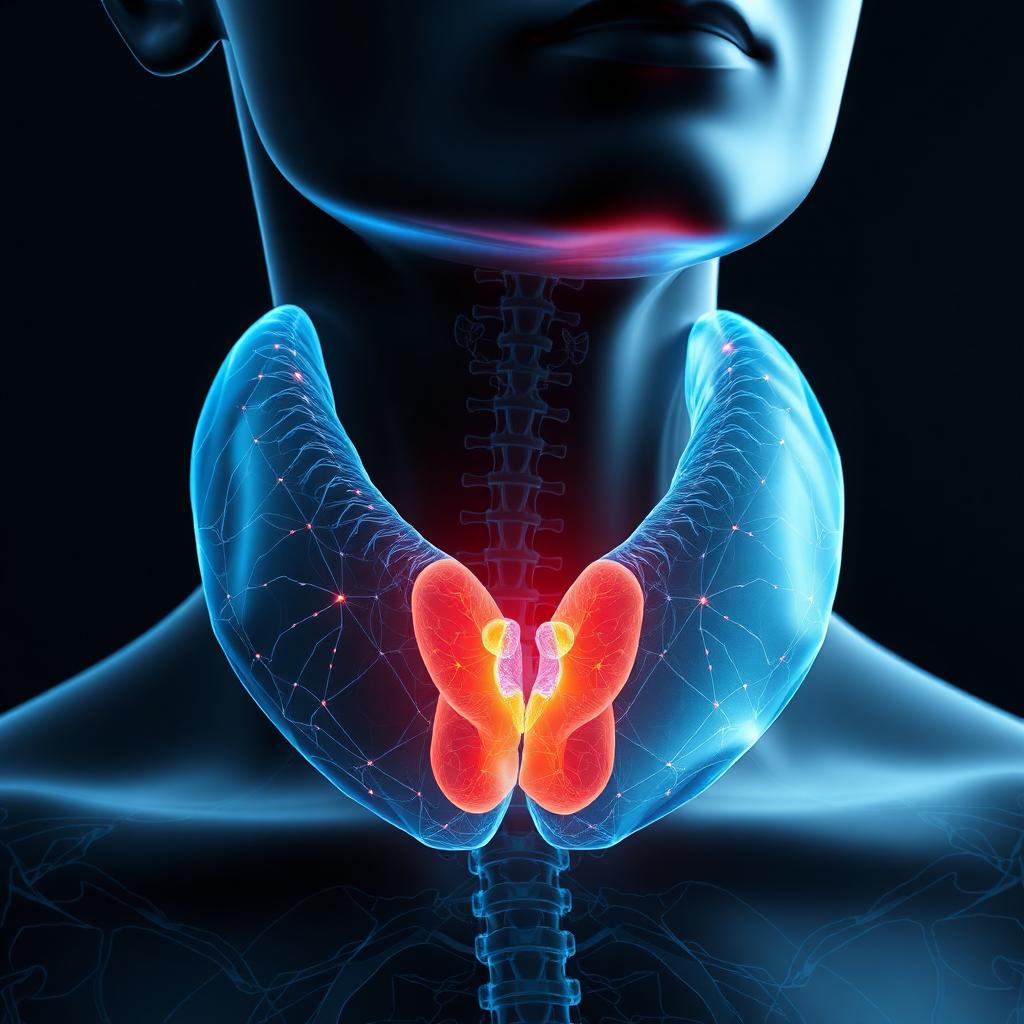
#Relations entre #Séquelles de #Thyroïdectomie et #Échec d’un #Traitement par #PPC
La thyroïdectomie, une intervention chirurgicale impliquant l’ablation partielle ou totale de la thyroïde, est souvent nécessaire pour traiter des troubles tels que le cancer de la thyroïde, l’hyperthyroïdie ou les maladies auto-immunes comme la thyroïdite de Hashimoto. Tandis que cette opération peut sauver des vies et soulager les symptômes liés à des pathologies thyroïdiennes, elle peut également avoir des répercussions significatives sur la santé à long terme des patients. Parmi ces répercussions, on trouve des effets secondaires qui peuvent nuire aux traitements ultérieurs, tels que la Pression Positive Continue (PPC), utilisée pour traiter l’apnée obstructive du sommeil (AOS). Cet article se penche sur la relation complexe entre les séquelles de la thyroïdectomie et l’adhésion aux traitements par PPC. Thyroïdectomie : Un aperçu des implications cliniques La thyroïdectomie peut entraîner un éventail de complications à court et à long terme. Les complications les plus fréquentes incluent l’hypothyroïdie, les problèmes vocaux et le syndrome du cou. Chacune de ces complications peut influencer la manière dont le patient tolère d’autres traitements, notamment la PPC. Hypothyroïdie : L’hypothyroïdie est un effet courant probable après […]
#Octobre 1492 : « La #Nuit des #Doutes , des #Apnées et des #Espérances : #Mon #Voyage #Vers l’#Inconnu »
Dans la nuit du 11 au 12 octobre 1492, je me tiens sur le pont de la Santa María, le cœur lourd et l’esprit tourbillonnant dans un maelström d’émotions. L’obscurité m’enveloppe, écrasante, alors que je scrute l’horizon, incapable de fuir cette peur omniprésente de l’échec. Les heures s’étirent dans une insomnie inéluctable ; chaque clapotis des vagues contre la coque de mon navire m’évoque les murmures d’un monde incertain. Que vais-je vraiment découvrir à l’aube ? Serai-je acclamé comme un héros, ou vais-je sombrer dans l’oubli, cet explorateur né du néant qui n’a rien trouvé ? Le vent froid siffle à travers les cordages, et je lève les yeux vers les étoiles scintillantes, lointaines témoins de ma quête. Leur éclat est à la fois rassurant et intimidant. Je suis conscient d’être engoncé entre deux mondes — celui que je connais et celui qui m’est entièrement inconnu. Chaque pensée, chaque souvenir des grands navigateurs d’antan — Marco Polo, Vasco de Gama, et d’autres — hante mon esprit comme un spectre. À quoi bon ces récits de gloire si je suis voué […]
Le #Souffle du #Bonheur : Une #Ode à la scène mythique de #Out of #Africa
Dans la lueur radieuse d’un coucher de soleil africain, où l’horizon se teinte de doux oranges et de roses délicats, un moment d’une profonde intimité se déploie au cœur de l’histoire d’amour épique d’Out of Africa. C’est dans ce récit poignant que se déroule une scène d’une tendresse bouleversante : Denys Finch Hatton, incarné avec charme par Robert Redford, lave les cheveux de Karen Blixen, interprétée avec une grâce remarquable par Meryl Streep. Tandis que l’eau cristalline glisse comme de la soie liquide sur ses cheveux blonds, une douce apnée de bonheur enveloppe Karen – un instant suspendu où le temps semble s’arrêter et où le monde extérieur s’efface. Les éclaboussures d’eau se transforment en une symphonie d’amour, chaque goutte vibrant d’une profonde connexion. Dans cet abandon total, Karen vit une apnée magique, où les fardeaux de son cœur s’allègent, laissant place à une joie et une confiance immenses. Dans le silence de ce lieu, le paysage africain, d’une beauté à couper le souffle, devient un témoin silencieux, les enveloppant d’une douce étreinte. Le parfum terreux et ensoleillé se mêle à […]
L’#Apnée du #Sommeil : #Briser les #Clichés et #Encourager le #Dépistage de #Masse
L’apnée du sommeil, un trouble du sommeil qui se manifeste par des interruptions répétées de la respiration pendant le sommeil, est souvent mal comprise et sous-diagnostiquée. Trop souvent, elle est réduite à des clichés associés à l’obésité, au diabète et à l’hypertension. Cependant, cette condition peut affecter tout le monde, affectant leur poids ou leur état de santé. Pour cette raison, il est impératif de sortir des sentiers battus, de reconsidérer la manière dont nous abordons le dépistage et de promouvoir une éducation thérapeutique centrale sur cette pathologie. Comprendre l’Apnée du Sommeil : Un Enjeu Complexe Définitions et types d’apnées L’apnée du sommeil se divise principalement en deux types : Apnée obstructive du sommeil (AOS) : C’est la forme la plus courante, provoquée par une obstruction des voies respiratoires supérieures lorsque les muscles de la gorge se relâchent pendant le sommeil. Cette obstruction peut provoquer des pauses respiratoires allant de quelques secondes à plusieurs minutes, perturbant ainsi le cycle de sommeil. Apnée centrale du sommeil : Moins fréquente, elle se produit lorsque le cerveau n’envoie pas les signaux corrects […]
L’#Univers #Émotionnel de #Tarantino : #Quand le #Cinéma #Devient #Apnée
Quentin Tarantino, c’est bien plus qu’un simple réalisateur ; c’est un architecte des émotions, un magicien du récit qui, à chaque nouvelle œuvre, nous plonge dans un océan de sensations contradictoires. Son cinéma est une explosion de couleurs, d’attitudes et de dialogues percutants, où l’artiste nous plonge dans un feu d’artifice émotionnel. En passant d’une scène à l’autre, il nous faut parfois retenir notre souffle, submergés par une apnée presque palpable, rendu encore plus enivrante par l’ambiance audacieuse et la démesure qui imprègne chaque film. L’œuvre de Tarantino débute avec Reservoir Dogs (1992), un film qui établit déjà son penchant pour la narration non linéaire et les dialogues incisifs. L’histoire d’un braquage de bijouterie qui tourne mal expose les tensions entre des criminels dont les noms sont codés par des couleurs — une astuce qui illustre déjà l’originalité du réalisateur. La scène d’ouverture, où les personnages discutent du sens de « Like a Virgin » de Madonna, semble superficielle mais nous plonge immédiatement dans leur psychologie. Ici, le spectateur ressent une sorte d’apnée : l’adrénaline monte alors que chaque personnage partage des […]
#Cyrano de #Bergerac : L’#Épopée #Nasale d’un #Héros #Sans #ORL !
Ah, Cyrano de Bergerac ! Ce héros aux vers enflammés et à l’appendice nasal impressionnant, prisonnier d’un corps que même les avancées technologiques du futur n’arriveraient pas à réconcilier avec le bon goût. Imaginez un instant qu’il puisse bénéficier d’une consultation auprès d’un oto-rhino-laryngologiste du futur, armé de technologies de pointe telles que des appareils de pression positive continue, aussi futuristes que efficaces pour traiter ce qui pourrait désormais être désigné comme l’« apnée du sommeil du grand nez » ! 🚀😴 Dans une époque où on ne soupçonnait pas encore l’existence des ORL, notre cher Cyrano aurait littéralement fait exploser le plafond de la médecine. Aurait-il troqué ses rimes émouvantes contre une machine à dormir, la PPC, qui lui ferait respirer paisiblement chaque nuit sans risquer de s’étouffer à la première tirade ? Que de vers malheureux aurait pu être écrit en toute tranquillité ! Fini les nuits à se réveiller en pleine suffocation, la tête pleine de métaphores, tourmenté par un appendice qui menace de l’emporter dans l’obscurité de l’apnée. Une vraie rédemption technologique ! Imaginons un Cyrano […]
#Apnée 3.0 : L’#Écart entre les #Données #Machines et la #Qualité de #Vie
L’Écart entre les Données Machines et la Qualité de Vie : Un Enjeu Critique pour les Patients atteints d’Apnée du Sommeil L’apnée du sommeil, notamment le syndrome d’apnées-hypopnées obstructives du sommeil (SAHOS), affecte des millions de personnes et peut entraîner des complications graves si elle n’est pas traitée correctement. Un des défis majeurs de sa prise en charge réside dans le fossé souvent observé entre les données objectives fournies par les appareils médicaux et l’expérience subjective des patients. Cet article approfondit cette problématique tout en s’appuyant sur des études clés. Données Machines : Un Aperçu Objectif Les dispositifs de diagnostic et de traitement comme la polysomnographie et les appareils CPAP collectant des données objectifs cruciaux tels que : Index d’apnée-hypopnée (IAH) : Mesure centrale pour diagnostiquer la sévérité du SAHOS. Saturation en oxygène : Indicateur de la diminution de l’oxygène sanguin pendant les événements apnéiques. Fréquence cardiaque et stades du sommeil : Pour détecter les stress physiologiques pendant le sommeil. Ces données permettent aux cliniciens d’évaluer objectivement l’efficacité des traitements et d’ajuster les protocoles en conséquence. Perception subjective : L’Expérience des Patients Nombreux […]
#Quand la #PPC #Transforme le #Lit en Parc Aquatique : L’#Amour à #Haut #Risque !
Ah, l’amour, ce doux rêve avec partagé un(e) partenaire ! Mais laissez-moi vous poser une question : qui a dit que dormir ensemble était une expérience charmante ? Peut-être quelqu’un qui n’a jamais partagé son lit avec un(e) partenaire équipé d’une PPC (pression positive continue). Parce que, mes amis, la douceur d’un sommeil partagé se transforme rapidement en un grand frisson aquatique, digne d’un film catastrophe ! Bienvenue au Cirque des Fuites Imaginez la scène : vous êtes confortablement blotti(e) dans votre couette, frissonnant à l’idée de vous abandonner au sommeil. Vous rêvez à la paix que vous allez enfin connaître, quand soudain, un bruit strident surgit d’un coin obscur, comme un dinosaure en pleine crise d’asthme 🤒. Votre moitié se prépare, masquée comme un astronaute aguerri, prêt(e) à conquérir les étoiles… ou du moins, à déranger votre sommeil paisible. Ce moment où le PPC démarre est crucial. Au départ, le bruit semble charmant, un peu comme une berceuse moderne. Mais les fuites que l’on découvre ensuite ? Un tout autre paysage, mes amis. Oubliez le doux bourdonnement d’un ventilateur […]
#La #Magie du #Sommeil : #Comment un #Bon #Coucher #Renforce l’#Esprit de #Votre #Enfant
Le sommeil est souvent négligé dans la discussion sur l’éducation et le développement des enfants, mais il est en réalité l’un des piliers fondamentaux pour un développement cognitif optimal. De nombreuses études révèlent que la qualité et la quantité de sommeil ont un impact direct sur les performances scolaires, la mémoire et le bien-être émotionnel des enfants. Dans cet article, nous explorons l’importance cruciale du sommeil pour les enfants à travers un prisme médical et scientifique. Pourquoi le Sommeil est-il Crucial ? Le sommeil joue plusieurs rôles vitaux dans le développement cérébral des enfants. Pendant le sommeil, le cerveau consolide les informations apprises durant la journée, favorisant ainsi la mémoire à long terme. Cela est particulièrement pertinent à l’âge scolaire, où l’apprentissage est intensif. Le sommeil aide également à réguler les émotions et à maintenir la santé mentale. Selon une étude publiée dans « Nature » , le sommeil est essentiel pour faciliter les processus d’apprentissage et de mémoire. Les chercheurs ont montré que les enfants qui dorment suffisamment sont capables de mieux se souvenir des informations et de les appliquer efficacement […]
#Apnée du #Désir : La #Harley comme #Étreinte de #Puissance et d’#Amour entre #Bardot et #Gainsbourg
Sur la toile de fond ensoleillée de la Côte d’Azur, là où la mer s’unit au ciel dans une étreinte éternelle, Brigitte Bardot prend vie comme une héroïne d’un roman incandescent, chevauchant sa Harley Davidson, chaque vrombissement émettant un battement de cœur vibrant de promesses. C’est ainsi qu’elle sillonne les routes, non pas simplement pour voyager, mais pour marquer l’asphalte de l’histoire d’une femme en symbiose avec la liberté, l’amour, et l’essence même de la provocation. Serge Gainsbourg, ce troubadour des temps modernes, n’a jamais été loin de cette muse incandescente. Dans l’ombre de son regard, il captait la symphonie des cigales et le chant du moteur, transformant ces bruits en une partition sensuelle et troublante qui résonnait loin au-delà des frontières de l’ordinaire. Bardot sur sa Harley incarne cette mélodie, chaque détour est une strophe, chaque accélération, un refrain où désirs et réalités se confondent. La Harley Davidson n’est pas simplement une moto, mais un symbole, une compagne qui transcende le métal pour devenir une extension de l’âme de Bardot. En la chevauchant, elle défie les conventions, embrassant […]
#Allumez la #Résistance : La #Guerre #Cachée de l’#Inflammation contre #Votre #Sommeil
Imaginez-vous en plein cœur d’une ère préhistorique, comme dans le film culte La Guerre du Feu de Jean-Jacques Annaud, où les premiers hommes se battent farouchement pour contrôler le feu – une force vitale qui peut à la fois réchauffer et détruire. Cette lutte symbolique n’est pas si éloignée de notre réalité moderne. Aujourd’hui, je vous invite à explorer un combat invisible qui se déroule chaque nuit dans votre corps : la guerre entre l’inflammation, ce feu intérieur qui menace de tout consumer, et le sommeil, votre allié silencieux qui tente d’éteindre les flammes. Dans cette aventure 3.0 nous plongerons dans les rouages complexes de cette bataille, en examinant les mécanismes biologiques, les interactions subtiles, les conséquences sur la santé, et des stratégies concrètes pour remporter la victoire. Pourquoi ce sujet est-il crucial ? Parce que dans notre monde hyperconnecté, marqué par le stress, les mauvaises habitudes alimentaires et les nuits blanches, cette « guerre du feu » interne affecte des millions de personnes, contribuant à des épidémies comme l’obésité, les troubles cardiaques et même la dépression. Prêts à allumer les projecteurs […]
Le #Regard #Perdu d’une #Mère, la #Colère d’un #Fils #Médecin
Il y a des moments dans la vie qui nous marquent à jamais, qui s’incrustent dans notre mémoire comme des ombres indélébiles. L’un de ces moments tragiques est sans doute la perte d’un parent, mais lorsque cette perte se double de l’impuissance face à un système qui échoue à protéger ceux qui nous sont chers, la douleur devient insupportable. Je suis un enfant unique, un médecin dévoué à sa vocation, mais je me trouve aujourd’hui englué dans un sentiment de désespoir face à l’inacceptable réalité de la mort de ma mère. Ma mère était ma source d’inspiration, ma confidente, celle dont le sourire pouvait dissiper les nuages les plus sombres. Elle m’a appris à aimer la vie dans toute sa complexité, à comprendre et à soigner la douleur des autres. Chaque journée passée à son côté était un cadeau, une leçon sur l’humilité et l’amour, mais tout cela a failli basculer lorsque la maladie a frappé à notre porte. Quand elle a reçu son diagnostic de cancer de la peau, j’ai cru que c’était un combat que nous pourrions mener […]
#DOA : #Diabète, #Obésité et #Apnée du #Sommeil – #Une #Menace #Sanitaire #Croissante
La triade médicale composée du diabète, de l’obésité et de l’apnée du sommeil est devenue une préoccupation majeure de santé publique dans le monde moderne. Chacune de ces conditions est inquiétante en soi, mais leur interaction crée un cycle potentiellement dévastateur. 1. Diabète et Obésité : Une Relation Causale 1.1 Mécanismes Sous-jacents L’obésité est souvent décrite comme la principale épidémie du XXIe siècle, affectant des millions de personnes dans le monde entier. Elle est définie par un indice de masse corporelle (IMC) supérieur à 30. Cette condition est bien plus qu’une question d’apparence physique ; elle est étroitement liée au développement du diabète de type 2. Quand le corps accumule des graisses excessives, surtout dans la région abdominale, cela perturbe la capacité des cellules à répondre à l’insuline, une hormone essentielle qui régule le métabolisme du glucose. La résistance à l’insuline qui en découle est un facteur prédictif clé du diabète. 1.2 Implications épidémiologiques Une étude de l’Organisation mondiale de la Santé (OMS) a révélé que l’obésité est responsable de jusqu’à 44 % des cas de diabète de type […]
#Sommeil et #Chaleur #Nocturne : #Un #Nouveau #Défi #Été #2026
Lorsque les températures estivales grimpent, beaucoup d’entre nous se trouvent confrontés à un problème bien connu : la chaleur nocturne, qui perturbe notre sommeil. Comment ces températures élevées affectent-elles notre capacité à dormir ? Quelles sont les meilleures solutions pour assurer un sommeil de qualité malgré la chaleur ? Comprendre l’Impact de la Chaleur sur le Sommeil Des études montrent que la température ambiante a un impact significatif sur la qualité du sommeil. Une recherche menée par le National Sleep Foundation a révélé que la température idéale pour un sommeil réparateur se situe généralement entre 15 et 22 °C. Lorsque la température dépasse ces seuils, le cycle de sommeil est compromis. Un article publié dans Sleep Medicine Reviews indique que des nuits chaudes peuvent augmenter le temps nécessaire pour s’endormir et réduire la durée du sommeil profond, ce qui entraîne une fatigue et une irritabilité accrues le lendemain. Une étude de 2019, menée par des chercheurs de l’Université de Harvard, a montré que les impacts de la chaleur nocturne pourraient également affecter notre performance cognitive. Les participants exposés à […]
#Insomnie : #Quand le #Cerveau #Joue aux #Pyromanes
Bienvenue dans l’univers absurde de l’insomnie, où la nuit se transforme en un théâtre de l’absurde, orchestré par notre cerveau pyromane. Loin des bras accueillants du sommeil, on se trouve à errer dans un désert mental infligé par une compagne implacable : l’insomnie. Ah, quelle charmante tortionnaire, qui se plaît à raviver nos pensées les plus caustiques à l’heure où tout le monde rêve paisiblement. Le lit, cet endroit jadis synonyme de confort, devient une cellule où l’on exécute implacablement des marathons de pensées angoissantes. Les draps s’emmêlent tel un nœud gordien impossible à défaire, tout comme les méandres de notre esprit troublé. On compte les moutons, on change de position mille et une fois, mais rien n’y fait. C’est comme vouloir vider un océan avec une petite cuillère. L’insomnie, cette ironiste de l’esprit, se plaît à raviver chaque moment gênant de notre existence. Cette vieille habitude de repasser en boucle ces conversations maladroites et ces ratés sociaux sous le néon cruel de la solitude nocturne devient une source inépuisable d’autodérision. Ô combien il est délicieux de se rappeler cet […]
#Madame de #Montespan, l’#Affaire des #Poisons et l’#Énigme des #Apnées #Nocturnes
Dans l’éclatante galerie de personnages qui peuplaient la cour fastueuse de Louis XIV, aucune n’est aussi fascinante ni aussi controversée que Françoise Athénaïs de Rochechouart de Mortemart, la célèbre Madame de Montespan. Sa beauté ravageuse et son esprit acéré avaient charmé le Roi Soleil lui-même, faisant d’elle non seulement sa maîtresse en titre mais aussi l’une des femmes les plus influentes de son temps. Cependant, derrière ce tableau resplendissant, se dessinent des ombres, tapies dans l’affaire dite des Poisons, et les murmures d’un secret nocturne moins connu : ses mystérieuses apnées du sommeil. L’affaire des Poisons, une crise sans précédent qui secoua la France des années 1670, est une toile complexe de sorcellerie, de complots et surtout, de meurtres par empoisonnement. Les rumeurs et les accusations prolifèrent, révélant un réseau inquiétant de praticiens occultes et de nobles sans scrupules, impliquant même les plus hauts cercles de Versailles. Madame de Montespan elle-même est liée à ces sombres machinations. Bien que jamais condamnée, elle est suspectée d’avoir fait appel à la célèbre empoisonneuse La Voisin, une figure ténébreuse qui aurait […]
« #Dormez pour #Vaincre : #Comment le #Sommeil #Révolutionne le #Traitement des #Addictions »
L’addiction, qu’elle soit à l’alcool, aux drogues, ou à toute autre substance, est un problème de santé complexe et multifactoriel. Traditionnellement, les traitements de l’addiction se concentrent principalement sur des approches psychothérapeutiques et pharmacologiques. Cependant, un élément fondamental souvent sous-estimé et négligé dans ces traitements est le sommeil. L’Importance du Sommeil pour la Santé Mentale et Physique Pour comprendre l’impact du sommeil sur les addictions, il est essentiel de reconnaître son importance intrinsèque pour la santé mentale et physique. Le sommeil est crucial pour de nombreux processus corporels, incluant : Régulation Émotionnelle : Le sommeil aide à stabiliser les émotions et à réduire la réactivité émotionnelle, ce qui est essentiel pour gérer les envies et les frustrations liées à l’addiction. Fonctionnement Cognitif : Le sommeil soutient la mémoire, l’apprentissage et la prise de décision. Une bonne nuit de sommeil renforce les fonctions exécutives, qui sont souvent altérées chez les personnes souffrant d’addictions. Réparation Physique : Le sommeil est une période durant laquelle le corps répare les tissus, renforce le système immunitaire, et équilibre les hormones, tous essentiels à une bonne santé générale. Comment […]
« L’#Âne aux #Rêves #Troublés : #Quand l’#Apnée #Du #Sommeil #Dévoile les #Voleurs »
Il était une fois, dans un village fort lointain, Un Âne, bien chargé, qui traînait son fardeau en soupirant. Il se plaignait du poids, de la fatigue accumulée, Pourquoi, disaient les autres, l’Âne était-il ainsi accablé ? Parmi les ombres, deux Voleurs légèrement fous, S’approchèrent d’un pas discret, l’un dit : « Regardez ! Un doux ! Un Âne fatigué, un Âne à voler, Oursons nos plans, profitons-en pour nous amuser ! » « Mais cela dit, que faire ? » demanda l’un des deux, « Si nous le volons et qu’il se met à braire en gros, La nuit sera troublée, les villageois éveillés, Trouverons-nous le repos, ou serons-nous pris ? » « J’ai une idée, » murmura l’autre, espiègle, « Profitons de son apnée, un instant très délicat. L’Âne s’endort si lourdement qu’il ne voit rien, Emballons-le vite, prenons la route au matin. » Les Voleurs se glissèrent, et comme des ombres, Ils prirent l’Âne, endormi, rêves en mémoire sombres. Mais l’Âne, pendant son sommeil, dans le poids de son harnais, Rêvait de champs verdoyants et de brises […]
#Dîner de #Spécialistes — #Nappes #Blanches, #Egos #Rouges. Au menu: #Apnée du #Sommeil, #Saignante.
Dans une salle à manger aussi soigneusement arrangée que les egos des convives, les nappes blanches mettent en lumière les aspirations et rivalités de ce panel de médecins. Ce soir, le plat principal est l’apnée du sommeil, et chacun se bat pour sa part de gloire, comme des vautours attirés par un cadavre médical. Le pneumologue, figure autoritaire, interrompt le moindre murmure : “Sans PPC, vous faites du tricot avec des artères.” Cueillant l’attention comme un illusionniste, il désigne avec une assurance menaçante tous ceux qui osent se lancer dans le non-sens de l’ignorance. Un acte de bravoure, certes, mais empreint d’une arrogance qui laisse un goût amer. Inflexible, le cardiologue tapote son verre, s’élevant tel un roi sur son trône : “Et sans moi, vos ronfleurs finissent en fibrille. Je récupère vos dégâts, comme d’hab.” Ah, la magnificence du sauveur ! Son arrogance masque habilement le fait que son véritable intérêt réside dans les factures à encaisser, bien plus que dans la santé du patient. Le généraliste, le sourire narquois d’un homme qui sait qu’il est le dernier […]
#Au #Bout de #Nos #Rêves : L’#Ère des #Somnifères #2.0 et des #Rêves sur #Commande
À l’aube d’une nouvelle ère technologique, le concept de rêve prend une dimension inédite. Imaginez un monde où les rêves ne sont plus laissés au hasard d’un sommeil inconscient, mais deviennent des créations sur commande, façonnées par l’interaction entre l’intelligence artificielle et notre subconscient. La Révolution des Rêves : Une Exploration Numérique D’ici quelques décennies, l’émergence de technologies avancées basées sur l’intelligence artificielle devrait transformer notre approche du sommeil et des rêves. Ce changement serait catalysé par le développement d’appareils capables de surveiller et d’interagir avec notre activité cérébrale pendant le sommeil, ouvrant la porte à des expériences oniriques sur mesure. Psycho-Smart Devices (PSD) : Imaginez des casques de sommeil équipés d’algorithmes avancés capables de décoder vos émotions, souvenirs et désirs. Ces appareils, appelés Psycho-Smart Devices, analyseraient les ondes cérébrales et les signaux physiologiques pour créer un environnement de rêve dynamique. Grâce à des capteurs intégrés, ils pourraient ajuster le volume, la luminosité, et même des stimuli olfactifs, évitant ainsi les cauchemars et favorisant des rêves positifs. Interfaces Cerveau-IA : En utilisant des interfaces neuronales, l’intelligence artificielle pourrait comprendre et […]
#Fumez-vous vos #Nuits ? La #Polygraphie #Respiratoire #Révèle les #Horribles #Vérités des #Fumeurs
Le tabagisme demeure l’un des défis majeurs de santé publique du XXIe siècle. Malgré les campagnes de sensibilisation, des millions de personnes continuent de fumer, ignorant les conséquences dramatiques que cela entraîne sur leur santé. Parmi ces conséquences souvent négligées, les effets sur le sommeil, notamment les apnées obstructives et les désaturations nocturnes, représentent un aspect crucial que la polygraphie respiratoire peut mettre en lumière. Cet outil diagnostique devient un révélateur essentiel des luttes nocturnes des fumeurs, offrant à la fois des informations capitales et une opportunité de changement. Lien Vital entre Tabagisme et Troubles Respiratoires du Sommeil Les fumeurs sont souvent pris dans un cycle vicieux : le tabagisme perturbe la qualité du sommeil et, par conséquent, altère leur santé globale. L’apnée obstructive du sommeil (AOS), frappant un pourcentage alarmant de la population fumeuse, résulte de l’inflammation des voies respiratoires causée par la fumée de cigarette. Lorsque les muscles de la gorge se relâchent trop pendant le sommeil, la respiration se bloque temporairement, provoquant une série d’apnées et de désaturations en oxygène. À long terme, ces troubles augmentent […]
#Apnée 3.0 : #La #Magie #Maladroite de #Notre #Premier #Baiser
Il y a des moments dans la vie qui se glissent dans la mémoire comme une douce mélodie, et notre premier baiser en fait partie. Je me souviens encore de cet après-midi d’été, où chaque détail, chaque parfum dans l’air, chaque sentiment de peur et d’excitation, convergeait pour créer un tableau inoubliable. Le soleil brillait intensément, mais ce qui m’a vraiment frappé, c’était l’atmosphère dense qui nous entourait, chargée de promesses et de possibilités. L’air était parfumé de fleurs sauvages, un mélange sucré et terreux qui enveloppait les lieux, me plongeant dans un état d’émerveillement. Dans cet environnement, son parfum – une fragrance légère et florale – flottait délicatement entre nous, comme une invitation douce et irrésistible. À chaque inspiration, je me perdais dans cette odeur, mais elle était aussi la source de ma nervosité. Chaque goutte de ce parfum résonnait dans mon esprit comme un rappel de ma peur face à l’inconnu. Nous étions assis près de ce vieux banc, entourés d’un ballet de lumières et d’ombres, et l’ambiance semblait vibrante, presque palpable. Mais à mesure que le moment […]
« #Épidémie d’#Apnée du #Sommeil : #Quand la #Cantine #Siffle et les #Sénateurs# Ronflent »
Ah, la cantine du Sénat, ce sanctuaire où les plats passent du statut de nourriture à celui de catastrophe gastro-intestinale. Avec ses mets à la fois riches et abondants, cette cantine semble réunir tous les ingrédients nécessaires à l’éclosion d’une véritable épidémie d’apnée du sommeil. Une fois que nos vaillants sénateurs ont mis les pieds dans cet établissement, on peut être sûrs d’une chose : le niveau de discipline parlementaire va plonger en flèche, tout comme leurs paupières. Les sénateurs affamés, leurs estomacs crient pour une choucroute semblable à une montagne de blancs d’œufs en neige. Une fois assis, ils ne se contentent pas de remplir leurs assiettes, mais ils les remplissent à un point tel qu’il serait plus rationnel d’ouvrir une usine de frottis alimentaires. La cantine, avec sa siffleuse mélodieuse à l’arrière-plan, sonne comme un appel à la guerre gastronomique, et la bataille commence ! Entre le premier plat et le dessert, on est rapidement témoin d’une transformation fascinante. D’abord, des discussions animées sur la loi de la retraite agricole, puis une tendance à jeter l’éponge au premier […]
« #SAOS chez l’#Enfant : #Comment les #Endotypes #Transforment l’#Approche #Thérapeutique »
L’apnée obstructive du sommeil (SAOS) est un trouble du sommeil courant mais souvent sous-diagnostiqué chez les enfants. Ce syndrome se caractérise par des pauses respiratoires durant le sommeil, dues à une obstruction des voies respiratoires supérieures. Les conséquences peuvent être graves, y compris des impacts sur le développement cognitif, le comportement et la santé physique. Ces dernières années, l’approche des endotypes a émergé comme un moyen novateur d’aborder le traitement du SAOS chez l’enfant. Comprendre les Endotypes Les endotypes sont des sous-groupes de maladies définis par des mécanismes pathophysiologiques distincts plutôt que par la seule présentation clinique. Dans le cas du SAOS, les différents endotypes peuvent inclure : Hypertrophie des Amygdales et des Vegetations Adenoïdes : Ce sous-type est l’un des plus communs chez les enfants. L’élargissement de ces tissus lymphoïdes peut entraîner une obstruction significative des voies respiratoires lors du sommeil. Obésité : Avec l’augmentation des taux d’obésité infantile, ce facteur devient un endotype important. La graisse abdominale en surplus peut comprimer les voies respiratoires, aggravant ainsi le SAOS. Anomalies Cranio-Faciales : Les malformations telles que le micrognathisme ou […]
Le #Futur du #Sommeil : Un #Voyage au #Cœur de la #Révolution #Technologique
Dans le paysage mouvant des innovations technologiques, l’humanité contemple un avenir où le sommeil et les capacités humaines prennent une nouvelle dimension, transcendée par une fusion avec la technologie. Cet article plonge dans cette vision futuriste où le sommeil est optimisé et l’homme est augmenté, façonnant une nouvelle ère pour notre espèce. Révolutionner le Sommeil : L’Aube d’une Nouvelle Exploration Dans notre quête d’un sommeil parfait, la technologie joue un rôle clé, transformant notre manière d’aborder le repos. Surveillance et Optimisation Personnalisées: Les chambres du futur seront une symbiose de confort et de technologie. Des systèmes intégrés dotés d’intelligence artificielle surveilleront en continu nos indications biométriques pendant la nuit. Les capteurs ajusteront l’environnement du sommeil en temps réel—gérant la température, l’éclairage, et les niveaux de bruit—pour nous plonger dans un repos optimal. Ces ajustements ne seront pas génériques mais adaptés à chaque individu grâce à des algorithmes apprenants, qui se perfectionneront au fur et à mesure de leur utilisation. Stimulation du Sommeil à Travers la Neuromodulation: Les recherches en neuromodulation ont ouvert des portes vers des dispositifs qui interagissent […]
« #Au #Cœur des #Derniers #Instants : L’#Art de la #Présence en #Soins #Palliatifs »
Dans le sanctuaire des soins palliatifs, où chaque souffle est une mélodie délicate, se déroule une danse émotive, empreinte de compassion et de dignité. Les soignants, véritables artisans de l’humanité, utilisent le toucher et les gestes pour créer une atmosphère de réconfort, permettant aux patients de traverser les derniers instants de leur vie avec sérénité et amour. Lorsque la médecine traditionnelle ne peut plus guérir, le véritable art du soin commence. Les soins palliatifs ne consistent pas seulement à atténuer la douleur physique ; ils impliquent également la création d’un lien intime et authentique avec le patient. Les soignants se déplacent avec une grâce délicate, chaque geste et chaque caresse devenant un langage universel exprimant l’empathie profonde qui les anime. Au chevet des patients, la magie opère lors de ces instants chargés d’émotion. Un léger effleurement de la main sur la peau, un regard échangé, ces interactions simples mais vitales disent tout ce que les mots ne pourraient jamais exprimer. Dans un monde souvent assombri par l’angoisse et la solitude, ces gestes deviennent des bouées de sauvetage, apportant chaleur et […]
#Sommeil #Futuriste : #Trois #Heures pour #Éveiller l’#Homme #Augmenté ?
À mesure que nous avançons vers une nouvelle ère technologique, l’humanité se trouve à un carrefour décisif. Dans ce contexte, l’hypothèse que nous puissions réduire notre besoin de sommeil à seulement trois heures par nuit émerge comme une possibilité intrigante mais inquiétante. Cela laisserait entrevoir une humanité augmentée non seulement par des améliorations technologiques, mais également par une reconfiguration fondamentale de notre biologie. Une Réévaluation du Sommeil Historiquement, le sommeil a toujours été considéré comme un besoin fondamental, un processus biologique ayant évolué au fil de millions d’années. La plupart des adultes ont traditionnellement besoin de 7 à 9 heures de sommeil pour fonctionner de manière optimale. Ce temps est indispensable pour la régénération physique, la consolidation de la mémoire, et le maintien d’une santé mentale stable. Cependant, des études récentes remettent progressivement en question cette conception. Avec les avancées des neurosciences, nous formons une nouvelle compréhension des mécanismes matériels liés au sommeil. Il est désormais reconnu que le sommeil n’est pas seulement une période de repos ; il joue un rôle central dans le rétablissement physiologique, la régulation hormonale […]
L’#Amour au #Coeur de l’#Apnée : Une #Histoire #Futuriste de #Blanche #Neige
Dans un avenir où les forêts luxuriantes coexistent avec des cités illuminées par des néons, où la technologie se mêle harmonieusement à la nature, vivait une princesse moderne, connue sous le nom de Blanche Neige. Son âme était aussi lumineuse que les hologrammes qui dansaient à la surface des marchés, et sa beauté, comparable à celle des plus raffinées créations de l’ère numérique, captivait tous ceux qui croisaient son chemin. Dans ce monde où les émotions prenaient forme et où les rêves devenaient réalité grâce à l’énergie des technologies avancées, Blanche Neige ressentait un profond désir d’évasion. Elle rêvait d’une immersion dans les eaux mystérieuses des lacs cachés, un refuge éloigné des regards curieux et des exigences de la royauté future. Un jour, après un bref voyage dans le monde virtuel d’une réalité augmentée, elle décida de troquer le digital pour l’authentique. Equipée d’un respirateur haute technologie, conçu pour l’apnée prolongée, elle plongea dans un lac cristallin, une oasis tranquille au cœur de la nature regénérée. L’eau scintillait d’un bleu vibrant, renforcé par les réverbérations des lumières des drones survolants, […]
« L’#Envol de l’#Aube : #Quand le #Nouveau-#Né #Caresse les #Cieux »
Chaque premier jour de l’année, le monde s’éveille dans une symphonie de couleurs et de sons, marquant une toile vierge, prête à être peinte avec des espoirs, des rêves, et des promesses d’avenir. Pour certains, cette journée n’est pas simplement un changement de date; elle est le début d’une ère nouvelle, le seuil d’une existence naissante qui apportera avec elle la magie et la profondeur de la vie. Au cœur de ce moment se trouve une beauté intense, un instant de lâcher-prise et d’envol qui émerge dans l’intimité d’une salle d’accouchement. Dans une pièce baignée d’une lumière douce, une mère se prépare à faire face à l’un des moments les plus profonds de son existence. Ses mains tremblent légèrement, non pas de peur, mais de l’anticipation infinie qui l’enveloppe. Chaque contraction, chaque vague de douleur s’intensifie comme la montée d’une marée, la poussant inexorablement vers ce passage crucial de sa vie. Elle est l’horizon entre deux mondes : celui de la protection chaleureuse et celui d’un avenir qu’elle ne peut qu’entrevoir. Alors que le moment se rapproche, une tension palpable […]
#Comprendre l’#Hypoxémie #Nocturne #Isolée : #Au-#Delà des #Apnées
L’hypoxémie nocturne isolée peut sembler moins connue que le syndrome d’apnée du sommeil, mais elle joue un rôle crucial dans la santé respiratoire et cardiovasculaire chez de nombreuses personnes. Son identification et son traitement sont essentiels pour prévenir des complications graves. Comprendre l’Hypoxémie Nocturne Isolée L’hypoxémie nocturne se manifeste par des réductions des niveaux d’oxygène dans le sang pendant le sommeil, pouvant survenir même en l’absence d’apnées obstructives du sommeil. Cette condition est souvent détectée par une oxymétrie de pouls nocturne, qui relève des saturations en oxygène souvent inférieures au seuil normal (généralement en dessous de 90%). Causes Potentielles Les facteurs susceptibles de provoquer une hypoxémie nocturne isolée comprennent : Inadéquation Ventilation-Perfusion : Problèmes dans l’échange gazeux peuvent survenir même lorsqu’il n’y a pas de véritable obstruction des voies aériennes. Maladies Pulmonaires Chroniques : Conditions comme l’emphysème ou certaines formes de fibrose pulmonaire qui limitent la capacité pulmonaire efficace. Déconditionnement Physiologique : L’obésité peut exercer une pression supplémentaire sur la cage thoracique et réduire l’efficacité respiratoire pendant le sommeil. Cardiopathies : Insuffisance cardiaque ou autres conditions cardiaques qui perturbent le pompage efficace du […]
#Concert d’#Apnée : #Quand le #Nouvel #An #Prend l’#Eau !
Ah, le Nouvel An, ce moment savoureux où l’on s’engouffre dans l’abondance comme un pingouin dans sa piscine à boules. Vous savez, ce n’est pas vraiment la fête tant qu’il n’y a pas un buffet lourd comme la culpabilité d’un régime entamé dans la douleur. Donc, après avoir enfourné autant de hors-d’œuvre que de bonnes résolutions que vous ne tiendrez pas, quoi de mieux que de se faire plonger dans un concert d’apnée ? Oui, vous avez bien lu, un concert où le seul air disponible est celui que vous arriverez à aspirer avant que votre cerveau vous fasse un clin d’œil et vous rappelle que respirer, c’est fondamental. Imaginez la scène : nous sommes là, en mode Aquaman post-fête, autour d’une piscine comme si c’était un club à l’ambiance rave sous-marine. La lumière clignote comme un néon défectueux sur le point de se transformer en abomination sous-marine. Le DJ, cet alchimiste des basses qui jongle avec des morceaux aussi appréciés qu’un plongeon dans un bassin de glace, nous balance des percussions techno qui font vibrer nos intestins. C’est une […]
#Serge et #Brigitte : #Bonnie and #Clyde , l’#Amour #Apnéique et #Poètique
Dans le vaste océan du temps, où les papillons de l’histoire battent des ailes, Serge Gainsbourg et Brigitte Bardot émergent comme les Bonnie and Clyde de l’amour. Leur relation, tissée d’une passion brûlante et d’une poésie délicate, est un voyage introspectif dans les méandres de l’âme humaine, une exploration des désirs profonds et des fragilités de l’amour. Serge, cet alchimiste des mots, savait chaque nuance, chaque nuance de cœur. Avec sa voix rauque et son regard pénétrant, il capturait Brigitte dans un tourbillon d’émotions. Ses chansons, chacune comme un reflet de leurs étreintes furtives, parlaient à la fois de la beauté et des ombres de leur amour. Il écrivait pour elle, et dans le jeu de lumière et d’ombre de ses mots, il peignait des tableaux de passion et de tendresse, révélant une vulnérabilité à laquelle nul autre poète n’avait osé s’adonner : « Dans l’apnée du sommeil, nos âmes se frôlent, Je t’embrasse dans mes rêves, douce étoile qui s’envole. BB, ma lumière, dans chaque frisson, je découvre, La profondeur de l’amour, là où le cœur toujours s’ouvre. » […]
#Sommeil 3.0 : #Nos #Nuits #Sont-elles #Prêtes à #Devenir le #Playground des #Hackers ?
À l’ère de la technologie omniprésente et de la montée en puissance de l’intelligence artificielle, nos rêves deviendront-ils une nouvelle frontière à explorer pour les hackers, les grandes entreprises et les gouvernements ? Avec les avancées rapides dans les domaines de la neurotechnologie et de l’intelligence artificielle, il ne s’agit plus seulement de savoir si nous contrôlerons nos rêves, mais aussi de se demander si nous pourrons maintenir notre vie onirique privée. Cet article enquête sur cette question cruciale tout en examinant les implications d’un monde où nos nuits pourraient ne plus nous appartenir. Une Nouvelle Dimensions des Rêves Traditionnellement, les rêves étaient perçus comme des sanctuaires personnels — des mondes intérieurs où notre subconscient se dévoile sans entrave. À travers l’humanité, les rêves ont été sources d’inspiration, de créativité et même d’avertissements. Mais que se passe-t-il lorsque nos nuits commencent à être infiltrées par les technologies ? Imaginez un monde où la frontière entre le rêve et la réalité s’efface, où notre esprit lui-même devient vulnérable à l’intrusion extérieure. La Révolution Neurotechnologique Les avancées en neurotechnologie sont déjà remarquables, […]
#Apnée 3.0 : #PPC en #2050 : #Toujours #Pertinente ou #Obsolète ?
À l’aube de l’année 2050, la Prise en Charge Personnalisée (PPC) sera-t-elle toujours au cœur de notre système de santé ? Alors que les innovations technologiques façonnent notre quotidien, le modèle de soins individuel saura-t-il tenir son rôle face à des défis inédits ? Cet article explore un avenir où nos conceptions sur la santé, la technologie et la société se heurtent, redéfinissant ainsi la pertinence de la PPC dans un monde en constante évolution. En 2050, la révolution numérique aura transformé le paysage médical de façon radicale. Ce ne sera plus simplement une question d’appliquer des méthodes de soins personnalisées, mais d’aller plus loin dans une approche intégrative où le numérique et l’humain se fondent. 1. Neurotechnologie Avancée : Les Rêves Contrôlés Imaginez des dispositifs neurosensoriels qui ne se contentent pas de diagnostiquer, mais qui influencent directement notre physiologie. Ces technologies permettront d’optimiser le sommeil, réguler les émotions, et même prolonger la durée de vie en stimulant des fonctions cérébrales précises. Qui aurait cru qu’un simple rêve pourrait être programmé pour améliorer notre santé mentale ? Ces outils de […]
Le #Corbeau et le #Renard : L’#Apnée de l’#Éternel #Attendant
Dans un arbre, perché, un Corbeau au beau plumage, Tenait un fromage, fierté de son héritage. Au sol, un Renard, rusé comme à son habitude, L’observait, l’estomac gargouillant d’une attitude. « Oh, le Corbeau ! » s’exclame-t-il d’une voix suave, « Que ta prestance brille tel un soleil de lave ! Si j’étais comme toi, j’en aurais des jalousies, Ta grâce, cher ami, me porte à bien des folies. » Le Corbeau, flatté, se pavanait dans son arbre, Ne savait pas que le Renard jouait à un drôle de marbre. Il gonfle le torse, avec une arrogance sans fin, S’imaginant en roi, maître du festin. « Écoute, cher Corbeau, mais je te le demande, N’as-tu jamais songé à l’apnée qui t’achande ? Pourquoi rester perché, à digérer tout ce fromage, Quand le sol, plein de promesses, t’attend en hommage ? » « Mais oui, ô Renard, l’apnée est pathétique, Attendre un fromage, c’est tout de même tragique ! La vie est courte, alors sur ce fromage, Ne t’endors pas, hurle, n’aie pas de nuage ! » Le Renard, souriant, […]
#Apnée de l’#Amour : Une #Épopée #Romantique au #Cœur de #2046
Dans le décor vibrant de Singapour, enveloppé par l’aura lumineuse des néons et la douceur des souvenirs, l’amour se danse et se joue des contraintes du temps. Inspiré par le film de Wong Kar-wai, 2046, qui explore les méandres des cœurs meurtris et des désirs insatisfaits, ce poème évoque l’apnée de l’amour : ce souffle suspendu qui, entre deux battements, révèle toute sa beauté. Soudain, le monde s’arrête, Dans la brume de nos rêves partagés, Les néons se reflètent sur tes yeux, Dans cette ville où l’on s’est aimés. Les heures s’étirent, s’éclipsent, Comme un doux parfum dans l’air ambré, Deux cœurs battent en apnée, Dans ce 2046 où tout semble figé. Toi, l’étoile dans ma nuit, Chaque regard, une promesse fragile, Lorsque tu es près de moi, le temps s’enfuit, Chaque souffle devient une danse volatile. Et à Singapour, au crépuscule doré, Sous la lune complice, on rêve éveillés, Chaque caresse un murmure sacré, Dans cette apnée, nos âmes s’entrelacent, enchantées. Les souvenirs tremblants, comme des vagues, Éveillent les cendres du passé, L’amour s’accroche avec des draps de […]
🎄✨ #Ma #Dernière #Apnée #Avant #Noël : Une #Ode aux #Rêves d’#Enfance
Dans l’obscurité cristalline de la nuit, lorsque chaque son résonne comme une douce mélodie, je me retrouve allongé dans mon lit, enveloppé dans les draps moelleux qui sentent encore la tendresse de l’enfance. Les étoiles scintillent par la fenêtre, leurs éclats pareils à des diamants sur un velours noir, et mon cœur, léger comme une plume, s’envole vers un monde où les rêves prennent vie. C’est la veille de Noël, ce moment suspendu où le temps semble s’arrêter, et les plus profonds désirs se dessinent doucement au fond de mon âme. Je ferme les yeux, et mon esprit s’égare dans l’univers magique du Père Noël, ce personnage mythique qui hante mes pensées, à la fois doux et mystérieux. Je l’imagine posant ses pas silencieux sur le toit, son ombre projetée par la lueur des étoiles. La magie de cette nuit m’envahit comme un chant d’angelots, et je peux presque entendre le frémissement des clochettes qui résonnent dans l’air froid. Oh, comment puis-je décrire l’émotion inondant mon être ? Mes joues s’humidifient d’un mélange d’émerveillement et de nostalgie, tandis que je […]
#Apnées 3.0 : #Quand nos #Rêves sont #Égarés dans l’#Ombre de la #Nuit
Dans la douce intimité de la nuit, alors que le monde extérieur se tait et que les étoiles dansent dans le ciel, nos rêves prennent leur envol. Ils s’épanouissent comme de délicates fleurs, sans entraves, nous emmenant vers des horizons infinis où l’amour, l’aventure et la poésie se mêlent. Mais parfois, dans ce sanctuaire des songes, un visiteur inattendu se glisse, troublant notre sérénité : l’apnée du sommeil. L’Intrus Silencieux Imaginez-vous blotti(e) contre la chaleur de votre partenaire, vos cœurs battant à l’unisson, prêts à quitter la réalité pour explorer des contrées oniriques. Mais voilà que l’apnée du sommeil s’approche, discrète, comme un voleur de rêves. Elle interrompt le souffle et s’immisce dans l’harmonie de la nuit, transformant ces doux moments en une lutte invisible. Les respirations, d’abord apaisées, se font soudain hésitantes. Un léger silence s’installe, comme un nuage menaçant. Le souffle se suspend, tel un soupir réprimé avant l’aveu d’un amour fou. Et dans cet instant fragile, l’apnée tire son rideau : les rêves s’estompent, s’évanouissent, abandonnant vos pensées comme des pétales de roses emportés par un vent […]
#SAHOS de l’#Enfant : la #PPC, #Alliée #Incontournable mais #Imparfaite.
L’apnée obstructive du sommeil chez l’enfant, souvent désignée sous le sigle SAHOS (Syndrome d’Apnée Hypopnée Obstructive du Sommeil), est un trouble du sommeil qui peut avoir des conséquences sérieuses sur la santé et le développement de l’enfant. Le traitement le plus courant pour cette condition est la pression positive continue (PPC). Bien que la PPC soit largement reconnue pour son efficacité, il est important d’explorer en détail les avantages et les inconvénients de son utilisation chez les enfants. Qu’est-ce que le SAHOS ? Le SAHOS se caractérise par des pauses répétées de respiration pendant le sommeil, causées par une obstruction des voies respiratoires supérieures. Cela peut provoquer des éveils fréquents, des ronflements intenses, et une saturation en oxygène réduite. Les enfants souffrant de SAHOS peuvent présenter divers symptômes, notamment : Somnolence diurne : Difficulté à rester éveillés et concentrés. Problèmes de comportement : Hyperactivité, irritabilité ou difficultés de concentration à l’école. Efficacité scolaire : Diminution des performances scolaires en raison d’un sommeil non réparateur. Les causes du SAHOS chez les enfants varient, mais incluent souvent des amygdales ou des adénoïdes hypertrophiées, des anomalies […]
#TROS ou #TDAH : #Savoir #Différencier pour #Mieux #Traiter
Dans le domaine de la santé mentale, les troubles du comportement tels que le Trouble du Déficit de l’Attention avec ou sans Hyperactivité (TDAH) et le Trouble des Connexions Sensorielles (TROS) peuvent souvent prêter à confusion. Une compréhension précise de ces deux conditions est essentielle pour garantir un diagnostic adéquat et un traitement efficace. Cet article explore les caractéristiques distinctives du TDAH et du TROS, les défis de diagnostic, et l’importance d’un traitement personnalisé. Qu’est-ce que le TDAH ? Le TDAH est un trouble neurodéveloppemental qui affecte principalement l’attention, le comportement et l’autocontrôle. Il se manifeste souvent dès l’enfance et peut persister à l’âge adulte. Les symptômes du TDAH sont généralement classés en trois catégories principales : Inattention : Difficulté à prêter attention aux détails. Tendance à faire des erreurs d’inattention dans les tâches scolaires ou professionnelles. Oubli fréquent des rendez-vous ou des tâches quotidiennes. Hyperactivité : Agitation, incapacité à rester assis. Parole excessive. Difficulté à jouer ou à s’engager calmement dans des activités. Impulsivité : Interruption fréquente des autres ou incapacité à attendre son tour. Prise de décisions […]
« #Entre #Désir et #Rugissement : Les #Flammes de #Gainsbourg et #Bardot »
« Je T’aime, Moi Non Plus : La Valse des Amants Tumultueux » Dans l’ombre d’un café, murmures envoûtants, Éclats de rires entrelacés de soupirs, Serge, poète maudit et charmeur, Brigitte, étoile aux mille reflets, S’unissent dans un ballet insensé. Je t’aime, moi non plus, chantent les cœurs, Tels des vagabonds sur les rives du désir. Leurs regards s’accrochent, se dérobent, Frissons fugaces d’une passion effrénée, Un jeu délicat de l’amour enivré. Des nuits folles sous la lune complice, Des promesses murmures entre les draps, Doux paradoxes, étreintes éphémères, Chaque caresse, une fraîcheur, une brûlure, Un no man’s land entre bonheur et torture. Les mots s’envolent, gravés dans l’air chaud, La tension d’un sourire, un grondement sourd, À chaque rendez-vous, entrechoc des âmes, Une danse instable, un tourbillon d’amas, Le plaisir, le chagrin, main dans la main. Sous le ciel étoilé, leurs âmes s’entrelacent, Serpents de désir, jouant à se perdre, Dans ce paradoxe d’un amour dévorant, Je t’aime, moi non plus, un soupçon de mélancolie, Pour toujours gravé dans la mémoire de Paris. Partagez votre expérience , l’humain […]
L’#Apnée du #Sommeil : Une #Préparation au #Grand #Amour
Lorsque l’ombre drape le monde d’une douce obscurité, lorsque le souffle des étoiles murmure des secrets d’anciennes nuits, une douce angoisse s’invite à nos côtés. À l’aube d’un premier rendez-vous amoureux, lorsque l’âme s’apprête à se dévoiler, l’apnée du sommeil se faufile souvent dans les recoins de nos pensées, créant un balancement délicat entre l’euphorie des espérances et la frilosité des incertitudes. Le Silence Préparatoire Dans cette intimité nocturne, où les murmures des heures dansantes s’entremêlent à la mélodie des rêves, le cœur bat avec une intensité renouvelée. La nuit devient un vaste océan de réflexions, flottant entre la réalité et le rêve. C’est là que l’apnée du sommeil se présente, tel un spectre timide, pour intercepter nos pensées. On s’imagine, enveloppé dans les bras chauds d’un amour encore secret, tandis que les doutes s’invitent à la danse – l’incertitude palpita à chaque battement. « Vont-ils aimer mes imperfections ? » Cette question, résonnant dans les échos d’une solitude partagée, s’élève dans l’espace feutré de la nuit. Chaque image de la rencontre s’imprime dans l’esprit avec la clarté d’une […]
#AI et #Apnée du #Sommeil : #Un #Atout, #Pas le #Sauveur ! »
L’Intervention de l’Intelligence Artificielle dans le Diagnostic et le Suivi de l’Apnée du Sommeil : Un Outil Complémentaire, mais Pas un Remplaçant. L’apnée du sommeil, un trouble caractérisé par des arrêts répétés de la respiration pendant le sommeil, touche un nombre croissant de personnes à travers le monde. Son diagnostic et son suivi nécessitent une expertise particulière, notamment dans l’interprétation des données polygraphiques. Alors que l’intelligence artificielle (IA) fait des progrès spectaculaires dans de nombreux domaines de la santé, son rôle dans le diagnostic et la prise en charge de l’apnée du sommeil suscite des discussions passionnantes. Ce billet explore comment l’IA peut enrichir le processus de diagnostic tout en mettant en évidence l’importance cruciale de l’expert médical. L’Importance du Diagnostic dans l’Apnée du Sommeil Le diagnostic de l’apnée du sommeil repose principalement sur une étude du sommeil, souvent réalisée en milieu hospitalier ou à domicile grâce à la polygraphie. Cette démarche permet de surveiller différents paramètres physiologiques, tels que la saturation en oxygène, le rythme cardiaque et les mouvements corporels, pour identifier des épisodes d’apnée. Cependant, la complexité des […]
#Sommeil 3.0 : #Indications des #Psychostimulants chez un #Patient #Hypersomniaque
L’hypersomnolence est un trouble caractérisé par une somnolence excessive pendant la journée, qui peut interférer de manière significative avec les activités quotidiennes et la qualité de vie d’un individu. Les causes de l’hypersomnolence peuvent varier : troubles du sommeil, troubles neurologiques, problèmes psychologiques ou même facteurs médicaux. Dans certains cas où la polysomnographie et la polygraphie respiratoire ne montrent pas de problèmes pertinents, l’utilisation de psychostimulants peut être envisagée. Cet article explore les indications de ces médicaments, les situations dans lesquelles ils peuvent être prescrits, ainsi que leur mode d’action et leur utilisation chez les patients hypersomniaques. Comprendre l’Hypersomnolence L’hypersomnolence peut se manifester de diverses manières : Somnolence Diurne : Les personnes éprouvent une fatigue persistante et un besoin irrépressible de dormir pendant la journée. Episodes de Sommeil Inappropriés : Les individus peuvent s’endormir à des moments inappropriés, comme en conduisant ou au travail. Difficultés de Concentration : Un manque d’énergie et de motivation peut également résulter en problèmes de concentration et en une baisse des performances. Le diagnostic de l’hypersomnolence nécessite une évaluation approfondie, y compris une polysomnographie pour exclure des troubles […]
#Variations sur #Léo #Ferré : « #Sussurrements en #Apnée » , c’est #Extra
La jeunesse, la tienne, c’est une insurrection permanente, un sit-in sur le trottoir du temps, tu t’assois en travers du futur et tu refuses de te lever tant qu’on n’a pas changé les règles du jeu. Et moi je vacille, soldat démobilisé de toutes les grandes idées, je perds le contrôle comme on perd des plumes, une à une, sur le fil barbelé de ton regard. Je ne sais plus si je t’aime ou si je m’accroche à toi comme on serre très fort la rambarde dans un train qui ne sait plus freiner. C’est l’incontinence du moment, tout fuit, tout jaillit, tout déborde : les horloges coulent sur les murs, les téléphones sonnent dans le vide, les promesses fondent dans les cendriers. On marche sur les heures comme sur des éclats de verre, pieds nus, en riant trop fort pour entendre le sang qui fait la vaisselle. Tu danses au milieu de tout ça, avec ta jupe qui tourne comme un système solaire en liberté conditionnelle, et chaque tour t’éloigne un peu plus de l’endroit où je croyais encore […]
Le #Médecin #Généraliste : #Sentinelle de l’#Avenir dans le #Dépistage de l’#Apnée du #Sommeil
Dans un monde où les informations fusent à la vitesse de la lumière et où chaque clic sur Internet semble offrir de nouvelles solutions miracles, il est temps de remettre les pendules à l’heure : le médecin généraliste n’est pas juste un point de passage dans le parcours de soins. Il est un pilier incontournable, un véritable héros du quotidien, spécialement en ce qui concerne le dépistage de l’apnée du sommeil. Oui, vous avez bien entendu ! L’apnée du sommeil, cette condition insidieuse qui s’infiltre silencieusement dans nos vies, mérite une attention particulière, et c’est là que le généraliste entre en jeu. Les Superpouvoirs du Médecin Généraliste Imaginons un instant le médecin généraliste comme un super-héros masqué, non pas avec une cape scintillante, mais avec un stéthoscope autour du cou et une base de données de connaissances médicales impressionnantes. Ce professionnel de la santé possède un bon sens aiguisé et une capacité d’analyse qui le rend capable d’identifier des symptômes que beaucoup pourraient prendre à la légère : fatigue chronique, maux de tête au réveil, ronflements à faire trembler les […]
#Hypersomniaque mais #Pas #Somnambule: #Chroniques d’un #Résistant #Ironique
L’histoire qui suit est celle d’un hypersomniaque à la volonté d’acier, un homme qui semble avoir été frappé par la grâce des divinités du sommeil. Notre héros, que nous appellerons « Sébastien », est devenu célèbre pour sa capacité à défier toutes les tentatives de diagnostics médicaux, se moquant allègrement des polygraphies, polysomnographies et autres gadgets censés le tirer de sa torpeur. Sa cause ? Un besoin inextinguible de dormir, même lorsque la réalité se présentait sous la forme de médecins perplexes et d’amis désespérés. Au Pays des Électrodes Sébastien, en armure de pyjama, entre dans l’arène du sommeil en consultant l’hôpital local pour une polysomnographie. D’emblée, il se demande comment il pouvait être pris au sérieux par une bande de techniciens plus préoccupés par le dernier épisode de leur série préférée que par son état de santé. En moins de temps qu’il n’en faut pour dire « hypersomnolence », il se retrouve couvert de fils comme un sapin de Noël malhabile. « Ne vous inquiétez pas, ça ne fait pas mal », lui murmure un technicien avec un sourire forcé qui […]
#Réinventer le #Traitement de l’#Apnée du #Sommeil : Une #Plongée dans l’#Univers 5.0
À l’aube de la cinquième révolution industrielle, l’humanité se trouve à un point de convergence où l’intelligence artificielle, la biotechnologie et l’Internet des objets fusionnent pour transformer nos vies. L’apnée du sommeil, un trouble qui touche des millions de personnes à travers le monde, n’échappe pas à cette métamorphose. Dans cette ère 5.0, nous redéfinissons complètement l’approche du traitement par Pression Positive Continue (PPC), en exploitant les avancées technologiques pour optimiser la santé et le bien-être. L’Intelligence Artificielle : Un Partenaire dans le Sommeil Au cœur de la transformation des dispositifs PPC se trouve l’intelligence artificielle. Ces machines, maintenant dotées de capacités d’apprentissage automatique avancées, analysent en permanence les données des utilisateurs pour prédire et prévenir les événements d’apnée. Grâce à des algorithmes sophistiqués, les systèmes apprennent à connaître non seulement les schémas de sommeil de l’utilisateur, mais aussi leurs préférences individuelles en matière de confort. Cela signifie que, à mesure que la nuit avance, le dispositif ajuste automatiquement la pression d’air en fonction de la posture et des besoins respiratoires du patient. Imaginez un monde où vous n’avez plus […]
#Passions #Tissées : #Quand les #Souffles et les #Étreintes #Éveillent les #Sens
Quand le jour cède la place à la nuit, et que le monde plonge dans le silence, un mystère ancien s’éveille. L’amour, dans sa forme la plus pure, s’entrelace de manière délicate avec le souffle et le toucher de deux âmes en quête l’une de l’autre. Dans cette intimité nocturne, chaque battement de cœur et chaque souffle partagé devient une mélodie qui résonne avec une intensité inégalée. Bienvenue dans l’univers captivant des amoureux, où chaque moment se transforme en une danse envoûtante et poétique. Le Souffle de la Connexion : Une Danse Éternelle Imaginez-vous allongé aux côtés de votre bien-aimé(e), enveloppé par un cocon de chaleur et de sérénité. Dans cet espace, le sommeil devient une aventure, et les souffles entrelacés tissent un lien invisible mais puissant. Plus qu’un simple échange de respirations, cette connexion devient un langage secret, un dialogue silencieux où les cœurs s’accordent comme les instruments d’un orchestre parfait. Le Toucher : Une Alchimie Sensuelle Dans la douce pénombre, le toucher révèle tout son pouvoir. Une caresse légère sur la peau, un parcours de doigts sur le […]
« Quand le #Lièvre #Ronfle, la #Tortue #Triomphe : #Chroniques d’une #Course #Éveillée »
Dans le bois, un duel vaniteux s’installe, Le Lièvre, vantard, et la Tortue, en qui peu ont foi. « Je suis plus rapide ! » clame le Lièvre cabotin, Tandis que la Tortue hoche lentement son minois fin. Confiant, le Lièvre file, moqueur du pas tranquille, « Une pause s’impose, ma victoire n’est qu’une formalité, docile. » Il s’étale sous un arbre, rêve de gloire flamboyante, Tandis que la Tortue avance, sagement, sans attente. Les rayons du soleil dansent, rendant l’air si doux, Mais derrière cette quiétude, l’apnée guette, loufoque et floue. Dès que les paupières se ferment, que le monde devient brume, Le Lièvre est pris au piège, étouffant dans la brume. Les ronflements s’élèvent, un festival de saccades, Il défile en rêve, un champion, mais quel drame ! Que ne ferait-il pour garder la bouche close en parade, Pour que son sommeil n’efface pas sa force et son âme ? La Tortue, imperturbable, poursuit sa longue marche, Chaque pas est une victoire, loin des moqueries qui farchent. Elle sait que la patience est aussi une forme de force, Tandis que le […]
#Micro-sommeil : Un #Nouveau #Marqueur #Objectif de #Somnolence.
Dans notre société moderne, caractérisée par des rythmes de vie rapides et une multitude d’engagements, la somnolence a souvent été minimisée, considérée comme un simple signe de fatigue. Cependant, le phénomène du micro-sommeil gagne en reconnaissance comme un marqueur objectif de la somnolence. Ces épisodes de sommeil involontaires, qui ne durent que quelques secondes à quelques minutes, peuvent avoir des conséquences significatives sur la sécurité, la performance et le bien-être général. Qu’est-ce que le Micro-sommeil ? Le micro-sommeil est une brève période de sommeil qui survient, souvent de manière inattendue, lorsque la vigilance d’une personne diminue. Ces épisodes peuvent se produire dans des situations où la personne ne s’est pas détendue, comme au travail, en conduisant ou en assistant à une réunion. Bien qu’un micro-sommeil dure généralement moins de 10 secondes, il peut se traduire par des conséquences sérieuses, notamment en matière de sécurité routière. Caractéristiques du Micro-sommeil Durée : Typiquement de quelques secondes à quelques minutes. Involontarité : La personne ne réalise pas qu’elle s’endort, ce qui complique l’auto-évaluation de son état de fatigue. Impact sur la vigilance : Ces épisodes peuvent […]
L’#Apnée du #Fœtus In #Utero : En #Mode « #Bébé #Spécialiste de la #Flottaison »
Ah, l’apnée du fœtus in utero, ce moment où notre petit bonhomme, tout énervé d’être un boulet de chaire, se la coule douce en attendant le grand show. Oui, parce que franchement, flotter dans un liquide amniotique tiède, c’est un peu le VIP de la vie fœtale. On pourrait presque le voir en train de faire des longueurs pendant que la mère lutte avec ses envies de cornichons à deux heures du matin. Un Vrai Bonheur Aquatique Alors là, parlons des avantages : pas de taxes, pas de factures à payer, et surtout, pas de pression sociale. Les seules attentes ? Écouter Mozart, se faire masser par le ventre de maman et profiter de la couveuse aquatique. Quel bonheur ! Pendant que dehors, les gens jonglent avec les contratos, les devoirs des enfants, et les réunions Zoom à 8h du matin. Le fœtus, lui, est en apnée comme un champion de la natation, avec un service de chambre à la clé. Mais attention, l’impatience monte ! À chaque coup de pied, notre futur prodige commence à se dire : […]
La #Dernière #Apnée : Un #Voyage Vers l’#Éternité
Il y a des moments dans la vie où le souffle semble se suspendre, où le temps s’arrête dans un silence enveloppant. La dernière apnée avant la mort est souvent perçue comme une fin redoutée, un passage obscur. Pourtant, dans chaque instant de ce dernier souffle existe une promesse de délivrance, une invitation à l’envol vers des horizons insoupçonnés. Dans cet espace sacré, nous avons l’opportunité d’explorer non seulement la mort, mais également la beauté de la vie et la force de l’espoir. Une Transition Mystérieuse À l’aube de ce moment, il est naturel de ressentir la peur et l’incertitude. Pour beaucoup, la mort représente l’inconnu, et l’inconnu peut être terrifiant. Toutefois, si nous choisissons de voir ce passage comme une transition plutôt qu’une terminaison, nous nous ouvrons à une approche plus douce et bienveillante. La dernière apnée peut être envisagée comme une libération, un moment où l’âme se prépare à lâcher les liens du corps, pour s’élever vers une autre réalité. Imaginez-vous entouré de vos proches, les rires et les pleurs se mêlant dans une mélodie de souvenirs, créant […]
#Sommeil 3.0 : L’#Hyper #Somnolence, un #Trouble #Complexe mais #Gérable
L’hyper somnolence, souvent peu reconnue, se manifeste par une fatigue intense et une envie de dormir excessive durant la journée, malgré une quantité suffisante de sommeil la nuit. Ce phénomène affecte la qualité de vie, la productivité et les relations personnelles. Qu’est-ce que l’hyper somnolence ? L’hyper somnolence se distingue des simples troubles de sommeil. Elle se traduit par un besoin constant de sommeil, souvent accompagné d’une difficulté à rester éveillé même dans les moments les plus inappropriés. Cela peut amener à de la somnolence pendant des tâches quotidiennes comme conduire, travailler ou participer à des conversations. Causes de l’hyper somnolence Troubles du sommeil : Apnée du sommeil : Épisodes répétés d’arrêt de la respiration pendant le sommeil, entraînant un sommeil non réparateur. Narcolepsie : Maladie neurologique chronique, caractérisée par une somnolence excessive et des accès soudains de sommeil. Syndrome des jambes sans repos : Sensations désagréables dans les jambes, obligeant à les bouger, perturbant ainsi le sommeil. Facteurs médicaux : Hypothyroïdie : Une glande thyroïde peu active peut causer une fatigue excessive. Diabète : Les fluctuations de la glycémie peuvent influencer la vigilance […]
#Fragmentation du #Sommeil : Et si c’était de l’#Insomnie ?
Le sommeil constitue l’un des éléments les plus importants de notre santé et de notre bien-être. Pourtant, de nombreuses personnes subissent des troubles du sommeil, dont la fragmentation est un symptôme courant. La fragmentation du sommeil se manifeste par des réveils fréquents durant la nuit, empêchant d’atteindre des cycles de sommeil réparateurs. Cet article propose d’explorer le lien entre la fragmentation du sommeil et l’insomnie, ainsi que les solutions possibles pour améliorer la qualité du sommeil. Qu’est-ce que la Fragmentation du Sommeil ? La fragmentation du sommeil désigne l’interruption des cycles de sommeil, se traduisant par des épisodes de réveils fréquents et d’éveils prolongés pendant la nuit. Ces interruptions compromettent la qualité du sommeil, rendant difficile l’atteinte des phases importantes de sommeil profond et paradoxal, qui sont essentielles pour une récupération physique et mentale adéquate. Symptomatologie de la Fragmentation du Sommeil Les signes de la fragmentation du sommeil incluent : Réveils fréquents : S’endormir facilement, mais se réveiller à plusieurs reprises durant la nuit. Difficulté à se rendormir : Après un réveil, il peut être long et pénible de retrouver le sommeil. […]
L’#Echo d’un #Amour #Perdu : Une #Mélodie de #Jeunesse entre #Insomnie et #Nostalgie
Il arrive un moment, dans le grand théâtre de la vie, où les souvenirs se bousculent comme des ombres dans la lumière déclinante du passé. Pour lui, cet instant est gravé dans l’éternité, une mélodie inachevée d’un amour perdu, qui s’accroche à son cœur comme une brise légère. En fouillant dans les recoins de sa mémoire, il découvre que les émotions engendrées par cet amour sont à la fois des douceurs et des douleurs, des éclats de lumière et des abysses de mélancolie. L’insomnie comme douce complice Les nuits blanches, ces compagnes furtives, viennent l’envelopper dans leur manteau d’étoiles. L’insomnie, une amie aux relents de pensées, l’invite à danser avec ses souvenirs. Dans le noir épais, où les murmures du silence se mêlent aux battements de son cœur, les visions de cet amour émergent, éclatantes et déchirantes. Il se rappelle des doux instants passés à contempler le ciel infini, des rires délicats, comme des notes de musique flottant dans l’air frais de l’été, tissant un cocon de tendresse autour de leur jeune audace. Rêves tissés d’étoiles Dans cet état […]
Les #Secrets #Bien #Gardés du #Sommeil : Une #Ode à l’#Art de #Rêver
Dans le silence velouté de la nuit, quand le monde s’endort sous une couette d’étoiles, un royaume enchanté se dévoile à nous. Le sommeil, ce doux mystère aux horizons infinis, est un voyage dans l’inconnu, une étreinte délicate où l’âme danse avec les rêves. Laissez-moi vous raconter les secrets bien gardés du sommeil, un art subtil où chaque instant est une invitation à l’évasion et à la découverte. Le Voyage Nocturne Quand les ombres s’effacent et que la lune s’élève, un appel insouciant résonne dans l’air frais. C’est le moment de plonger dans ce règne de sérénité, où les murmures du cœur se fondent dans la mélodie de la nuit. Le sommeil n’est pas simplement un repos ; c’est une odyssée, un souffle de poésie tissé d’étoiles et de rêves. Les Phases du Sommeil : Une Mélodie en Trois Actes Dans cette symphonie nocturne, le sommeil se compose de plusieurs mouvements, chacun résonnant avec ses propres émotions : Le sommeil léger : Comme un doux frisson d’une brise d’été, il nous transporte vers une tranquillité fragile, une caresse sur nos […]
Le #Cigare, la #Fumée et l’#Apnée du #Sommeil : #Une #Farce à la #Dutronc
Ah, chers camarades de la fumée, asseyez-vous et préparez-vous à plonger dans l’univers décalé de Jacques Dutronc, cet immense poète du quotidien qui manie les mots comme un chef cuisinier joue avec ses épices. Aujourd’hui, nous allons explorer un sujet qui nous tient tous à cœur : le cigare, la fumée, et ce séduisant cauchemar qu’est l’apnée du sommeil. Un mélange explosif et savoureux, à l’image de notre artiste préféré ! Cigare : Complice du Flâneur Commençons par poser le décor avec notre ami le cigare. N’est-il pas, après tout, le compagnon idéal du flâneur, celui qui se balade dans la vie sans vraiment se presser ? Tenez-le bien entre vos doigts et imaginez-vous dans un café parisien, les bancs en fer forgé et les petites tables en mosaïque. Vous allumez ce cigare, qui crépite comme vos pensées, et là, c’est le déclic. 🎩 Fumer, c’est un peu comme une déclaration d’insouciance. On se dit : « Qu’importe ce que le monde pense ! » On est là, à goûter à la vie. Comme disait Dutronc, la vie est faite […]
#Polygraphie 3.0 : Le #Réveil #Brutal #Qui #Vous #Révèle #Que #Votre #Cigarette #Vous #TUE !
Ah, le tabagisme ! Ce doux poison qui nous fait croire que chaque bouffée de fumée est un moment de pure classe, de désinvolture. Mais laissez-moi vous poser une question : combien de temps allez-vous continuer à vivre dans cette illusion avant que la réalité ne vous rattrape ? Les choses ne vont pas dans le sens que vous imaginez. Votre corps, cet incroyable vaisseau qui vous permet de vivre et de respirer, est en train de crier à l’aide. Et devinez quoi ? La polygraphie du sommeil est là pour vous ouvrir les yeux sur vos mensonges et sur les illusions que vous entretenez. Polygraphie : Une Plongée dans Votre Nuit La polygraphie du sommeil n’est pas un bal masqué qui vous invite à rêver. Non, c’est un examen qui met en lumière ce qui se passe réellement pendant vos nuits. Vous vous branchez, vous vous allongez, et voilà, vous êtes maintenant le personnage principal d’un drame nocturne. Ce test enregistre vos mouvements, votre respiration, et surtout, l’oxygène qui circule dans votre sang. Dans un monde idéal, vous vous […]
#Épopée #Délirante des #Marx #Brothers : La #Nuit du #Festival de l’#Apnée
Alors, c’est la folie : après avoir rassemblé tous leurs ingrédients (y compris une réserve de saucisses que Loumax pourrait utiliser comme accessoires derrière son dos), les Marx Brothers commencent à préparer leur grand festival, le Festival de l’Apnée ! Ils imaginent déjà les banderoles flottant au vent, marquées du slogan : « Rions de l’Apnée ! ». La ville de Zzzzzland est vite en émoi. Des affiches sont accrochées dans chaque coin, des sirènes d’alerte sont mises en place, et même Moustache Éclair devient le porte-parole de l’événement, se pavanant dans les rues en sautoir tout en arborant un petit chapeau sombrero. Les Activités Révélatrices Nous voici donc le jour J. Une foule bigarrée se presse devant le grand arbre de la ville, décoré avec des guirlandes de guimauves et de jouets en plastique. Le Grand Grinçant, en maître de cérémonie, commence à délirer : « Mesdames et Messieurs ! Aujourd’hui, nous allons jongler avec nos insomnies, chanter des chansons de grenouilles et tâcher d’éveiller notre ami endormi qui a un sérieux problème d’apnée. Les activités se multiplient : Le Concours de […]
L’#Apnée , l’#Amour et les #Obsessions de la #Nuit : #Échos de l’#Humanité dans “La #Liste de #Schindler”
Dans l’obscurité apaisante des nuits étoilées, où les murmures du monde s’apaisent, se cache un combat inconnu, silencieux, celui de l’apnée du sommeil. Alors que le souffle se trouble et que les rêves se dissipent, apparaissent les échos d’une lutte, celle d’une humanité qui aspire à la lumière. À l’instar des personnages tragiques de “La Liste de Schindler”, confrontés à l’horreur des guerres et des désastres, il existe en nous une force primordiale : celle de vivre, d’aimer et d’espérer, même dans les ténèbres les plus épaisses. L’Ombre de l’Apnée du Sommeil L’apnée du sommeil, ce phénomène insidieux et mystérieux, nous entraîne dans un tourbillon nocturne où chaque souffle semble se dissimuler sous un voile de lutte. Si l’on pense à cette condition avec un regard plus poétique, on peut y voir une métaphore de la lutte humaine : un combat pour l’existence, un appel désespéré à la vie. Dans les récits tragiques de la Shoah, nous ressentons cette même lutte, cette quête désespérée de l’humanité face à l’obscurité. Chaque souffle pris, chaque instant de répit est une victoire, une […]
#Apnée du #Sommeil et #Industrie 4.0 : #Vers un #Avenir #Innovant et #Connecté
Apnée du Sommeil et Industrie 4.0 : Un Avenir Transformé par l’Innovation Technologique L’apnée du sommeil est un trouble de santé public largement méconnu qui touche des millions de personnes à travers le monde. En raison des effets dévastateurs qu’elle peut avoir sur la qualité de vie, la productivité et la santé globale, il devient impératif d’explorer des solutions novatrices pour sa prise en charge. Alors que nous nous dirigeons vers l’ère de l’Industrie 4.0, une transformation technologique révolutionnaire, il est essentiel de réfléchir à la façon dont cette avancée peut changer le paysage du diagnostic et du traitement de l’apnée du sommeil. Cet article examinera les possibilités offertes par cette nouvelle ère technologique et son potentiel précurseur dans le domaine de la santé. L’Apnée du Sommeil : Un Problème Mondial L’apnée du sommeil est caractérisée par des pauses temporaires de la respiration pendant le sommeil, entraînant une hypoxie, une fragmentation du sommeil et divers problèmes de santé, tels que des maladies cardiovasculaires, des troubles métaboliques et une diminution de la qualité de vie. Malgré son ampleur, un grand nombre […]
#Mon #Voyage avec l’#Intelligence #Artificielle : Une #Expérience #Révolutionnaire en #Médecine
Il y a quelques mois, j’ai pris une décision audacieuse qui allait transformer ma pratique médicale : intégrer l’intelligence artificielle (IA) dans mon quotidien en tant que médecin généraliste. Face à la surcharge de travail, à la complexité croissante des dossiers médicaux et aux attentes grandissantes des patients, je savais qu’il était temps d’explorer des solutions innovantes. Je n’avais encore jamais imaginé à quel point cette décision serait déterminante, tant sur le plan professionnel que personnel. Ce que j’ai découvert à travers cette expérience m’a clairement montré que l’IA n’était pas simplement une tendance passagère, mais un véritable partenaire révolutionnaire dans le domaine de la santé. Une Découverte Époustouflante Dès mes premiers pas avec l’assistant virtuel basé sur l’IA, j’ai ressenti une dynamique nouvelle. Au départ, il ne s’agissait que d’un outil, mais en peu de temps, il est devenu un allié précieux capable d’analyser des symptômes et d’accéder à des bases de données médicales en un clin d’œil. Imaginez-vous face à un patient présentant des symptômes vagues ; en saisissant ces symptômes dans le système, l’IA me proposait instantanément […]
#Dalida et l’#Apnée du #Sommeil : #Entre #Solitude et #Tristesse
Dans le vaste ciel étoilé qui veille sur nous, parmi les constellations d’artistes et de poètes, une lumineuse étoile s’élève : Dalida. Avec sa voix veloutée et puissante, elle a su capturer les élans les plus profonds de l’âme humaine, transcendant les frontières de la mélodie pour toucher le cœur même de notre existence. Pourtant, derrière ce sourire éclatant se cache une lutte intérieure, une quête désespérée de paix et de connexion. Son parcours est une toile vibrante où se mêlent la solitude, la tristesse et un espoir tenace, le tout tissé dans la mélodie de ses chansons. La Solitude, Compagnon Inévitable La solitude est une présence insidieuse qui s’invite sans prévenir, souvent en pleine lumière, là où l’on s’y attend le moins. Pour Dalida, cette solitude fut à la fois un fardeau et une source d’inspiration. Alors qu’elle éblouissait les scènes, son cœur était souvent enveloppé d’un voile sombre. À travers ses textes, elle évoque une désolation palpable, un sentiment d’isolement que beaucoup connaissent. Dans « Laissez passer les rêves », elle nous invite à ressentir ce besoin constant de s’élever, […]
#Trisomie #21 et #Apnée du #Sommeil : un #Voyage de #Compréhension et de #Compassion
Lorsque nous accueillons un enfant dans notre vie, nous prenons souvent un moment pour savourer cette nouvelle vie, en imaginant un avenir rempli de moments de joie, d’apprentissage et de croissance. Cependant, pour certaines familles, ce chemin peut inclure des défis supplémentaires, comme la trisomie 21, ou syndrome de Down. Ce n’est pas seulement une condition génétique, c’est une réalité qui façonne la vie de l’enfant et de sa famille d’une manière unique. Dans ce contexte, l’apnée du sommeil émerge comme un défi souvent sous-estimé mais significatif, nécessitant attention, compréhension, et surtout, empathie. Trisomie 21 : une beauté dans la diversité La trisomie 21 résulte de la présence d’un chromosome supplémentaire, ce qui entraîne une variété de caractéristiques physiques et cognitives. Chaque enfant atteint de trisomie 21 possède un monde intérieur riche et complexe. Ils peuvent présenter des défis dans le développement moteur et cognitif, mais chaque sourire, chaque étape franchie, chaque mot prononcé sont des victoires précieuses qui méritent d’être célébrées. Il est important de se rappeler que ces enfants, comme tous les enfants, ont leurs propres talents, passions […]
#Doux #Contrastes de la #Jeunesse, de l’#Amour et de l’#Insouciance : Un #Voyage au #Cœur des #Rêves
Dans l’embrasement irisé de la jeunesse, où chaque aurore semble tissée de promesses nouvelles et où chaque crépuscule murmure des secrets d’éternité, un voyage commence — celui de l’amour, incertain mais irrévocable, gracieux dans son insouciance. La jeunesse, cette période bénie, est un réceptacle d’espoir, de rêves naissants et de passions fougueuses, un terrain fertile où l’amour s’épanouit avec une splendeur démesurée. Deux cœurs se rencontrent, se reconnaissent, et se lient dans une danse infinie, baignée dans l’éclat doré des jours sans fin. Leurs voix se mêlent, formant une douce symphonie qui résonne à travers les champs immaculés de l’insouciance, où le rire résonne comme le chant vibrant des cigales sous le manteau du soleil. Dans cette époque d’un élan effervescent, l’amour s’écrit à l’encre flamboyante et passionnée. Chaque regard partagé devient un sanctuaire de tendresse, et chaque toucher une promesse palpitante d’un avenir conjugué. Ensemble, ils forgent des souvenirs, des instants volés au temps, qui se cristallisent dans la mémoire comme le doux éclat d’un rêve éveillé. Pourtant, la nuit, avec ses voiles immaculés, apporte un cortège de mystères […]
#Perte d’#Autonomie des #Seniors : L’#Impact des #AVC et de l’#Apnée du #Sommeil
La perte d’autonomie chez les personnes âgées est un sujet de préoccupation croissant dans nos sociétés vieillissantes. Cette perte d’autonomie peut avoir des conséquences profondes non seulement sur la qualité de vie des seniors, mais aussi sur celle de leurs proches et du système de santé en général. Parmi les diverses causes qui contribuent à cette situation, deux facteurs majeurs se détachent : les accidents vasculaires cérébraux (AVC) et l’apnée du sommeil. Dans cet article, nous examinerons en détail comment ces deux conditions affectent l’autonomie des seniors ainsi que des pistes de prévention et de traitements. Comprendre l’Accident Vasculaire Cérébral (AVC) L’AVC est une urgence médicale qui survient lorsque la circulation sanguine vers une partie du cerveau est interrompue, entraînant la mort des cellules cérébrales. Il existe deux principaux types d’AVC : AVC Ischémique : Causé par un caillot sanguin qui obstrue une artère cérébrale. AVC Hémorragique : Causé par la rupture d’un vaisseau sanguin dans le cerveau. Impact de l’AVC sur l’autonomie des personnes âgées Les séquelles d’un AVC peuvent varier considérablement d’une personne à l’autre, mais elles incluent souvent : […]
Un #Voyage à #Travers la #Vie : #Réflexions d’un #Médecin en #Ce #Jour de #Fête
En ce jour où je célèbre une année de plus sur cette terre, je me permets de poser ma plume pour réfléchir à ce qu’a été ma route. Ce moment solennel n’est pas simplement une occasion de souffler des bougies, mais plutôt une invitation à contempler l’essence même de ma vocation : celle de médecin généraliste. Dans un monde souvent embrumé par l’aveuglement et l’incompréhension, je me tiens, navigateur des souffrances humaines, humble témoin des épreuves et des triomphes de mes semblables. La Délicatesse de l’Être Humain La médecine, cette sublime art qui englobe à la fois science et humanisme, est pour moi une quête d’harmonie. Mon cabinet est bien plus qu’un simple lieu de travail ; c’est un sanctuaire de confidences, un espace où chaque patient, cet héro du quotidien, vient déposer son fardeau. Chaque histoire qui m’est confiée est comme un fil tissé dans la grande tapisserie de la vie, et je me considère chanceux d’être le gardien de ces récits empreints de fragilité et de force. En vérité, l’empathie est la clé qui ouvre les portes de […]
#Sommeil #Chaotique : #Grossesse, #Apnée du #Sommeil et #Lutte pour #Rester #Éveillée
L’apnée obstructive du sommeil (AOS) est un trouble sérieux qui peut s’avérer particulièrement préoccupant lorsqu’il survient durant une grossesse déjà à risque. Plus qu’une gêne nocturne, cette condition peut avoir des répercussions significatives sur la santé de la mère et du fœtus. Explorons les implications, les défis et les options de prise en charge associés à l’AOS pendant la grossesse. Comprendre l’Apnée Obstructive du Sommeil : L’apnée du sommeil est caractérisée par des interruptions répétées de la respiration pendant le sommeil. Ces pauses sont souvent dues à un relâchement des muscles de la gorge qui obstrue les voies respiratoires. Lorsque cela se produit, le niveau d’oxygène dans le sang chute, provoquant des micro-réveils et une fragmentation du sommeil. AOS et Grossesse : Interactions et Conséquences Hypoxie et Impact Fœtal : La réduction de l’oxygène sanguin nuit non seulement à la qualité du sommeil maternel, mais peut aussi compromettre l’apport en oxygène au fœtus, ce qui est essentiel pour un développement sain. Hypertension Gestationnelle et Prééclampsie : L’AOS est étroitement liée à l’hypertension, une condition qui peut entraîner la prééclampsie. Cette […]
#Apnée du #Sommeil et #Méditation : Un #Voyage vers l’#Équilibre #Intérieur
Lorsque la nuit tombe et que le monde s’éteint, une lutte silencieuse démarre pour de nombreuses personnes. L’apnée du sommeil, ce mal invisible qui touche tant d’entre nous, se glisse dans l’obscurité avec une telle assure que ceux qui en souffrent peuvent se sentir acculés dans un combat sans fin. Pour ces âmes, la recherche d’un sommeil réparateur devient une quête désespérée, souvent marquée par la frustration, l’épuisement et le désespoir. Mais au cœur de cette obscurité, une lueur d’espoir brille dans la forme de la méditation, représentant un chemin vers la guérison et la paix intérieure. Comprendre l’Apnée du Sommeil L’apnée du sommeil n’est pas simplement une gêne passagère ; c’est un état où la respiration s’arrête à plusieurs reprises pendant la nuit, menaçant l’intégrité et la qualité du sommeil. Les personnes touchées peuvent souffrir d’une fatigue chronique, d’irritabilité, et, dans les cas plus graves, d’un risque accru de maladies cardiovasculaires. Les effets de ce trouble touchent non seulement la santé physique, mais également le bien-être émotionnel et mental. Le désespoir d’un sommeil ininterrompu peut induire un cercle vicieux […]
Au #Temps des #Stones : L’#Apnée du #Sommeil, #Quand le #Rock s’#Invite à #Nos #Nuits
Ah, les années 60 et 70, l’âge d’or du rock ‘n’ roll ! Les Rolling Stones régnaient sur le monde de la musique avec leurs riffs légendaires et leur attitude rebelle. Mais derrière le glamour des concerts, des tournées éreintantes et de la vie nocturne, se cachait une réalité bien plus complexe : l’apnée du sommeil. Oui, vous avez bien entendu. Imaginez Mick Jagger et Keith Richards luttant contre ce fléau nocturne tout en essayant de garder leur énergie sur scène. Un sujet aussi décalé qu’hilarant, mais aussi très pertinent pour ceux qui aiment le rock tout en recherchant le sommeil paisible. L’Apnée du Sommeil : Un Témoin Silencieux des Nuits Rock’n’roll L’apnée du sommeil est un trouble qui prive de sommeil de nombreuses personnes, les plongeant dans des batailles nocturnes contre des ronflements qui feraient pâlir un amplificateur Marshall. Imaginez donc un Mick Jagger, sur scène, chantant « You can’t always sleep when you want to » au lieu de « You can’t always get what you want ». D’un coup, les paroles prennent une toute autre dimension ! […]
#Apnée 3.0 : #Pression #Fixe dans le #Traitement par #PPC chez les #Insuffisants #Cardiaques
L’insuffisance cardiaque (IC) est une pathologie complexe et chronique qui affecte des millions de personnes à travers le monde. Elle se caractérise par l’incapacité du cœur à pomper le sang efficacement, entraînant divers symptômes comme la dyspnée, la fatigue, et l’œdème. Face à cette problématique, l’éducation thérapeutique et les traitements adaptés, tels que la Pression Positive Continue (PPC), jouent un rôle crucial dans l’amélioration de la qualité de vie des patients. Cet article explore en détail l’importance d’utiliser une pression fixe dans le traitement par PPC pour les insuffisants cardiaques. 1. Le Rôle Essentiel de la PPC La Pression Positive Continue implique l’application d’une pression d’air constante dans les voies respiratoires du patient. Cette méthode est particulièrement bénéfique pour les patients souffrant d’insuffisance cardiaque pour plusieurs raisons : Stabilisation des Voies Respiratoires : La PPC maintient ouvertes les voies respiratoires, prévenant leur collapsus. Cela est particulièrement vital chez les patients présentant des troubles respiratoires associés à l’insuffisance cardiaque, tels que l’apnée obstructive du sommeil. Amélioration de la Fonction Respiratoire : Une pression fixe permet un apport continu d’air oxygéné aux poumons, […]
Le #Conte #Enchanté de la #Belle au #Bois #Dormant : À la #Découverte de l’#Apnée du #Sommeil
Il était une fois, dans un royaume baigné de lumière, une princesse d’une beauté éclatante, connue sous le nom de Belle au bois dormant. Ses rires résonnaient comme des mélodies dans les couloirs du château, et ses rêves étaient tissés de magie et d’espoir. Cependant, caché dans l’ombre de ce bonheur, se trouvait un mal mystérieux, l’apnée du sommeil, qui menaçait de plonger sa vie dans une obscurité silencieuse. L’Énigme de l’Apnée du Sommeil L’apnée du sommeil est un ennemi sournois. Comme un sorcier ténébreux, il s’immisce dans le sommeil de ceux qui en souffrent, provoquant des pauses respiratoires fugaces, invisibles aux yeux des autres, mais profondément ressenties par l’âme de l’individu. Imaginez la douce princesse, perdue dans un sommeil enchanté, mais chaque souffle devient une lutte, chaque rêve un reflet d’un combat intérieur entre la vie et la quiétude. Les symptômes de l’apnée sont variés et souvent subtils : des ronflements qui s’élèvent telle une tempête dans la nuit, des réveils brusques comme des certitudes volées, et une fatigue omniprésente, telle une brume qui obscurcit même les plus belles […]
#Souffles #Entrelacés : L’#Amour au-delà des #Masques
La machine à pression positive continue (PPC) peut sembler être un intrus dans l’intimité d’un couple, mais elle peut également devenir un symbole d’amour et de dévouement. Lorsque deux êtres qui s’aiment traversent ensemble les défis de la santé, le masque PPC se transforme en un lien entre eux, une promesse de soutenir et d’accepter, peu importe les obstacles. Imaginez un couple se regardant dans les yeux, l’un portant le masque. Au début, cela peut sembler étrange, voire difficile. Mais avec le temps, ce masque devient une partie intégrante de leur histoire, un témoignage silencieux des sacrifices consentis pour le bien-être de l’autre. Chaque nuit où ils dorment ensemble, le son doux du souffle de la machine devient une mélodie réconfortante, un rappel que l’amour peut surmonter toutes les difficultés. Il y a de la beauté dans cette acceptation. L’amour n’est pas uniquement une question de perfection, mais plutôt de la façon dont deux âmes se soutiennent mutuellement dans les moments difficile et de vulnérabilité. Le masque PPC devient ainsi un symbole d’espoir, un fil qui renforce la connexion, qui […]
#Apnée 3.0 : #Télésuivi , #l’Emergence de la #Santé #Connectée en #Temps #Réel
Le traitement par PPC (pression positive continue) a longtemps été pensé comme un dispositif « posé la nuit, oublié le jour ». Avec le télésuivi, on change complètement de paradigme : on entre dans une logique de santé connectée, continue, centrée sur le patient. 🔹 Données collectées en temps réel Les appareils de PPC transmettent désormais, de manière sécurisée, des données clés : temps d’utilisation réel, indice résiduel d’apnées-hypopnées (IAH), fuites, pression, événements résiduels, parfois fréquence cardiaque, SpO₂ selon les systèmes. Ces informations permettent de suivre l’efficacité du traitement au quotidien, et plus seulement lors d’une consultation annuelle. 🔹 Ajustements thérapeutiques précoces et personnalisés Grâce à ces données, le professionnel peut : identifier rapidement une mauvaise observance ou un inconfort (masque mal adapté, sécheresse, 🔹 Du suivi « a posteriori » au pilotage proactif On passe d’un modèle où l’on constatait l’échec après plusieurs mois, à un modèle proactif : alerte précoce en cas de baisse d’adhésion, prise de contact ciblée (téléconsultation, appel infirmier), adaptation rapide du masque, des réglages, ou de l’éducation thérapeutique. Résultat : moins d’abandons, meilleure efficacité […]
La #Place de l’#Orthèse #Mandibulaire dans le #Traitement de l’Apnée du #Sommeil
L’orthèse mandibulaire : une solution efficace face à l’apnée obstructive du sommeil L’apnée obstructive du sommeil (AOS) est un trouble du sommeil qui touche des millions de personnes à travers le monde. Elle se caractérise par des pauses répétées dans la respiration dues à l’obstruction des voies aériennes supérieures. Les conséquences de ce trouble peuvent être sévères, allant de la somnolence diurne et de troubles de la concentration à un risque accru de maladies cardiovasculaires. Face à cette situation, divers traitements sont proposés, l’orthèse mandibulaire se démarquant comme une option intéressante, particulièrement pour les patients souffrant d’apnée légère à modérée. Qu’est-ce qu’une orthèse mandibulaire ? L’orthèse mandibulaire, également désignée comme dispositif d’avancement mandibulaire, est un appareil dentaire conçu sur mesure pour chaque patient. Fabriquée par un dentiste ou un spécialiste en médecine du sommeil, elle vise à traiter l’apnée du sommeil en se basant sur le principe du maintien de la mâchoire inférieure dans une position avancée pendant le sommeil. Ce dispositif s’ajuste aux besoins spécifiques de chaque patient, garantissant ainsi un confort optimal tout en maximisant l’efficacité du traitement. […]
#Retraités en #Camping-Car : Les #Malheurs d’une #Aventure avec la #Machine PPC !
Ah, les voyages à la retraite ! Le moment de faire des choses folles — comme attraper un camping-car, sauter en plein milieu de nulle part et vivre des aventures sensationnelles. Enfin, ça, c’est la théorie. Dans la réalité, pour Jean et Monique, le département des retraites devient le département des galères, surtout en compagnie de leur précieuse machine PPC. Allons-y, plongeons dans leur odyssée grinçante. Départ à l’Aube… ou Pas Le grand jour est enfin arrivé. Dans leur petite maison, Jean jette un dernier regard sur sa collection de chaussons avant de s’attaquer au monstre : la machine PPC. « Spoiler alert », le seul monstre, c’est lui avec son insistance à l’installer comme si sa vie en dépendait — ce qu’elle fait d’ailleurs à sa manière. Monique, avec l’œil acéré d’un aigle, le bombarde de sarcasmes : « Tu es sûr que le camping-car est assez grand pour accueillir ton ego et ce réacteur ? » Après un combat acharné, ils prennent la route. Les champs défilaient sous leurs yeux, certes, mais Jean ne peut s’empêcher de faire […]
#Masque de #PPC qui se #Transforme en #Casque de #Réalité #Virtuelle : L’ #Épopée #Nocturne
Ah, le masque de PPC, cette majestueuse pièce de technologie dont il est difficile de se vanter tout en étant au fond de son lit. Vous savez, cet appareil qui promet des nuits de sommeil paisible tout en dévorant votre dignité comme un crocodile affamé. Mais imaginez une seconde que, pendant la nuit, ce masque ennuyant se métamorphose en un casque de réalité virtuelle flambant neuf. Oui, chers amis, bienvenue dans l’univers fantastique du « Sommeil Virtuel », une aventure nocturne comme vous n’en avez jamais vue ! Une Plongée dans l’Inconnu Chaque nuit, lorsque je passe mon masque sur mon visage, je fais le saut dans ce monde parallèle. Dans un instant à peine, je ne suis plus un simple mortel luttant contre les ombres de l’apnée du sommeil. Non, dans cet environnement onirique, je suis devenu l’héroïque guerrier de mes propres nuits, explorer intrépide des étoiles de mon propre ciel intérieur. Grâce à mon indispensable CPAP, je suis désormais armé pour une lutte légendaire contre les démons nocturnes qui rôdent au-dessus de moi. En réalité, ce n’est qu’un […]
#Masque #PPC : #Comprendre et #Surmonter la #Claustrophobie pour un #Sommeil #Réparateur
L’apnée du sommeil est un trouble respiratoire qui affecte des millions de personnes dans le monde, entraînant des conséquences graves sur la santé, y compris la fatigue diurne excessive, des problèmes cardiaques et des troubles cognitifs. Le traitement le plus couramment prescrit est la thérapie par pression positive continue (PPC), qui utilise un masque pour fournir un flux constant d’air. Cependant, ce traitement peut également déclencher des sentiments de claustrophobie chez certaines personnes. Dans cet article, nous examinerons le lien entre le port du masque PPC et la claustrophobie, et nous proposerons des stratégies pour surmonter cette peur afin de profiter pleinement des avantages du traitement. 1. Qu’est-ce que le traitement PPC ? Le traitement par PPC consiste à utiliser un appareil qui délivre un flux d’air à pression constante pour maintenir les voies respiratoires ouvertes pendant le sommeil. Le masque est essentiel pour ce dispositif, car il est la pièce qui connecte le patient à l’appareil. Bien que la thérapie PPC soit très efficace pour traiter l’apnée du sommeil, il peut être perçu par certains comme inconfortable ou même […]
#Charles de #Gaulle, la #France et la #Respiration #Silencieuse du #Cœur
Dans le grand récit de notre pays, un nom résonne comme un phare : Charles de Gaulle. Héros de la Résistance, fondateur de la Ve République, il a façonné l’identité et la grandeur de la France avec une force calme et un amour indéfectible. Son souffle, comme celui de toute une nation, a porté ses rêves, ses combats et ses espoirs. Mais derrière cette stature de héros infaillible, se cache peut-être une vérité plus profonde : celle d’une lutte silencieuse, celle d’une apnée intérieure, symbole de ce que chaque Français vit dans l’ombre, dans les instants où le souffle se coupe. La force tranquille : un souffle suspendu dans le silence On raconte que Charles de Gaulle, dans ses nuits solitaires, aurait vécu une forme d’apnée symbolique : ces pauses brusques, ces arrêts involontaires où l’esprit, fatigué ou inquiet, se trouve privé de souffle. Pas seulement celui du sommeil, mais aussi celui de la confiance en soi, de la foi confiante en la revanche de la patrie. Pourtant, malgré ces silences forcés, il n’a jamais lâché prise. Au contraire, il […]
« #Fumer Pour #S’endormir ou #Comment #S’étouffer de #Rire dans la #Nuit »
Ah, le bon vieux joint ! Cet allié indéfectible des soirées tranquilles et des discussions philosophiques sur le sens de la vie… jusqu’à ce qu’il se transforme en votre pire ennemi nocturne. Qui aurait cru que derrière la promesse d’une relaxation absolue se cachait le vilain petit canard de l’apnée du sommeil ? Un vrai coup de théâtre, non ? Commençons par le début : vous êtes là, tranquille, profitant de cette douce montée d’herbe, rêvant d’un sommeil digne des plus grands narcoleptiques. Mais attendez ! Avant de sombrer dans les bras de Morphée, sachez que vous pourriez bien vous retrouver à jouer au ping-pong respiratoire sous vos draps. Oui, mes amis, l’apnée du sommeil n’est pas juste un mot à la mode, c’est une fiesta pour votre gorge et vos poumons qui, pour des raisons mystérieuses, semble avoir décidé de vous faire vivre un combat de boxe pendant la nuit. Voyons les choses en face : vous allumez ce joint avec l’espoir de relaxer vos muscles tendus, mais que se passe-t-il vraiment ? Le calme bienheureux se mue en […]
#Bob #Marley aurait eu l’#Apnée du #Sommeil en #Jamaïque
Une petite cabane en bois, nichée dans la verdure luxuriante de la Jamaïque, bercée par le bruit apaisant des vagues et la douce brise tropicale. Sur le lit, un homme détendu, le visage détendu, déjà en train de sombrer dans un sommeil réparateur. Mais cette nuit-là, quelque chose de différent se passe. La légende du reggae, Bob Marley lui-même, aurait dû faire face à un ennemi inattendu : l’apnée du sommeil. Oui, même le roi du reggae, maître de la paix intérieure, n’est pas épargné par les caprices de la vie nocturne. La scène : un sommeil interrompu par des pauses… musicales ? Vous voyez Bob, allongé, dans une position détendue, un sourire tranquille aux lèvres. Mais voilà, au bout de quelques minutes, il y a un problème : son rythme respiratoire s’arrête, comme un silence soudain dans un solo de guitare. Sauf que là, c’est la réalité : il manque une respiration. La machine à oxygène posée à côté de lui, décorée de fleurs tropicales, devient alors son nouveau compagnon de nuit. Il pourrait même la transformer en instrument […]
#Collaboration #Tripartite : un #Modèle #Innovant pour un #Traitement #Personnalisé de la #PPC
La syndrome d’apnée du sommeil (PPC) est une condition complexe qui nécessite une approche thérapeutique adaptée, rigoureuse, et surtout centrée sur le patient. Avec l’évolution des pratiques médicales, un modèle collaboratif dit « trio » s’est progressivement imposé comme une solution efficace pour améliorer la prise en charge et l’observance des traitements. Ce modèle repose sur une synergie entre trois acteurs clés : le médecin, le patient et le prestataire de services, tous œuvrant pour un objectif commun : améliorer la qualité de vie du patient en plaçant celui-ci au centre de son parcours de soins. 1. La nécessité d’une approche centrée sur le patient La PPC, souvent liée à des traitements par appareil de ventilation comme la CPAP (pression positive continue), nécessite un engagement actif dans son traitement. Trop souvent, l’observance est limitée par un manque d’implication ou de compréhension des enjeux, ou encore par des difficultés techniques ou psychologiques. C’est là que le modèle « trio » prend toute sa valeur : il met le patient au cœur du processus décisionnel, tout en s’appuyant sur l’expertise médicale et le soutien technique. 2. […]
#Baudelaire et l’#Apnée du #Sommeil : la #Clé #Sombre d’un #Rêve #Suspendu
Dans l’éternel voyage de nos nuits, où la conscience finit par se dissoudre dans l’ombre douce des rêves, il existe une mystérieuse clé. Elle n’ouvre pas seulement la porte du sommeil, mais aussi celle de nos abysses intérieures, de nos désirs inavoués, de ces pauses involontaires qui nous coupent le souffle. Cette clé, c’est celle de Baudelaire, maître des ténèbres et des splendeurs, poète du rêve et du malaise, celui qui aurait su déchiffrer le secret ultime : l’apnée du sommeil. Imaginez un instant Baudelaire, dans ses vers, dans ses pensées, tenant cette clé sombre dans sa main tremblante, consciente que chaque battement de cœur, chaque silence, chaque pause dans la respiration pourrait dévoiler la vérité ultime de notre existence : celle d’un amour suspendu, d’un rêve qui s’arrête, puis se renouvelle. La clé serait alors cette interface entre le beau et le terrible, entre la vie qui pulse et la mort qui guette, entre la respiration qui chante et la nuit qui retient son souffle. La poésie de la pause, l’amour dans l’interruption Car la nuit, dans sa beauté […]
#Derniers #Instants : L’#Ultime #Apnée de #Marilyn #Monroe
Dans le cœur palpitant de Los Angeles, là où le temps semble suspendu entre réalité et illusion, repose une étoile dont l’éclat n’a jamais faibli. Marilyn Monroe, le mythe incarné, trouve enfin une pause dans la symphonie tumultueuse de sa vie. En cette nuit silencieuse, les murs de sa chambre semblent murmurer les secrets d’une existence vécue à la fois dans la lumière aveuglante de la célébrité et l’ombre cachée de la vulnérabilité. Marilyn, ou plutôt Norma Jeane, était bien plus qu’une simple icône. Elle était une âme tourmentée par des souvenirs d’enfance inachevés, une étoile piégée dans le firmament des attentes d’un monde implacable. Ses jours étaient baignés de la lumière crue des projecteurs, mais ses nuits étaient peuplées de pensées plus profondes, d’aspirations jamais satisfaites et de quêtes personnelles pour un amour sincère et inconditionnel. Alors qu’elle approche de sa dernière veille, la chambre se transforme en sanctuaire, abritant les vestiges tangibles de ses rêves et de ses réalités. Les murs, témoins silencieux de ses espoirs chuchotés, vibrent doucement au rythme de ses pensées apaisées. Elle s’allonge, enveloppée […]
L’#Etonnante #Histoire du #Syndrome d’#Apnée du #Sommeil : de l’#Antiquité à la #Médecine #Moderne
Depuis des siècles, l’humanité tente de comprendre les mystères de la respiration et du sommeil. Toutefois, ce n’est qu’au 20ème siècle que la science a commencé à dévoiler la complexité du syndrome d’apnées du sommeil (SAS), une affection longtemps ignorée ou mal diagnostiquée. Mais l’histoire de cette maladie, étonnantes découvertes en cascade, et ses personnages célèbres liés à cette condition, révèlent un fascinant parcours entre mythes, science et progrès médical. Des premières descriptions mystérieuses : la « tombée de la luette » (18ème siècle) Les premiers écrits médicaux français, datant du 18ème siècle, évoquaient déjà un syndrome appelé « la tombée de la luette ». À l’époque, on observait chez certains patients un enflément de la luette (la petite membrane dans la gorge), associé à des troubles du sommeil, une fatigue chronique, et une santé déclinante. Ces descriptions, souvent anecdotiques, étaient peu précises, mais elles montraient que les médecins avaient été confrontés à des troubles de la respiration nocturne bien avant que la science moderne n’en donne une explication claire. Plusieurs personnages historiques semblent avoir souffert de cette mystérieuse pathologie. […]
Le #Souffle #Retrouvé : le #Traitement de l’#Apnée du #Sommeil a #Transformé la #Vie de #Monsieur #Duval
Introduction : L’Épuisement Silencieux Pendant des années, ma vie était rythmée par une fatigue lancinante. Chaque matin, le réveil était une torture. Non pas parce que j’aimais trop mon lit, mais parce que mes paupières pesaient des tonnes, ma tête cognait d’un mal sourd et mon esprit flottait dans un épais brouillard. J’étais Monsieur Duval, la cinquantaine bien tassée, et je me contentais de croire que « c’était l’âge », « le stress du travail », ou « juste une mauvaise période ». Le soir, je m’endormais devant la télévision avant même la fin du journal, au grand dam de ma femme qui, elle, peinait à trouver le sommeil à cause de mes ronflements assourdissants. J’ignorais que, nuit après nuit, mon corps menait une guerre épuisante, une guerre invisible contre un ennemi insidieux : l’apnée du sommeil. **Le Déclic et la Voix de la Raison (Merci Dr. Leblanc !) ** Heureusement, j’ai une chance inouïe : mon médecin généraliste, le Dr. Leblanc. Elle n’est pas du genre à minimiser les symptômes ni à se contenter des « c’est l’âge, Monsieur Duval ». Lors d’une consultation de routine pour […]
#Covid la #Trahison : l’#Ode à l’#Humanité #Abandonnée par l’#Etat #Macron
Pendant cette tempête de feu qu’a été la pandémie, nos cœurs se sont brisés dans le silence de l’indifférence. L’État, ce géant de papier, a montré son vrai visage : celui d’un orgueil froid, d’une lâcheté insondable. Il a laissé mourir dans l’oubli, dans le mépris, comme un père qui tourne le dos à ses enfants, incapable de se relever, de tendre la main. Les victimes, ces êtres précieux, ont été sacrifiés sur l’autel d’un système qui préfère l’ombre à la lumière, l’oubli à la mémoire. Morts dans des chambres froides, sans douceur, sans dernier regard. Ce ne sont pas seulement des chiffres — ce sont des rêves brisés, des bouts de vie qui s’éteignent en silence, emportés par la faute d’un pouvoir qui, dans son orgueil, a préféré fermer les yeux plutôt que d’ouvrir son cœur. Et les héros ? Ces anges en blouse blanche, ces guerriers modernes, ces bâtisseurs de demain, ont été laissés à la dérive, abandonnés comme des pions sur un échiquier dévasté. Leur sacrifice, leur amour, leur dévouement – tout cela n’aura servi qu’à nourrir […]
La #Guerre des #Draps : Quand #Ronflements et #Apnée #Transforment le #Lit en #Champ de #Ruines
Bienvenue dans la vraie vie nocturne du couple, où le sommeil n’est qu’une légende et la chambre un vrai champ de bataille. Ici, pas besoin d’armes, il suffit d’un ronflement tonitruant, d’un souffle coupé, et d’une putain d’apnée pour foutre la paix en éclats. La guerre des draps, c’est ça : un spectacle de violence silencieuse, un massacre sourd où chaque respirations, chaque pause, chaque vibration de vibrato nasal devient une menace à la survie du couple. Le ronfleur, ce héros malgré lui, joue sa sinistre symphonie à plein régime. Son souffle haletant, ronflant comme un vieux moteur rauque, résonne dans la pièce et transforme le sommeil en un véritable cauchemar sonore. Chaque expiration forme un tremblement de terre, chaque inspir, une urgence de faire taire ce monstre nasal. Et quand, dans un ultime éclat, l’apnée se saisit de lui, suspendant sa respiration comme un idiot dans un mauvais film d’horreur, c’est l’alarme dans la chambre : la guerre ne fait que commencer. Et que dire de celui ou celle qui subit cette nuisance monumentale ? Bestiole sans défense, victime […]
Entre la #Piscine et la #Nuit, l’#Amour #Suspendu : l’#Apnée #Sensuelle de #Romy et #Alain
Dans la splendeur dorée d’une scène éclairée par le soleil, sous le regard subtil d’un célèbre tournage, deux corps se croisent, se cherchent, se frôlent. Romy Schneider et Alain Delon, dans “La Piscine”, incarnent à la fois la passion ardente et la douceur glacée des amours d’été. Leur regard, leur souffle, leur peau qui frissonne sous le moindre contact, tout évoque une tension exquise : celle de l’amour qui respire, qui se pousse à la limite, qui se perd dans l’invisible de l’éveil. Et pourtant, au cœur de cette étreinte, se cache une nuance mystérieuse : l’apnée. La respiration, cette danse fragile qui unit deux êtres, pourrait aussi devenir une barrière invisible, une pause à la fois sensuelle et dangereuse, suspendant le souffle dans un frisson d’émotion. L’amour, dans sa splendeur, se fait parfois aussi apnée : un silence qui étreint, une respiration qui se fait attendre, une pause où chaque sens se décuple. Dans ce jeu subtil entre l’air et le vide, la passion devient une apnée sensorielle – une renaissance dans le souffle retenu, une douceur qui […]
L’#Apnée du #Sommeil chez l’#Enfant : Les 7 #Symptômes #Capitaux
L’apnée du sommeil est souvent considérée comme un trouble réservé aux adultes, mais elle concerne en réalité un nombre non négligeable d’enfants. En effet, selon les études, elle touche entre 2 et 5 % des enfants âgés de 6 à 9 ans, et jusqu’à 8 % des petits de 3 à 6 ans. Pourtant, cette pathologie est encore sous-diagnostiquée, alors qu’elle peut avoir de lourdes conséquences sur le développement et la santé globale de l’enfant si elle n’est pas traitée à temps. L’apnée du sommeil chez l’enfant, également appelée syndrome d’apnées-hypopnées obstructives du sommeil (SAHOS), se caractérise par des pauses respiratoires ou une respiration superficielle durant le sommeil, dûes à une obstruction partielle ou totale des voies aériennes supérieures. Si ces troubles ne sont pas pris en charge, ils peuvent entraîner des troubles cognitifs, une baisse des performances scolaires, une irritabilité accrue, une fatigue chronique, voire des retards de croissance. Pour éviter que ce trouble passe inaperçu ou qu’il ne devienne un vrai problème, il est essentiel d’être attentif à certains signes qui doivent alerter les parents, les […]
La #Dernière #Nuit du #Titanic #Intérieur
Dans l’abîme glacé de la nuit, je me laisse emporter, Silence oppressant, comme un vaisseau brisé sur des eaux noires, Le souffle suspendu, prisonnier d’une étreinte glaciale, Un naufrage intérieur où chaque battement devient un dernier cri. Les ténèbres me bercent, depths insondables, Mes rêves s’évanouissent dans un cri muet, Les vagues du désespoir m’ensevelissent lentement, Et dans cette mer silencieuse, je perds la trace de moi. Le Titanic de mon sommeil s’est fracassé contre l’iceberg de la peur, Un géant tombe, emportant mes espoirs, déchirant mon âme, Je suis seul, errant dans ce vide où tout s’effondre, Un spectre brisé, en quête d’un souffle qui ne viendra pas. Les sirènes du silence chantent leur berceuse cruel, Murmurant des promesses de paix, mais livrant la mort, Une apnée infinie, une traversée sans fin ni lumière, Je me noie, noyé dans un océan de douleur et de rêve éteint. Et quand enfin l’aube tente d’éclore dans cette obscurité, Je ressors, vidé, écorché par la tempête intérieure, Comme le vaisseau brisé fend l’eau glacée, Marqué à jamais par le naufrage, porteur d’une […]
#Dionysos d’#Héraclée et l’#Apnée du #Sommeil : un #Mythe #Oublié, une #Réalité #Millénaire
L’histoire médicale des troubles du sommeil remonte à bien plus longtemps qu’on ne croit. Si aujourd’hui nous disposons de diagnostics modernes et de traitements efficaces pour lutter contre l’apnée du sommeil, il faut savoir que ses symptômes, eux, existent depuis des millénaires. Parmi les figures mythologiques ou historiques qui pourraient être liées à ces troubles, Dionysos d’Héraclée occupe une place particulière, tout comme un symbole de la lutte contre la respiration qui se coupe. La « tombée de la luette » : une vieille connaissance Dès le 18ème siècle, certains écrits médicaux français évoquaient un syndrome qu’on pourrait qualifier aujourd’hui d’apnée ou de troubles respiratoires liés au sommeil : la « tombée de la luette ». Cette expression étrange désignait une luette enflée, pouvant obstruer la voie respiratoire, provoquant des troubles du sommeil, une fatigue chronique, et une santé dégradée. Même si l’on ne connaissait pas encore la physiologie précise, il était déjà évident que certains individus étaient victimes d’un blocage ou d’un ralentissement de leur respiration nocturne. Plusieurs personnages célèbres — mythologiques ou historiques — semblent avoir été atteints […]
#Souffler dans une #Conque : une pratique ancienne pour soulager l’#Apnée du #Sommeil ?
L’apnée du sommeil obstructive (SAHOS) est un trouble fréquent qui affecte des millions de personnes dans le monde. Elle se manifeste par des arrêts respiratoires involontaires durant la nuit, souvent accompagnés d’uneSomnolence diurne excessive, de maux de tête matinaux, et d’une fatigue persistante. Les traitements classiques tels que les appareils à pression positive (CPAP) ou la chirurgie sont efficaces, mais parfois difficiles à tolérer ou peu accessibles pour certains. Alors, pourrait une pratique ancestrale, simple et peu coûteuse, offrir une nouvelle voie pour soulager ces symptômes ? La réponse pourrait bien venir d’un objet que l’on retrouve dans plusieurs cultures : la conque. Le symbole et l’histoire de la conque Depuis des siècles, la conque, ou « shankh » en sanskrit, est utilisée comme instrument de musique ou de rituel dans différentes civilisations — Polynésie, Inde, Australie, Crète, Sardaigne… Cet énorme coquillage, dont la forme en spirale émet une sonorité profonde lorsqu’on souffle dedans, a souvent été associé à des pratiques spirituelles, de méditation et de purification. Mais au-delà de ses qualités acoustiques, cette pratique pourrait aussi avoir des effets […]
Pourquoi l’#Insomnie reste une #Piste #Inexplorée dans la #Santé #Mentale.
L’insomnie, trouble du sommeil caractérisé par des difficultés à dormir, à rester endormi ou par un sommeil non réparateur, touche des millions de personnes à travers le monde. Pourtant, malgré son ubiquité et ses conséquences sévères, cette problématique demeure largement sous-développée dans le champ de la recherche en santé mentale. Pourquoi une telle situation persiste-t-elle ? Quelles sont les enjeux et les pistes à explorer pour faire de l’insomnie une véritable clé dans la compréhension et le traitement des troubles psychiatriques ? 1. Une vision limitée qui occultée son rôle aggravant Traditionnellement, l’insomnie est considérée comme un symptôme ou une conséquence secondaire de troubles mentaux : dépression, anxiété, trouble bipolaire, schizophrénie… Cette vision réduit sa place à celle d’un effet plutôt qu’une cause potentielle. Or, cette approche erronée limite la compréhension de son rôle dans la genèse et l’évolution des pathologies mentales. En réalité, l’insomnie peut précéder, contribuer ou aggraver ces troubles, créant un cercle vicieux difficile à dénouer. 2. Un facteur de risque majeur, mais sous-estimé De nombreuses études soulignent que l’insomnie n’est pas seulement un corollaire d’un trouble […]
#Dans l’#Ombre #Silencieuse, je suis le #Gardien du #Souffle : la #Clé de l’#Amour, de la #Vie, de l’#Espoir
Je ne suis pas simplement un médecin généraliste. Je suis un rebelle de la forêt, un moine de la vie, un artisan de l’essence même du souffle. Mon art, ma vocation, c’est d’écouter la musique invisible que joue chaque vie, chaque respiration suspendue dans l’éclat fragile du présent. Depuis que j’ai choisi ce métier, je porte en moi la conviction intime qu’au cœur de chaque être se cache une vérité profonde : celle de la vie, ce précieux souffle qui, souvent, se fait discret, étouffé, menacé dans l’ombre. La maladie, cette ennemie silencieuse qu’on nomme l’apnée du sommeil, rôde dans le noir, prête à voler le plus beau cadeau : la respiration, la vie, l’amour même. Je suis là pour défendre cette fragile étincelle. Je suis là pour dissoudre la peur, pour rallumer la flamme de la conscience collective. Mon combat, c’est celui du dépistage massif parce que je sais que chaque souffle, chaque battement de cœur, est un hymne à la liberté, à l’amour et à la lumière. À ceux qui disent que ce n’est qu’un métier, que ce […]
« #Love #On #The Beat » et l’#Apnée du #Sommeil : une #Romance #Silencieuse à l’#Avenue du #Soleil
Dans l’écho velouté de Gainsbourg, Se cache une déclaration brute, une vérité en battement, Un amour qui pulse, une passion qui déborde, Mais aussi, parfois, une respiration qui se dérobe, Dans l’ombre glacée de l’avenue du soleil. Parce qu’au fond, l’amour, comme le sommeil, a ses rythmes bizarres, Ses battements coupés, ses silences lourds, Et ses respirations qui se perdent dans l’obscur, Prisonnier d’un silence qui hurle en un souffle étouffé. « Love On The Beat », ce n’est pas qu’un groove sulfureux, C’est aussi un cruel miroir de nos nuits inachevées, De cette apnée qui nous arrête sans prévenir, De cette pause impromptue où notre vie semble suspendue, En plein rythme, en plein amour, dans l’immense avenue du soleil. Alors, laissez-moi vous dire, avec une élégance déjantée : L’amour et l’apnée ont un point commun, Ils font trembler, ils font vibrer, Et ils vous rappellent que, parfois, pour respirer, il faut apprendre à lutter, A aimer même quand le souffle se fait attendre, Et à chanter, même dans le silence écorché, « Love on the beat »… même quand la nuit tente […]
#Gainsbourg, #Brigitte #Bardot, et l’#Apnée du #Sommeil : La #Symphonie #Silencieuse d’un #Amour à bout de souffle
Mesdames et messieurs, entre la nuit étoilée de Paris, les murmures de la ville lumière, et la douce folie de l’amour, il existe une histoire que peu osent raconter : celle de Serge Gainsbourg, maître incontesté des mots, du jazz et de l’irrévérence, confronté à une bataille aussi intime qu’invisible. La scène se joue dans le silence d’une nuit sans fin, où le souffle, cette rareté précieuse, se fait discret, fragile, prêt à se dissoudre dans l’éternité. La nuit où Gainsbourg fit l’amour… avec l’apnée Imaginez-le, Gainsbourg, allongé dans la pénombre, son visage brodé de rides de sommeil, prêt à entrer dans un voyage où chaque respiration est une déclaration, et chaque silence, un poème. Une apnée ? Non, un combat poétique contre la musique du souffle, cette mélodie de la vie qu’il tente de retenir, comme un dernier refrain de « Je t’aime… moi non plus. » Ce souffle, c’est un peu le héros caché de ses chansons, un héros silencieux qui se bat pour ne pas se faire manger par le vide, comme un amoureux suspendu à un fil, oscillant […]
L’#Apnée du #Sommeil : Un #Voyage #Hallucinant à la « #Very #Bad #Trip »
La vérité cauchemardesque derrière « Very Bad Trip » : l’apnée du sommeil, la nouvelle star incontrôlable Mesdames et messieurs, préparez-vous à plonger dans l’univers le plus absurde, farfelu, et totalement déjanté que vous n’ayez jamais lu. Parce qu’au-delà des fêtes déchaînées, des tatouages improbables et des trous noirs de mémoire, il existe une autre star dans « Very Bad Trip » : l’apnée du sommeil d’Alan, cette bestiole sauvage que personne n’a encore osé nommer… jusqu’à maintenant. Imaginez un instant : La scène d’ouverture : La nuit où tout a basculé Dans une suite de luxe à Las Vegas, alors que tout le monde s’attendait à une nuit d’éclats, de délires et de rendez-vous avec le Blackjack, une chose beaucoup plus étrange se trame : une lutte titanesque entre Alan et… son propre corps. Il ne s’agit pas d’une simple insomnie ou d’une gueule de bois, non. C’est la bataille de l’éternel : Alan contre la Machine à Ronfler! Le combat commence quand son ronflement, déjà épique, se transforme en grondement de volcan prêt à exploser. Un bruit si puissant qu’il pourrait réveiller […]
#Winston #Churchill L’#Apnée du #Sommeil : l’#Enigme #Historique #Eclairée par la #Science #Moderne
Winston Churchill et les apnées du sommeil : une énigme historique enfin éclairée par la science moderne Winston Churchill, l’un des hommes d’État les plus emblématiques du 20ème siècle, est souvent loué pour son courage, son talent oratoire et son rôle clé dans la victoire des Alliés durant la Seconde Guerre mondiale. Cependant, derrière son image de leader infatigable, se cache aussi une facette méconnue : ses troubles du sommeil. Plus d’un siècle après sa vie, la science moderne permet de mettre en lumière une hypothèse fascinante : Churchill aurait pu souffrir d’un trouble du sommeil sous-diagnostiqué, plus précisément d’une apnée du sommeil. Le contexte historique et les habitudes nocturnes de Churchill Les récits de proches, comme sa secrétaire ou ses collaborateurs, décrivent Churchill comme un homme aux habitudes nocturnes atypiques. Il était connu pour ses longues périodes d’éveil nocturne, durant lesquelles il écrivait, téléphonait ou réfléchissait. Parfois, il semblait incapable de dormir, malgré une grande fatigue accumulée. En outre, ses proches rapportaient qu’il ronflait de manière forte, une caractéristique qui, aujourd’hui, est souvent associée à l’apnée obstructive du sommeil. […]
Sur l’#Avenue du #Sommeil : la #Divine #Symphonie du #Souffle, #ôde #Infinie à la #Renaissance
Dans le silence sacré de la nuit, là où le monde suspend son souffle et où chaque instant semble se tenir entre l’éternité et l’éphémère, il existe un chemin mystérieux, une voie d’étoiles tissée de murmures d’ombre et de lumière. Sur cette voie, chaque respiration devient une œuvre d’art, une divine symphonie que seul le cœur peut entendre. Un poème invisible, inscrit dans la tendresse fragile de chaque inspiration, dans la sensualité silencieuse de chaque expiration. C’est là, dans ce sanctuaire de paix, que se dresse cet homme, Angleterre de noblesse et de courage, dont le corps est marqué par la brûlure d’un passé déchirant. Le feu a laissé des traces indélébiles, comme autant de vers entremêlés dans sa chair, témoins silencieux de luttes effrontées, de sacrifices invisibles. Son passé, chargé d’histoires de bravoure, reste vivant dans chaque cicatrice, dans chaque regard empreint de douleur et de dignité. Son corps brûlé, comme une cathédrale de sacrifices, continue de porter la grandeur d’un homme qui, malgré la cendre et la douleur, n’a jamais abandonné la foi en la lumière. Et pourtant, […]
#Apnée du #Sommeil : le #Premier #Neuro-stimulateur #Implanté dans les #Armées #Françaises
La maladie du sommeil, souvent sous-diagnostiquée et mal connue du grand public, représente un enjeu de santé publique majeur dans le monde. En France, environ 10 % de la population serait touchée par cette affection nocturne, qui, si elle n’est pas traitée, peut entraîner de graves complications : hypertension, diabète, troubles cardiovasculaires, et surtout, des risques accrus d’accidents (notamment la somnolence au volant). Jusqu’à récemment, les options thérapeutiques existantes, telles que la pression positive continue (CPAP), les gouttières d’avancée mandibulaire ou les interventions classiques en chirurgie ORL, se révélaient souvent contraignantes, mal tolérées ou inefficaces chez certains patients. Une révolution est en marche, portée par une initiative sans précédent dans le domaine médical militaire : la pose du tout premier neuro-stimulateur du nerf hypoglosse en France, réalisée à l’Hôpital national d’instruction des armées (HNIA) Laveran à Marseille. Cette intervention, menée par le médecin en chef Laure Allali, spécialiste en oto-rhino-laryngologie, ouvre la voie à un traitement innovant, efficace et peu invasif, pour une maladie qui touche des millions de Français… et pas seulement la population civile. Qu’est-ce qu’un neuro-stimulateur du […]
#Dracula, la #Clé du #Sommeil et l’#Amour de la #Beauté
Dans le velours infini de cette nuit éternelle, où chaque étoile brille comme un regard ancien, je pense à toi, ma douce créature de lumière, que la noirceur du temps tente de déchirer sans relâche. Tes soupirs, si tendres et si précieux, sont pour moi les murmures sacrés d’un amour que ni la lune ni l’obscurité ne sauraient dissoudre. Ils flottent dans l’air frais comme des délicats échos d’un chant d’amour, suspendus entre la vie et l’éternité. Mais le destin, parfois cruel, dévoile sa face sombre. Et dans l’instant où ton souffle s’interrompt, comme une plume portée par le souffle glacé de Dracula, l’atmosphère devient chargée de mystère et de frissons — un silence qui, dans son intensité, semble durer une éternité. C’est dans ces instants suspendus que la nuit tente de s’emparer de ta vitalité, comme si le vampire mythique, maître de ce royaume de ténèbres, voulait arracher ton humble respiration, ta vie même. Je t’imagine, fragile et magnifique, affrontant seul cette ombre qui s’insinue dans tes vents de soupirs, défiant la mort au cœur même de la nuit. […]
L’#Apnée du #Sommeil au temps des #Rolling #Stones : l’#Excès devient une #Symphonie #Silencieuse
Il fut un temps où les Rolling Stones incarnaient tout ce qu’on peut imaginer de plus déchaîné : la musique comme une explosion, le chaos comme un art, et la défonce comme une règle incontournable. Entre une bouteille de Jack, une ligne de coke et des nuits à faire trembler les murs, Mick et sa bande vivaient à 200 km/h, sans limite, sans frein. Mais derrière la scène, derrière les projecteurs et les accords riffs frénétiques, se cache une autre réalité — celle d’une vie de démesure qui peut aussi faire planer un danger insidieux : l’apnée du sommeil. Imaginez un instant Mick, à danser, à chanter « Start Me Up », alors qu’au fond, sa respiration pourrait lui jouer un dernier riff dissonant. Un moment de frénésie où, au lieu de scander « Hey, you, get off of my cloud », il pourrait fierce en silence… la fin de la scène, le silence de la respiration arrêtée. La scène, la scène de la vie, où chaque instant est un overdose d’adrénaline, peut se transformer en un cauchemar sans battements […]
#Cocaïne et #Apnée du #Sommeil : Un #Paradoxe #Dangereux dans la #Grande #Histoire de la #Respiration
La vie nous réserve parfois des rencontres improbables, entre la science, la dépendance et la lutte pour la survie. Parmi ces rencontres, celle entre la cocaïne, ce stimulant puissant, et le syndrome d’apnée du sommeil, une pathologie silencieuse et dangereuse, soulève de nombreuses questions. Tout semble opposé, et pourtant, il existe une relation paradoxale, à la fois fascinante et alarmante. La physiologie de la respiration : un équilibre fragile La respiration, cette action automatique que nous accomplissons sans y penser, est au cœur de notre existence. Elle repose sur un fragile équilibre entre vigilance, tonus musculaire et régulation nerveuse. Toute perturbation dans cet équilibre peut entraîner des troubles importants, dont le syndrome d’apnée du sommeil, caractérisé par des épisodes répétés de cessations respiratoires durant la nuit. Alors, où intervient la cocaïne dans cette équation ? La cocaïne, un stimulant de la respiration… en théorie La cocaïne, connue depuis des siècles et tristement célèbre pour ses effets addictifs, agit principalement en bloquant la recapture de neurotransmetteurs comme la noradrénaline, la dopamine et la sérotonine. Ce mécanisme entraîne une augmentation de […]
Le 13 #Novembre : Un #Chant d’#Espoir et de #Résilience face à l’#Ombre de la #Nuit
Quelle chance enfin, mais à quel prix Je me dis souvent, quelle chance… oui, quelle chance que j’aie été là, à cette terrasse, une semaine avant ce que l’on ne peut nommer autrement que la catastrophe. Une semaine, si peu, si précieux, pour se rappeler à quel point la vie peut basculer, en un instant, sans prévenir. J’ai vécu ces instants en toute confiance, en me projetant vers demain, comme si la vie ne pouvait jamais s’arrêter, comme si rien ne pourrait nous atteindre dans cette douceur d’un moment simple, partagé avec mes amis à Bichat. Cette même place, cette même salle, cette même confiance naïve d’un avenir certain. Et maintenant ? Tout cela n’est qu’un souvenir, un instant suspendu, un presque-risque, une audace face à l’invisible. Quelle angoisse, quelle pénitence de savoir que nos vies auraient pu s’éteindre, que la fin aurait pu venir là, dans cette même salle, à cette même heure. Que nos rires, nos rêves, nos projets auraient pu être emportés par cette horreur qui nous a frappés, un jour si proche, si impalpable, si injuste. […]
Les #Soupirs #Silencieux des #Héros #Oubliés : l’#Apnée du #Sommeil dans les #Tranchées de 14-18
Pendant que les canons crachent leur feu infernal et que la terre tremble sous la fureur de la guerre, il existe une bataille bien plus silencieuse, une lutte intime qui se joue dans l’ombre des tranchées. Un combat invisible dont peu parlent, mais qui laisse pourtant des traces indélébiles dans la vie des soldats : l’apnée du sommeil. Imaginez ces hommes, jeunes et vieillissants, cloîtrés dans des infrastructures de boue et de barbelés, leur corps fatigué mais leur esprit en alerte. La nuit tombe, et avec elle, la promesse d’un repos — un repos qu’ils n’obtiennent pas. Parce que dans ces ténèbres, leur souffle se coupe, non pas sous l’effet de la peur ou des cauchemars visibles, mais à cause d’un ennemi caché dans leur propre corps : l’apnée. Ce silence assourdissant, cette pause dans leur respiration, devient un symbole de leur détresse silencieuse. La respiration, cette fonction si vitale, est suspendue, interrompue, comme si le corps refusait de leur accorder un instant de paix. Et dans cette absence de souffle, c’est tout un horizon d’émotions qui se joue : […]
Le #Dernier #Souffle : la #Révélation #Secrète dans l’#Ombre du #Désir
Et alors que la tension atteint son paroxysme, que chaque muscle, chaque fibre de votre corps semble tendu à l’extrême dans cette étreinte silencieuse, le moment est venu : celui où tout peut basculer. La dernière respiration, suspendue dans cet espace entre la maîtrise et la perte, devient une œuvre d’art invisible. Un délicat équilibre fragile, une danse érotique où chaque micro-mouvement, chaque battement de cœur, raconte une histoire sans mots. La sensation profonde de cette retenue, de cette patience volontaire, joue avec la frontière ténue entre la maîtrise souveraine et la vulnérabilité volontaire — car dans l’incertitude se cache la pure magie du plaisir. Ce dernier souffle incarne tout ce que renferme cette expérience interdite : la puissance de la vulnérabilité, la jouissance de l’abandon maîtrisé, le frisson silencieux d’un désir qui se déchaîne dans un murmure. La peau, si sensible, vibre à la simple idée d’un souffle, d’un regard, d’un frémissement imperceptible, comme si l’air lui-même était chargé d’un nectar sensuel. La tension monte, lentement mais inexorablement, au rythme des battements du cœur, qui résonnent comme une percussion […]
La #Cigale et la #Fourmi version #Apnée : La #Nuit des #Morses
La Cigale et la Fourmi version Apnée : La Nuit des Morses La Cigale, ayant chanté tout l’été, Se trouva fort dépourvue, Quand l’hiver, avec ses nuits scabreuses, Vint, bruyant et silencieux, Et que sa respiration se fit plus rare que ses succès. Elle chantait, doux rêveur, sous la lune, Sans penser une seconde qu’une nuit, Son souffle pourrait manquer soudain, Et la laisser — dans le noir complet — comme un vieux disque rayé. Mais la voilà qui se met à ronfler. Et pas qu’un peu : un véritable tsunami de nasal, Un vacarme digne d’un orchestre de404. En pleine nuit, tout le quartier s’endort… ou pas. La Fourmi, elle, toute prudente, Pendant l’été, travaille, amasse, et surtout, se protège. Elle se dit : « Bravo, la cigale, tu as chanté tout l’été, Mais regarde-toi donc : ça finit toujours par un gros, gros manque d’air. » Et d’ailleurs, justement, quand la cigale commence à dormir, C’est la catastrophe : elle se réveille en galère, le nez qui coule, la gorge qui pique, et surtout, plus de souffle. Une […]
La #Balade des #Souffles #Perdus : #Quand #Woodstock #Rêve #Encore
Il était une fois, sous un ciel où brillaient autrefois les étoiles de la liberté, un rêve collectif qui se déployait en un festival de couleurs, de sons et d’espoirs. Woodstock, cette épopée mythique, incarnait la révolte douce de toute une génération, celle qui croyait encore en la puissance de la musique pour changer le monde. Mais le temps, implacable et silencieux, a laissé derrière lui des souvenirs façonnés par la poussière des jours passés, et dans ces souvenirs, une nouvelle scène se dessine : celle d’un rêve fragile, d’un souffle volé, d’un festival intérieur où la vie se joue à chaque respiration… ou à chaque absence de souffle. Imaginez, alors, la scène : un vaste amphithéâtre de nuits, où les stroboscopes de jadis ont laissé la place à la lumière blafarde des lampes de réveil. Là, dans l’ombre portée de cette grande histoire, se déploie une nouvelle musicalité, nouvelle mais tout aussi profonde : celle du silence pesant, du souffle étouffé, du rêve suspendu. Le spectacle n’est plus la musique éclatante, mais cette douceur sombre, cette musique de l’intérieur, […]
#Apnée du #Sommeil et #Arythmie #Cardiaque : #Vigilance #Rouge
L’insomnie, les réveils nocturnes ou la fatigue chronique peuvent sembler anodins, mais derrière ces symptômes se cache parfois une réalité bien plus sérieuse : l’apnée du sommeil. Et si cette condition silencieuse pouvait aussi avoir des effets dévastateurs sur votre cœur ? En particulier, son lien avec les arythmies cardiaques est un sujet de plus en plus étudié par les spécialistes. Dans cet article, nous allons explorer en détail ce qu’est l’apnée du sommeil, comment elle peut influencer le rythme cardiaque et quelles sont les implications pour votre santé globale. Qu’est-ce que l’apnée du sommeil ? L’apnée du sommeil est un trouble courant, mais souvent méconnu, qui se caractérise par des interruptions temporaires de la respiration durant la nuit. Il en existe plusieurs types, mais la plus fréquente chez l’adulte est l’apnée obstructive du sommeil. L’apnée obstructive du sommeil : comment ça marche ? Pendant le sommeil, les muscles de la gorge et des voies respiratoires se relâchent naturellement. Chez certaines personnes, ce relâchement excessif bloque la respiration, provoquant un épisode d’apnée. Ces épisodes peuvent durer de quelques secondes […]
La #Sieste, un #Indicateur #Précoce du #Déclin #Cognitif ? : Une #Révélation des #Chercheurs de #Montpellier
Les bienfaits de la sieste sont souvent loués dans notre société moderne. Elle constitue une parfaite pause réparatrice durant la journée, aidant à restaurer la vigilance, réduire le stress et améliorer la productivité. Pourtant, derrière cette contrée du repos, des chercheurs français révèlent une facette inattendue : la sieste pourrait aussi être un signal d’alerte précoce d’un déclin cognitif, voire d’un risque accru de démence. Dans cet article, nous explorerons en détail cette découverte étonnante, ses implications et ce qu’elle pourrait signifier pour la prévention des maladies neurodégénératives telles que la maladie d’Alzheimer. La Transformation du Sommeil avec l’Âge : Un Miroir du Cerveau Avec le temps, notre sommeil change inévitablement. Chez les jeunes adultes, il est souvent approfondi, réparateur, avec un cycle régulier. Cependant, en vieillissant, de nombreux facteurs viennent perturber cette harmonie : sommeil fragmenté, réveils nocturnes, somnolence excessive et besoin accru de sommeil diurne. L’Institut national du sommeil et de la vigilance (INSV) explique que, par exemple, à 80 ans, le sommeil total peut être réduit d’environ une heure par rapport à celui d’une personne de 50 […]
L’#Art #Subtil de #Mentir en #Dormant : #Quand #Ronfler #Devient un #Acte de #Tromperie
Bienvenue dans le show grandiose de la chambre à coucher moderne, cette scène de théâtre sordide où tout est joué, tout est faux, et où les acteurs principaux sont à la fois les coupables et les dupes. Ici, la respiration devient une déclaration d’amour sourde ou un aveu déguisé en bruit infernal. Parce qu’après tout, quoi de plus noble que de mentir à celui ou celle qu’on prétend aimer, tout en escamotant la vérité avec une technologie de pacotille, des excuses idiotes et des ronflements dignes d’un orchestre de grincements post-apocalyptiques ? L’apnée du sommeil — cette machine à produire des mensonges sonores — n’est pas qu’une condition médicale, c’est une œuvre d’art de la tromperie humaine. On prétend dormir, on prétend aimer, on prétend être sincère. Mais en réalité, on n’a jamais été aussi éloigné de la vérité. Chaque nuit, c’est un spectacle grotesque, une farce macabre où chacun joue son rôle dans la pièce la plus sordide de notre existence : celle de l’hypocrisie. Oh, mais que c’est beau la duplicité ! Et que c’est tri#ste aussi. Parce […]
#Canicules et #Apnées du #Sommeil : comment la #Chaleur aggrave le #SAHOS
Les vagues de chaleur, de plus en plus fréquentes et intenses avec le changement climatique, affectent non seulement la santé cardiovasculaire et respiratoire en journée, mais elles ont aussi des répercussions nocturnes importantes. Une étude récente publiée dans European Respiratory Journal, portant sur les données de sommeil de plus de 67 000 Européens sur cinq étés, met en évidence une augmentation significative de la prévalence et de la sévérité du syndrome d’apnées–hypopnées obstructives du sommeil (SAHOS) lors des canicules. Voici un exposé détaillé des mécanismes impliqués, des conséquences cliniques et des mesures pratiques pour limiter l’impact de la chaleur sur le SAHOS. Qu’est-ce que le SAHOS ? Le SAHOS se caractérise par des épisodes répétés d’obstruction partielle ou complète des voies aériennes supérieures pendant le sommeil, provoquant apnées (arrêts respiratoires) et hypopnées (réductions du flux respiratoire). Ces épisodes engendrent des micro-réveils fréquents, une fragmentation du sommeil, une somnolence diurne excessive et un risque accru de complications cardiovasculaires, métaboliques (diabète de type 2), accidents et diminution de la qualité de vie. Le traitement de référence pour les formes modérées à sévères […]
Les #Polygraphies du #Sommeil – Le #Streaming #Nocturne des #Médecins-Gamers
Imaginez la scène : c’est la nuit, la chambre est plongée dans le noir, et là, nos héros de la santé s’installent confortablement, comme s’ils lançaient un marathon de leur série préférée. Mais au lieu d’un épisode de série, ils ont un flux de données, une véritable émission nocturne en mode hardcore : les polygraphies du sommeil. Les médecins, véritables spectateurs impassibles, scrutent les lignes improbables qui défilent sous leurs yeux comme un script interdit. Ils examinent le rythme respiratoire du patient, surveillent les mouvements des yeux comme s’ils jouaient à « Où est Charlie ? » dans un repaire de détectives, et analysent l’activité cérébrale comme s’ils étaient en train de lire la playlist secrète d’un hacker. Tout cet univers digital devient leur terrain de jeu, leur terrain de bataille… leur saison de streaming nocturne. Chaque ronflement suspect, chaque mouvement involontaire ou silence gênant, devient une étape dans cette partie énigmatique. La moindre pause ou accélération de la respiration, la moindre irrégularité dans le mouvement des yeux, tout cela s’accumule en clues pour déjouer les monstres du sommeil : […]
#Mélatonine et #Santé #Cardiaque : faut-il se méfier de cette solution miracle pour dormir ?.
La mélatonine, connue sous le nom d’« hormone du sommeil », s’est rapidement imposée comme l’un des traitements phares pour lutter contre l’insomnie. Facile d’accès, souvent en vente libre en pharmacie, elle est perçue comme une alternative naturelle aux somnifères traditionnels, avec peu d’effets secondaires. Pourtant, une étude récente menée aux États-Unis bouleverse cette perception en révélant que la consommation prolongée de mélatonine pourrait avoir des conséquences graves sur la santé cardiovasculaire, y compris une augmentation du risque d’insuffisance cardiaque et de mortalité prématurée. Une étude inquiétante qui fait réfléchir Présentée lors des sessions scientifiques 2025 de l’American Heart Association, cette recherche s’est basée sur un échantillon massif regroupant des adultes souffrant d’insomnie chronique, ayant consommé des compléments à base de mélatonine pendant au moins un an. Les résultats indiquent clairement qu’une utilisation régulière sur le long terme est associée à près du double de risque de développer une insuffisance cardiaque comparée à ceux n’en prenant pas. Plus concrètement, le taux d’hospitalisation pour insuffisance cardiaque chez ces consommateurs réguliers s’élève à 19 %, contre seulement 6,6 % chez ceux […]
#La #Guerre des #Rose : Ils ont #Divorcé à #Coups de #Souffle
Ils ont divorcé à coups de souffle — et Claire a choisi d’être la pire des épouses : celle qui gagne en rendant la victoire insupportable. Paul avait toujours eu la respiration enthousiaste d’un vieux moteur. Pas le ronron doux du chat, non : le klaxon industrieux, la scierie nocturne, le bruit d’un placard qu’on referme avec haine. Les premiers soirs, Claire se moquait gentiment. Puis elle a tenté la diplomatie — oreillers en boudin, bouchons d’oreilles, remarques sourdes aux dîners — et a découvert qu’on ne négocie pas avec une gorge qui fait grève. On la combat. Elle prit la CPAP comme une arme. Non pas pour sauver Paul — quelle comédie — mais pour restaurer l’ordre public domestique : ses nerfs, son sommeil, sa capacité à lire un roman sans hurler intérieurement. Les premières nuits furent triomphales. Paul ronronna moins, Claire retrouva la décence d’un sommeil sans représailles auditives. Elle exulta, mais pas par amour : par un plaisir froid, chirurgical. Enfin, l’homme devenait gérable. Enfin, la paix pouvait être empaquetée et étiquetée « réussite ». Mais un problème demeurait […]
#Apnée du #Sommeil au temps du #Cinéma #Muet : le #Spectacle #Silencieux 💤
Imaginez un vieux film muet : des acteurs qui gesticulent, des gros plans sur le visage, des pauses dramatiques, et… pas un mot, pas un bruit. Juste du silence. Maintenant, transposez ça dans votre propre vie, la nuit, lorsque votre corps décide de faire une scène de cinéma… mais cette fois, en version « mortellement ennuyeux » et surtout, sans la bande sonore de votre conscience qui crie : « Respire, abruti ! » Bienvenue dans votre propre film muet d’apnée, une comédie noire, totalement grinçante, où vous êtes à la fois le héros et le technicien de plateau qui refuse de changer de scène. La grande farce : un film qui n’a ni son ni sens L’apnée du sommeil, c’est comme regarder un film muet avec des acteurs qui ont oublié comment parler… sauf que là, c’est vous. Vous faites semblant de dormir, mais en réalité, vous jouez la tragédie silencieuse : un vrai festival de grimaces, de spasmes, et de têtes qui se balancent comme pour dire, « Je suis épuisé, mais personne ne veut s’en rendre compte. » Ce qui est […]
#Apnée du#Sommeil : une étude établit un lien direct avec #Alzheimer via de minuscules #Saignements #Cérébraux
Une avancée majeure dans la compréhension des conséquences de l’apnée du sommeil a été publiée dans JAMA Network Open le 28 octobre 2025. Cette étude révèle que chez les personnes atteintes de SAHOS modéré à sévère, des micro-hémorragies cérébrales – de minuscules saignements visibles uniquement par imagerie IRM — sont beaucoup plus fréquentes que chez les sujets sans ce trouble. Plus important encore, cette association semble indépendante des facteurs de risque cardiovasculaires classiques comme l’âge, la surcharge pondérale, la tension artérielle ou le diabète. Micro-hémorragies cérébrales : un marqueur précoce de déclin cognitif Les micro-hémorragies sont de petits dépôts de sang, non visibles à l’œil nu, mais détectables par IRM. Leur présence indique une fragilité vasculaire et des lésions microscopiques au sein des petits vaisseaux du cerveau. Ces lésions ne provoquent généralement pas de symptômes immédiats mais sont associées à un risque accru d’AVC, de déclin cognitif et de démence, y compris Alzheimer. L’étude a inclus 1 441 adultes issus de la cohorte coréenne KoGES souffrant de SAHOS modéré à sévère. Après ajustement statistique pour l’âge, le sexe, l’IMC, l’hypertension, […]
#Apnée du #Sommeil et #Parkinson : Un vrai #Cercle #Vicieux
L’interaction entre l’apnée du sommeil (AOS) et la maladie de Parkinson (MP) est un sujet de plus en plus étudié, révélant des mécanismes biologiques complexes et une relation bidirectionnelle qui pourrait avoir des implications importantes tant sur la progression de la maladie que sur la qualité de vie des patients. Ces deux conditions, souvent considérées séparément, semblent en réalité s’influencer mutuellement dans un cercle vicieux, chaque trouble alimentant l’autre et potentiellement accélérant la neurodégénérescence. L’AOS, caractérisée par des épisodes répétés d’obstruction partielle ou totale des voies aériennes supérieures lors du sommeil, entraîne une série de perturbations physiologiques. Lors de ces épisodes, la quantité d’oxygène dans le sang diminue de façon intermittente, ce qui provoque une hypoxie intermittente (IH). En parallèle, le sommeil devient fréquemment fragmenté par des micro-réveils, ce qui perturbe l’architecture normale du sommeil et induit une activation répétée du système sympathique. Ces phénomènes ont plusieurs conséquences systémiques : ils génèrent un stress oxydatif important, favorisent une réponse inflammatoire neuro-inflammatoire locale et systémique, et altèrent la fonction des vaisseaux sanguins cérébraux, pouvant affaiblir la barrière hémato-encéphalique (BHE). La combinaison […]
Les #Ronflements #Symphoniques de #Désiré : #Chroniques d’une #Nuit #Africaine
Dans un coin reculé et pittoresque de l’Afrique, baigné par les couleurs vibrantes du lever du soleil et le doux chant du vent passant à travers les feuillages, se trouvait un village qui aurait pu être commenté par les grands poètes africains. Ce village, bien que modeste, était le théâtre de nombreuses histoires, mais aucune n’était aussi légendaire que celle de Désiré, le célèbre « Ronfleur Extravagant ». Désiré, un homme d’une quarantaine d’années à la carrure robuste et au sourire chaleureux, était connu non pour ses prouesses agricoles ou ses talents d’artisan, mais pour ses ronflements monumentaux. Ces derniers étaient célèbres à des kilomètres à la ronde, racontés avec un mélange d’amusement et de légère exagération dans les marchés locaux comme une véritable attraction touristique. Chaque nuit, à peine les étoiles commencèrent à scintiller, Désiré offrait au village un concert symphonique qui aurait pu rivaliser avec les grandes œuvres classiques. Les villageois avaient pris l’habitude d’écouter ces sons, certains les qualifiant même de “musique de relaxation” bien que d’autres aient préféré étouffer ces bruits avec des bouchons d’oreilles improvisés. On disait […]
#Apnée du #Sommeil : en #Pleine expansion chez les #Jeunes #Adultes en #Pleine #Forme
Une maladie longtemps sous-estimée chez les jeunes L’idée que l’apnée du sommeil concernait principalement des populations âgées, en surcharge pondérale ou avec des anomalies anatomiques, est en train de changer. De récentes études, notamment celles menées par une équipe du Centre médical Wexner de l’Université d’État de l’Ohio, signalent une augmentation notable du nombre de jeunes adultes, même en bonne santé et avec un profil physique normal, qui reçoivent un diagnostic d’apnée du sommeil. Qu’est-ce que l’apnée du sommeil ? L’apnée du sommeil est un trouble respiratoire obstructif ou central du sommeil, caractérisé par des arrêts respiratoires répétés. La forme la plus commune, l’apnée obstructive, résulte d’un relâchement excessif des muscles de la gorge, qui obstrue les voies respiratoires supérieures lorsque le patient dort. Les pauses respiratoires peuvent durer de 10 à plus de 30 secondes et survenir jusqu’à une centaine de fois par heure durant la nuit. Conséquence : un sommeil fragmenté, non réparateur, qui prive l’organisme d’un sommeil profond et restores vitales. Symptômes essentiels et effets secondaires Les signes nocturnes : Ronflements bruyants et réguliers Apnées perceptibles, avec […]
#Napoléon, #Joséphine et l’#Apnée du #Sommeil : une guerre d’#Amour, une #Bataille contre soi-même
Napoléon Bonaparte. Le nom seul évoque la puissance, la stratégie, la conquête. Un homme qui a façonné l’histoire de France, qui a voulu dominer l’Europe, et qui a fait de la guerre sa raison d’être. Mais derrière cette image de chef de guerre impitoyable, il y a aussi une facette plus fragile, plus humaine : son amour pour Joséphine. Une passion dévorante, qui a façonné ses jours comme ses nuits — jusqu’à ce qu’une autre guerre, plus interne cette fois, ne pointe le bout de son nez : celle contre l’apnée du sommeil. Oui, même Napoléon, le plus grand stratège militaire de tous les temps, aurait dû faire face à cette menace silencieuse, insidieuse, et cinglante. Parce que l’apnée du sommeil, comme une armée invisible, ne respecte ni la grandeur ni la puissance : elle s’infiltre la nuit, peu importe votre statut, votre pouvoir ou votre ambition, et elle paralyse tout, petit à petit. Imaginez le tableau : Napoléon, maître du terrain, planifiant ses batailles, contrôlant chaque mouvement, mais qui doit lutter contre un ennemi intérieur aussi implacable qu’un général […]
L’#Apnée du #Sommeil à l’époque de #Roméo et #Juliette : une #Passion suspendue entre #Souffle et #Silence
Imaginez un instant Vérone, cette cité médiévale emplie de murmures d’amour, où les jeunes cœurs battent à l’unisson—Roméo, jeune chevalier à l’ardeur inextinguible, et Juliette, cette douce étoile dont la beauté illumine chaque rêve. Leur amour, d’une passion si pure qu’il semble défier le temps lui-même, se déploie chaque nuit dans la quiétude d’un coucher de soleil éternel. Mais dans cette atmosphère magique et empreinte de promesse, une ombre insidieuse et silencieuse rôde, aussi intangible qu’un soupir brisé : c’est l’apnée du sommeil, cette malédiction mystérieuse qui menace la respiration même de leur union. Hélas, dans cette époque romantique et pleine de poésie, l’apnée apparaît comme une énigme funeste, un sortilège d’un autre âge, un spectre invisible qui étreint leur respiration comme la main glacée de la Mort. Elle surgit dans la pénombre de la nuit, silencieuse et implacable, venant suspendre leur souffle sacré, cette vie que chaque battement de leur cœur leur promettait de chérir éternellement. La respiration, ce don divin, devient alors une fragile mélodie, un souffle d’amour qui vacille, tâchant d’échapper à la cage obscure de cette […]
Le #Sommeil : Cette #Perte de #Temps #Indispensable (ou #Comment #Ne #Pas #Devenir un #Zombie)
Soyons honnêtes, dans notre société où la productivité est reine, le sommeil est souvent perçu comme une faiblesse, une perte de temps que l’on rogne sans vergogne. Mais avant de vous transformer en un zombie errant, incapable de différencier une tasse de café d’un cactus, peut-être devriez-vous accorder une pensée à ce tiers de votre vie que vous passez les yeux clos. Le Cerveau au Travail : Pendant que Vous Bavez, Il Fait le Ménage Contrairement à ce que les acharnés du travail voudraient vous faire croire, votre cerveau ne se met pas en veilleuse pendant que vous dormez. Au contraire, il se lance dans une session de ménage intensif, triant les informations inutiles et consolidant les souvenirs importants. C’est un peu comme vider la poubelle de votre ordinateur : sans cette opération, il finirait par planter. Les Phases du Sommeil : Un Bricolage Étonnant Le sommeil, c’est un peu comme une chaîne de montage improbable, avec des phases plus ou moins utiles. Le sommeil lent ? Parfait pour les bodybuilders en herbe, il favorise la croissance musculaire (et la […]
L’#Apnée du #Sommeil à l’époque de #Versailles : un #Chant silencieux de l’#Ombre et de la #Fragilité #Humaine
Au siècle de Louis XIV, lorsque Versailles s’étendait comme une étoile divine sur le royaume, brillait aussi dans l’ombre des nuits une maladie mystérieuse, une suffocation secrète que le faste et la splendeur ne pouvaient masquer. Il ne s’agissait pas d’un mal visible, d’un complot visible contre la royauté ou la noblesse, mais d’un ennemi invisible, insidieux, qui s’immisçait dans les voiles luxueux des somnifères princes, dans la quiétude des couchettes dorées, et surtout dans le silence recherché des nuits étoilées. L’apnée du sommeil, cette suffocation inexpliquée, n’était pas alors connue sous ce nom, mais elle existait pourtant, telle une ombre lancinante tapie dans l’obscurité de l’Histoire. Elle frappait dans l’insu des grands de ce monde, celle qui menace la respiration plus que la monarchie elle-même. Imaginez, dans ces fastueux demeure de marbre et de velours, la couronne portée avec éclat, les somptueux tissus et bijoux, mais sous cet éclat, en un lieu secret et mystérieux, certains hommes et femmes se retrouvaient à lutter contre un souffle qui se refuse, à lutter contre un cri intérieur que personne n’entendait. Car […]
Pourquoi l’#Apnée du #Sommeil provoque-t-elle de la #Somnolence ?
L’apnée du sommeil est un trouble du sommeil courant qui touche des millions de personnes à travers le monde. Elle se caractérise par des interruptions répétées de la respiration durant la nuit, souvent associées à des ronflements forts et à des réveils fréquents. Si ces symptômes sont alarmants, leurs conséquences vont bien au-delà d’un sommeil perturbé : ils peuvent gravement impacter la santé physique et mentale, notamment en provoquant une somnolence diurne excessive. Qu’est-ce que l’apnée du sommeil ? L’apnée du sommeil se manifeste par des pauses respiratoires pouvant durer de quelques secondes à une minute, survenant plusieurs fois au cours de la nuit. Ces interruptions sont généralement dues à un relâchement des muscles de la gorge qui obstrue partiellement ou complètement les voies respiratoires. La conséquence immédiate est un réveil instinctif du corps pour retrouver une respiration normale, ce qui fragmente le sommeil. La somnolence diurne : un symptôme clé L’un des effets les plus fréquents de l’apnée du sommeil est la somnolence diurne, cette sensation d’avoir envie de dormir ou de se battre contre le sommeil durant […]
L’#Assemblée #Nationale ou l’#Apnée #Collective et #Définitive
L’apnée du sommeil à l’Assemblée nationale, voilà une véritable tragédie nationale dissimulée derrière la façade de nos grands débats. Pendant que nos élus s’épanchent sur des sujets d’une importance capitale — réforme des retraites, immigration, fiscalité — ils oublient une chose fondamentale : eux aussi, ils ronflent. Et pas en douce, non. Un ronflement monumental, digne d’un tremblement de terre et qui pourrait réveiller jusqu’aux plus endormis d’entre nous. Après tout, pourquoi se priver ? La politique, c’est un peu comme une nuit agitée, sauf que c’est la scène où tout le monde joue le rôle de l’endormi complice. Imaginez la scène : une salle comble, des orateurs qui défilent comme des vagues de fatigue, et au fond, une vraie symphonie de ronflements, brutal, sauvage, et d’un réalisme presque choquant. Parce qu’à l’Assemblée nationale, on ne dort pas doucement. Non. On ronfle fort, on se donne tout le mal pour faire trembler les murs de la chambre parlementaire, et on prétend qu’on ne sait pas d’où vient ce vacarme. Pourtant, c’est simple comme bonjour : le sommeil politique est constamment […]
#Apnée 3.0 : L’#Arrogance #Malsaine d’un #ORL #Dépourvu de toute #Empathie
Dans le théâtre grotesque de la médecine contemporaine, l’apnée du sommeil devient, une fois de plus, le terrain de jeu préféré d’un duel aussi héroïque que ridicule. D’un côté, l’ORL, ce va-t-en-guerre chirurgical qui voit dans chaque respiration arrêtée une occasion en ou de brandir son scalpel, et de l’autre, le médecin généraliste, qui, avec toute la modestie soigne à tout bras sans fierté et avec vertu. L’ORL, comme un gourou de la chirurgie, se pavane dans sa certitude qu’il peut tout résoudre avec une incise, une déviation de la cloison nasale ou une ablation de végétations. Pour lui, l’apnée du sommeil, c’est simple : c’est une pathologie structurelle, une incohérence dans la tuyauterie. Son credo ? « La solution, c’est moi, le scalpel. Tout le reste, c’est de la sorcellerie. » Et il brandit ses instruments comme un chevalier brandirait son épée, convaincu qu’il va réparer non seulement la respiration, mais aussi l’ego bien trop fragile de ses patients. Mais voilà, dans cette pièce à tiroirs, le médecin généraliste, lui, regarde tout ça de loin, avec un sourire en […]
L’#Echelle de #Fatigue de #Pichot : #Traquer la #Fatigue chez les patients souffrant d’#Apnée du #Sommeil
L’apnée du sommeil est un trouble respiratoire fréquent qui affecte des millions de personnes dans le monde. Elle se caractérise par des épisodes répétés d’arrêts respiratoires pendant le sommeil, souvent associés à des ronflements importants. Ces interruptions périodiques de la respiration entraînent une dégradation de la qualité du sommeil, ce qui peut avoir des conséquences délétères sur la santé physique, mentale et sur la qualité de vie. Parmi les symptômes principaux, la fatigue excessive et la somnolence diurne sont omniprésentes, impactant la capacité à réaliser les activités quotidiennes en toute sécurité. Face à cette problématique, il devient essentiel pour les professionnels de la santé d’évaluer, de façon précise et pertinente, l’impact réel de la fatigue sur le patient. Si les mesures objectives comme la polysomnographie donnent des données sur la sévérité de l’apnée, elles ne rendent pas compte directement de la perception que le patient a de sa propre fatigue. C’est ici que l’échelle de fatigue de Pichot intervient comme un outil complémentaire de grande utilité. Qu’est-ce que l’échelle de fatigue de Pichot ? Il s’agit d’une échelle d’évaluation subjective […]
#Comprendre le lien entre l’#Apnée du #Sommeil et la #Somnolence #Diurne
Nous nous sentons tous fatigués parfois. Une nuit tardive, une semaine de travail exigeante, ou même un simple changement de temps, peuvent nous donner une sensation de fatigue et nous donner envie d’une sieste. Mais que faire si cette fatigue devient un compagnon constant ? Et si vous avez du mal à rester éveillé pendant la journée, même après une nuit complète (ou ce que vous croyez être une nuit complète) ? Alors, comment faire la différence entre une fatigue normale et une fatigue plus grave ? C’est là qu’interviennent des outils comme l’échelle de somnolence d’Epworth (ESS). Examinons le lien entre l’apnée du sommeil et la somnolence diurne, et comment l’ESS peut vous aider à comprendre vos propres habitudes de sommeil. Qu’est-ce que l’apnée du sommeil et pourquoi vous rend-elle si fatigué ? L’apnée du sommeil est un trouble du sommeil courant caractérisé par des pauses respiratoires répétées pendant le sommeil. Ces pauses, appelées apnées, peuvent durer quelques secondes, voire quelques minutes, et survenir des dizaines, voire des centaines de fois par nuit. Imaginez : vous essayez de courir un marathon pendant […]
#Apnée du #Sommeil : ou comment j’ai appris à arrêter de #Ronfler et à aimer la #PPC
Préambule Commençons par une anecdote auto-dépréciative : « Soyons honnêtes, les amis, j’avais l’habitude de ronfler comme un train de marchandises essayant de se garer en parallèle pendant un ouragan. » L’histoire du « diagnostic » (j’espère drôle) : peut-être qu’un conjoint a menacé de divorcer si rien n’était fait, ou que le bruit était si fort qu’il a réveillé le chien trois maisons plus loin. Abordons le sujet : « Il s’avère que je n’étais pas seulement un ronfleur de renommée mondiale ; j’étais membre du Club de l’apnée du sommeil. Finalement, ce n’est pas aussi exclusif qu’on le croit. Des millions de personnes en sont membres, et certaines le savent même ! » Alors, je me suis plongé dans l’univers de l’apnée du sommeil, et ce que j’ai découvert était… eh bien, étonnamment pas ennuyeux. Et oui, je dors maintenant avec un masque de Dark Vador. Section 1 : Qu’est – ce que l’apnée du sommeil ? (En termes simples) Oubliez le jargon médical : « En gros, l’apnée du sommeil se produit lorsque vous arrêtez de respirer pendant votre sommeil. Il […]
#Vol #Panique : L’#Apnée du #Sommeil #Déchaînée à 30 000 Pieds
Je vous le dis franchement, l’apnée du sommeil en avion, c’est comme participer à une comédie noire dont je suis à la fois la victime et l’acteur principal. Avec le recul, j’aurais presque envie d’écrire une pièce, un spectacle absurde où je joue une double partition : celle de l’homme qui tente de dormir et celle de celui qui se bat contre ses propres poumons, dans un univers confiné, sans espace pour fuir. Autant dire qu’embarquer devient une aventure surréaliste, une sorte de défi contre mon propre corps, une bataille que je perds à chaque fois, mais avec la conviction que, au moins, je ferai rire le public… ou le pire, le faire pleurer. Tout commence dès que l’avion commence sa course pour décoller. Je sors mes gadgets, mon arsenal anti-apnée : masque à oxygène, coussin de voyage qui donne l’illusion d’un confort, bouchons d’oreilles pour tenter de filtrer les bruits ambiants. Mais je sais, au fond, que rien ne me préparera à ce qui va suivre. Car, dès que les moteurs rugissent et que la cabine se remplit d’un […]
#Sommeil 3.0 : #Polygraphie et #Polysomnographie
Les troubles du sommeil, en particulier les apnées du sommeil, sont des problèmes courants qui peuvent avoir un impact considérable sur la santé et la qualité de vie. Pour diagnostiquer ces troubles avec précision, deux examens médicaux principaux sont souvent utilisés : la polygraphie du sommeil et la polysomnographie. Bien qu’ils partagent l’objectif commun d’étudier la respiration et le sommeil, ils diffèrent par leur complexité, leur portée et leur mode de réalisation. Voici une exploration détaillée de ces deux techniques, leurs différences majeures, et dans quels cas chacune est indiquée. La Polygraphie du sommeil : un examen simplifié pour un dépistage efficace Qu’est-ce que la polygraphie du sommeil ? La polygraphie du sommeil, parfois appelée « polygraphe ventilatoire », est un examen souvent utilisé pour détecter la présence d’apnées du sommeil. C’est une méthode plus simple et plus accessible que la polysomnographie. Elle vise à enregistrer certains paramètres physiologiques essentiels pour repérer les épisodes d’interruption ou de réduction de la respiration durant la nuit. Comment se déroule la polygraphie ? L’examen est généralement réalisé à domicile, ce qui le rend […]
#Apnea #Connected #Center : #Patient #Acteur de sa #Santé #Acte 1
Je m’appelle G.D. J’ai 47 ans, je suis marié et père de trois enfants. Je suis Aide Médico-Psychologique (AMP) et j’exerce dans un Foyer de vie et Foyer d’Accueil Médicalisé (FAM) pour personnes en situation de handicap. Aujourd’hui, je suis ici pour partager mon expérience avec le Syndrome d’Apnées-Hypopnées du sommeil et vous parler du traitement qui a radicalement transformé ma vie : la machine PPC, ou Pression Positive Continue, une véritable seconde chance. Pour mesurer l’impact de ce traitement, il faut d’abord se souvenir de l’état dans lequel l’apnée du sommeil nous plonge. 1 : La vie avant – Le voleur d’énergie L’apnée du sommeil est un véritable voleur de vie. Elle ne se limite pas à la nuit ; elle vous vole vos journées, votre énergie et votre santé. A. Les symptômes nocturnes – Le sommeil non réparateur Pendant la nuit, l’apnée est source d’un calvaire, souvent inconscient pour nous, mais très perturbant pour le conjoint. * Ronflement sévère et chronique : Un bruit incessant qui perturbe le sommeil de tous, et surtout celui de votre conjointe. * […]
L’#Apnée du sommeil au #Moyen #Âge : entre grincements effrayants, bruits tranchants et nuits hantées
Imaginez la scène : vous êtes au Moyen Âge, dans une chambre sombre éclairée à la lueur tremblante d’une chandelle. Autour, tout est silence… ou presque. Soudain, dans cette nuit mystérieuse, un bruit étrange se fait entendre. Ce n’est pas le chant d’un oiseau ou le hurlement du vent, mais plutôt un grincement rauque, un bruit tranchant comme une lame ou un râle d’agonie. Si vous avez déjà vécu une nuit de sommeil agitée, vous savez à quel point ces sons peuvent vous faire sursauter, mais à cette époque, ils prenaient une tout autre saveur : celle de cauchemars sonores, de luttes secrètes contre des forces invisibles. Les nuits où le lit gémit comme un squelette en désaccord Au Moyen Âge, on dormait dans des lits en bois massif, souvent grinçants, qui semblaient eux-mêmes lutter contre la moindre respiration. Les anciens écrits parlent de « danses de bois », de craquements comme si le lit voulait se désintégrer ou attaquer celui qui y repose. Et, tout à coup, un râle profond : l’indicateur d’un combat silencieux entre le corps et la respiration. […]
#Votre #Position de #Sommeil vous étouffe-t-elle #Secrètement ?
Vous vous réveillez avec l’impression d’avoir couru un marathon… pendant votre sommeil ? Ronflez-vous si fort que vous êtes presque sûr d’avoir déclenché un tremblement de terre ? Vous souffrez peut-être d’apnée du sommeil. Mais voici la terrible vérité : même si vous en êtes conscient, votre façon de vous allonger pourrait vous étouffer silencieusement toute la nuit ! Sérieusement, ce n’est pas qu’un problème de sommeil. Il en va de votre santé, de votre énergie et de votre vie . Apnée du sommeil : le voleur silencieux du sommeil (et de l’oxygène !) L’apnée du sommeil est un trouble du sommeil grave qui provoque des arrêts respiratoires répétés pendant la nuit. Il s’agit de pauses complètes, privantes d’oxygène. Imaginez-vous retenir votre respiration, encore et encore, toute la nuit. Voilà ce que provoque l’apnée du sommeil. Le piège de la gravité : comment votre lit se retourne contre vous En position allongée, la gravité devient le principal ennemi. Elle tire sur les tissus mous de votre bouche et de votre gorge, transformant vos voies respiratoires en un piège mortel. Et devinez quoi ? Votre position […]
« Le #Ronfleur du #Lac : #Confessions d’un #Apnéique en #Campagne (et autres Nuits d’Opéra à la Tronçonneuse) »
Il y a quelque chose de profondément romantique à l’idée du camping : s’éloigner du vacarme numérique, se reconnecter à la Terre, s’offrir une nuit sous les étoiles… et déclencher simultanément une alarme biologique à ondes longues appelée « mes ronflements ». J’étais persuadé que la forêt me purifierait. La forêt, elle, a riposté en m’offrant le rôle principal d’un opéra gore intitulé « Quand l’homme imite la tronçonneuse ». Apnée du sommeil ? Non, je préfère « performance pyrotechnique respiratoire ». Caprice de la nature, point d’orgue de mon ego sonore. Avant le départ, j’ai fait ce que fait toute personne responsable : j’ai investi. Oreiller en mousse à mémoire, bandelettes nasales dernier cri, spray nasal acheté dans un rayon qui ressemble plus à de la pharmacie clandestine qu’à un lieu civilisé. J’aurais peut-être mieux fait d’étudier les hiboux — ces aristocrates du silence — mais non, j’ai choisi le confort high-tech. Résultat : un oreiller qui mémorise ma détresse. On dirait que la mousse a pris des notes et les ressort en boucle chaque nuit. La première nuit, […]
#Santé #Mentale – #Apnée du #Sommeil et #Risque #Suicidaire
L’apnée obstructive du sommeil (AOS) est fréquente et souvent sous‑diagnostiquée. Elle se manifeste par des pauses respiratoires répétées la nuit, des ronflements, des micro‑réveils et une oxygénation intermittente du cerveau. Si les conséquences cardiovasculaires et métaboliques de l’AOS sont bien connues, son impact sur la santé mentale l’est moins : troubles de l’humeur, fatigue cognitive, isolement social et, chez certains patients, augmentation des idées suicidaires. Apnée du sommeil : rappel des éléments essentiels L’AOS résulte d’un collapsus partiel ou complet des voies aériennes supérieures pendant le sommeil, entraînant des épisodes d’hypopnée ou d’apnée. L’indice d’apnées‑hypopnées (IAH) quantifie la sévérité : léger (5–15/h), modéré (15–30/h), sévère (>30/h). Ces événements provoquent des micro‑réveils, une fragmentation du sommeil et des baisses transitoires de la saturation en oxygène (hypoxie intermittente). Cliniquement, l’AOS se traduit par une somnolence diurne, fatigue, troubles de l’attention, ronflements et parfois céphalées matinales. Que montrent les études sur AOS et risque suicidaire ? Prevalence et associations : plusieurs études observationnelles et analyses transversales montrent que les personnes atteintes d’AOS rapportent plus souvent des symptômes dépressifs et des idées suicidaires […]
#Retenir son #Souffle — quand l’#Apnée du #Sommeil danse avec Le #Grand #Bleu
Entre l’ombre et l’éveil : l’apnée du sommeil, un chant lyrique à la hauteur du Grand Bleu Dans le silence profond de la nuit, lorsqu’une lourde respiration s’éteint pour laisser place à un vide obsédant, l’on se retrouve face à l’immense étrangeté de l’apnée du sommeil. Comme un plongeur au fond de l’océan, suspendu dans l’abîme, entre le rêve et la réalité, entre la vie et la mort. Le Grand Bleu… un voyage mythique, une immersion dans l’ombre aquatique, où chaque respiration est une victoire, une ode à la vie. Dans cette chorégraphie hypnotique, chacun de nos ingés nuistiques retrouve un reflet de notre propre lutte : celle d’un souffle précieux qui, parfois, se fait attendre, suspendu, fragile, dans le grand silence marins. Pourtant, il existe une beauté poignante dans cette lutte. Une poésie que l’on pourrait comparer à un chant lyrique épique, où chaque respiration manquée devient une note de mélancolie, un refrain de désir de liberté. Notre respiration devient alors une aria déchirante, un dialogue intime avec les profondeurs insondables de notre être. Le sommeil, comme dans le […]
La #Musique #Baroque et mes #Poumons #Brisés : une #Symphonie de #Souffrance
On dit que la musique apaise la bête sauvage. Ils n’ont visiblement pas vécu avec l’apnée du sommeil en essayant d’apprécier Vivaldi. Soyons clairs : l’apnée du sommeil a gâché bien des choses : des nuits reposantes, des conversations profondes, le simple fait d’ exister sans le sentiment lancinant d’une fin imminente. La semaine dernière, j’ai tenté de m’immerger dans les sons apaisants de… eh bien, je ne m’en souviens même plus. C’était un compositeur obscur, dont NPR était le porte-parole. En quelques minutes, je me suis retrouvée dans une lutte désespérée pour l’oxygène, mon appareil CPAP ronronnant comme un moteur rouillé à bout de souffle. L’expérience a culminé dans une quinte de toux si violente que j’ai failli déloger mon masque et m’étouffer dans ma propre angoisse existentielle. C’est là que j’ai su : la musique baroque et moi, c’est officiellement fini. Musique baroque : un plaisir torturé ? Plutôt une torture pure Soyons honnêtes, la musique baroque est… excessive. Elle est excessive, surfaite et, franchement, un peu ostentatoire. Prenons l’ ornementation , par exemple. Tous ces trilles, ces mordants et ces appoggiatures… […]
#Apnée du #Sommeil et #Insuffisance #Cardiaque : Un #Duo #Complexe
Dans notre société moderne, l’apnée du sommeil et l’insuffisance cardiaque représentent deux défis majeurs pour la santé publique, souvent interconnectés et mutualisant leurs effets néfastes. Comprendre cette interaction est crucial pour améliorer la qualité de vie des millions de personnes affectées par ces conditions. Comprendre l’Apnée du Sommeil L’apnée du sommeil se caractérise par des interruptions répétées de la respiration durant le sommeil, conduisant à des réveils fréquents et nuisant ainsi à la qualité du sommeil. Les deux formes principales incluent : Apnée Obstructive du Sommeil (AOS) : Survient lorsque les muscles de la gorge se relâchent de façon excessive, bloquant temporairement les voies respiratoires. Apnée Centrale du Sommeil : Se produit quand le cerveau manque à envoyer les signaux nécessaires pour contrôler la respiration. Ces interruptions fréquentes entraînent une déprivation en oxygène, ce qui peut causer des changements physiologiques importants comme une augmentation de la pression artérielle et une inflammation systémique. L’Insuffisance Cardiaque: Un Cœur Affaibli L’insuffisance cardiaque est une condition chronique où le cœur n’est plus capable de pomper une quantité suffisante de sang pour satisfaire les besoins […]
#Divorce à la sauce #Ibérique : le #Ronflement devient une vraie arme de #Destruction #Massive #Conjugale
L’Espagne, terre de passions exacerbées, de siestes torrides et de nuits… bruyantes. Car en 2024, le pays s’est découvert une nouvelle spécialité : le divorce express, boosté par un ennemi insoupçonné. Oubliez la crise économique, la belle-mère envahissante ou les infidélités à gogo, le véritable fossoyeur des couples espagnols, c’est lui, c’est elle, c’est… le ronflement ! Oui, vous avez bien lu. Le ronflement, ce bruit de fond familier que l’on associe volontiers à un bon vivant bienheureux, est en réalité un véritable fléau conjugal. En 2024, le nombre de divorces à grimpé en flèche, atteignant un pic de 83 000 séparations, et selon des études (sérieuses !) près de 40 % de ces ruptures seraient directement liées aux symphonies nocturnes de Monsieur ou Madame. Autant dire que le ronflement est en train de devenir une épidémie nationale. Imaginez la scène : vous, épuisé(e), les traits tirés, les nerfs à vif, contraint(e) d’endurer chaque nuit les râles d’un(e) conjoint(e) transformé(e) en tronçonneuse humaine. Vous essayez tout : les bouchons d’oreille, les incantations vaudoises, les supplications à la […]
#Apnée 3.0 : Quand deux #CPAP s’aiment d’#Amour… (ou pas)
Deux machines qui respirent nos nuits Ils dorment côté à côte, masqués, reliés à des gestes mécaniques — plastique translucide, velcro qui grince, tuyaux comme des racines d’oubli. La chambre s’est convertie en petit poste de régulation atmosphérique : deux écrans bleus, deux chiffres qui clignotent, deux courbes qui racontent des vies. Autrefois on partageait des secrets dans l’obscurité, maintenant on partage des mises à jour. « Nouvelle version du firmware disponible. Voulez‑vous redémarrer ? » On rit jaune, on répond non avec la même politesse qu’on réserve aux ex. Le souffle se synchronise sur des algorithmes ; la tendresse se mesure en ml/min. Toi tu as l’air d’un astronaute domestique, et moi d’un patient dans une pièce d’hôpital réinventée. On se parle en chiffres — 6 h 12, AHI 2, compliance 87 % — et comme ça on s’aime un peu, avec la froide sécurité d’un rapport trimestriel. Le matin, on compare nos scores comme on comparerait des points de fidélité. « Bravo, tu as battu ton record hier soir. » « Et toi, tu as enfin passé la […]
L’#Amour au #Temps de l’#Apnée du #Sommeil , je l’#Aime #Eperduement ….
Mon amour, Quand la nuit étend son voile et que le monde s’apaise, c’est auprès de toi que je retrouve ma plus belle certitude. Te voir endormi(e), clos dans la douceur de tes rêves, me donne accès à une intimité précieuse — une tendresse que je cultive en silence, un amour que je murmure sans fanfare. Je me penche vers toi, je frôle ta joue d’un baiser discret, et déjà mon cœur trouve sa cadence au rythme de ton souffle. Tes pauses et tes retrouvailles avec le souffle deviennent pour moi des instants sacrés — de petites morts suivies de résurrections qui me rappellent chaque fois combien la vie nous est chère. Quand tu te perds dans un souffle suspendu, je tends la main comme on rallume une flamme délicate ; quand ton souffle revient, c’est comme si le monde me rendait son plus tendre cadeau : toi, entier(e), à mes côtés. Chaque reprise me réchauffe mieux que mille aubes. J’aime te savoir vulnérable à mes côtés, car c’est dans cette vulnérabilité que je peux t’aimer le plus pur. […]
#Apnée du #Sommeil et #Somnolence : la #Grande #Farce #Nocturne
On vante la nuit comme un sanctuaire de repos, un temple où l’âme se recharge et le corps tricote des miracles biologiques. En réalité, pour des milliers de personnes, la nuit ressemble davantage à une répétition générale d’un mauvais spectacle burlesque : l’apnée du sommeil, ce chef d’orchestre invisible qui coupe le son toutes les trente secondes, transforme le sommeil en série télé courte et mal écrite, et la journée en prolongation soporifique. Commençons par le décor : l’apnéique est ce héros moderne condamné à snorer comme un vieux tracteur en phase terminale. Le partenaire de lit, courageux ou masochiste, vit avec un intermittent glitch sonore qui l’empêche de croire au calme. Mais à supposer qu’on soit seul — et tant mieux pour la couette — le corps, lui, ne l’entend pas de cette oreille. Le cerveau reçoit des messages d’alerte : “oxygène bas, réveille-toi, respire, reprends ton souffle, tout va bien” — tout cela à répétition toute la nuit. Résultat ? Un sommeil fragmenté, une succession de micro-réveils tièdes et inutiles, et un capital sommeil qui fond plus […]
#Quand #l’Apnée du #Sommeil devient #Spectacle — #Chronique d’un #Voisinage #Nocturne
Il y a des voisins qu’on choisit pour leurs sourires, leurs pâtisseries partagées ou leur discrétion. Puis il y a ceux qui, sans le vouloir, transforment chaque nuit en représentation. En face de chez moi, un monsieur a visiblement décidé que ses heures nocturnes seraient consacrées à produire des décibels : ronflements abyssaux, halètements spectaculaires et pauses respiratoires qui laissent la salle en suspens. J’ai appris à la fois à rire de la situation et à me préoccuper du fond : derrière la comédie, il y a peut‑être une pathologie sérieuse, l’apnée du sommeil. Le concert de minuit : variations et numéros Les représentations commencent souvent autour de 23 h. D’abord, un grondement régulier, comme le moteur d’un vieux camion qui peine à démarrer. Puis les crescendos : bouffées sonores intenses, vibrations dans les murs, comme si l’immeuble était invité malgré lui à participer au spectacle. Parfois, un silence inquiétant s’installe — un arrêt de respiration dont la reprise arrive dans un souffle rauque et triomphal, comme une remise de médaille après un effort surhumain. Chaque nuit, le […]
#L’Histoire d ‘un #Apnéique #Fatigué… mais pas du tout prêt d’arrêter.
Depuis que j’ai découvert mon problème d’apnée du sommeil, ma vie au bureau a pris une tournure sombre et hilarante à la fois. Autrefois, je croyais que la fatigue venait simplement du stress ou des heures supplémentaires, mais non. La vraie donne, c’est que je suis devenu le héros involontaire d’un spectacle grotesque. La nuit, mon corps se livre à une guerre sans pitié où chaque respiration devient un combat perdu d’avance. Et le matin, je paie le prix fort : un zombie hospitalisé, difficile à différencier d’un mort-vivant. Au boulot, je suis une légende. Pas celle dont on rêve, non, celle dont on veut se débarrasser rapidement. Pendant une réunion cruciale, alors que le patron expose ses ‘stratégies innovantes’, je commence à ronfler comme un bulldozer en marche, si fort que même le micro capte la preuve que je suis en train de monter un concert de snores. J’ai juste assez de temps pour voir les regards désespérés de mes collègues, certains tentant de faire semblant de rien, d’autres cachant leur rire en se bouchant les oreilles. D’autres encore, […]
#Apnée du #Sommeil et la #Voiture , un #Duo #Moderne et #Dangereux
Ah, l’apnée du sommeil et la voiture : ce duo moderne, aussi sympathique qu’un coffre-fort sans serrure et aussi rassurant qu’un avertisseur de panne sans frein. Pendant la nuit, des milliers de personnes auditionnent leur propre gorge en répétant le même numéro tragique : obstruction, suffocation, réveil, somnolence diurne. Le lendemain, elles montent dans des tonnes de métal roulant, allument la radio et s’imaginent invincibles, parce qu’après tout, le café existe et la visibilité est correcte. Quel optimisme délicieux. Commençons par la mécanique — parce que la mécanique est ce qui nous permet de ne pas simplement s’offrir à la tragédie comme des protagonistes mal écrits. L’apnée obstructive du sommeil (AOS) n’est pas une caprice : le pharynx s’effondre, les pauses respiratoires se multiplient, le corps déclenche micro-réveils pour reprendre l’air. Résultat ? Un sommeil morcelé, une dette de sommeil chronique et une alerte cognitive réduite. Traduction : réflexes émoussés, temps de réaction augmenté, attention vacillante. En d’autres termes, vous êtes un conducteur moins fiable — et plus dangereux — que votre voisin qui confond le klaxon et la sonnette. […]
#AutoPAP (auto‑CPAP) — la #PPC intelligente qui suit et protège votre #Sommeil
L’autoPAP, parfois appelé auto‑CPAP, représente une évolution significative des appareils de pression positive continue (PPC) destinés au traitement des troubles respiratoires du sommeil, principalement l’apnée obstructive du sommeil (AOS). Là où la PPC classique délivre une pression fixe déterminée après un titrage, l’autoPAP ajuste en permanence la pression d’air en fonction des événements respiratoires du patient. Ce fonctionnement dynamique vise à améliorer à la fois le confort nocturne et l’efficacité thérapeutique, tout en facilitant le suivi clinique. Comment fonctionne un appareil autoPAP ? Les autoPAP sont dotés de capteurs et d’algorithmes qui analysent en temps réel plusieurs paramètres respiratoires pendant le sommeil : Flux d’air : détection des réductions ou interruptions du flux (hypopnées, apnées) et des ronflements. Modèle respiratoire : variations du rythme et de l’amplitude des mouvements respiratoires. Signaux additionnels selon les appareils : certains intègrent l’oxymétrie (saturation en oxygène), l’analyse des efforts respiratoires ou des capteurs de position. Bruit et fuites : mesure de la fuite au niveau du masque pour différencier un événement réel d’une artefact. Les données sont traitées par un algorithme qui décide d’augmenter […]
#PPC à #Pression #Fixe : un traitement simple et efficace contre l’#Apnée du #Sommeil
La Pression Positive Continue (PPC) à pression fixe est l’une des solutions de référence pour traiter l’apnée obstructive du sommeil (AOS). En délivrant une pression d’air constante tout au long de la nuit, la PPC empêche l’effondrement des voies aériennes supérieures, réduit les apnées et hypopnées, et améliore la qualité du sommeil et la santé globale. Ce traitement, bien établi, combine fiabilité, simplicité d’utilisation et coût souvent inférieur à celui des appareils plus sophistiqués. Comment fonctionne la PPC à pression fixe ? Le principe est simple : la machine délivre en continu une pression d’air calibrée, maintenue à une valeur unique déterminée lors d’un titrage nocturne (polygraphie ou étude ventilatoire). Le patient porte un masque nasal, narinaire ou facial ; l’air pressurisé empêche la fermeture des voies respiratoires malgré la relaxation musculaire liée au sommeil. Contrairement aux appareils autoPAP, la pression ne s’ajuste pas automatiquement en fonction des événements respiratoires détectés. Détermination de la pression optimale Titrage en laboratoire : lors d’une polysomnographie de titrage, différentes pressions sont testées pour identifier celle qui élimine apnées, hypopnées et ronflements tout en […]
La #Femme de l’#Apnéique ou la #Maîtresse du #Lit #Conjugual
La femme de l’apnéique, c’est la vraie héroïne d’une vie de nuits qu’on pourrait qualifier de tout sauf paisibles. C’est la maîtresse incontestée du lit conjugal, celle qui, chaque soir, doit faire face à une série de mystères non résolus : pourquoi, soudainement, la maison se transforme en un terrain de guerre sonore où ronflements, souffles haletants et bruits de machine à la face deviennent la nouvelle bande sonore ? C’est elle qui, chaque matin, se réveille en se demandant si elle a vraiment dormi ou si elle a simplement survécu à une nuit de combats sonores contre un aspirateur géant ou un dragon mécanique qui a décidé de faire de ses nuits une pièce de théâtre absurde. Pendant que son héros, héros à moitié robot, porte son casque de guerre, elle doit faire preuve d’un sens de l’humour caustique pour survivre à cette scène digne d’un film de science-fiction. Elle ironise, elle négocie, et elle pratique la diplomatie nocturne : « Peux-tu arrêter de ronfler comme un moteur diesel ? » ou encore « Arrête de faire semblant de […]
#Nycturie et #Apnée du #Sommeil : pourquoi vous vous levez si souvent la nuit ?.
Se lever plusieurs fois la nuit pour uriner — la nycturie — est fréquent, mais souvent minimisé. Pourtant, ce symptôme peut gravement perturber le sommeil, réduire l’énergie pendant la journée et indiquer un problème de santé sous‑jacent. L’un des liens moins connus mais importants est celui avec l’apnée du sommeil, un trouble respiratoire nocturne qui affecte des millions de personnes. Comprendre cette association peut aider à mieux diagnostiquer et traiter les deux problèmes. Qu’est‑ce que la nycturie ? La nycturie se définit par le besoin de se lever pour uriner au moins une fois pendant la nuit. Chez l’adulte, il est normal d’uriner moins la nuit grâce à une hausse de l’hormone antidiurétique (vasopressine). Quand ce mécanisme est perturbé, la production d’urine nocturne augmente et le sommeil est fragmenté. Qu’est‑ce que l’apnée du sommeil ? L’apnée obstructive du sommeil (AOS) est caractérisée par des pauses respiratoires répétées pendant le sommeil, généralement causées par un collapsus des voies aériennes supérieures. Ces épisodes provoquent une baisse de l’oxygénation, des micro‑réveils et une fragmentation du sommeil. Les signes courants sont des ronflements […]
#Apnée du #Sommeil et #Libido : Le retour du #Super #Héros
L’apnée du sommeil : La nuit où tu deviens un héros… mais que personne ne t’a demandé Bienvenue dans la grande émission nocturne “Les Émissions de Ronflements et d’Arrêts Respiratoires”. Ta vie nocturne est devenue un véritable festival de bruit, où chaque nuit, tu te transformes en une sorte de rock star… du sommeil, sauf que ton public, c’est ton partenaire ou ton voisin, et ils aimeraient profiter d’un peu de calme. Le concert de ronflements intensifs : Tu ronfles si fort que même ton chien te regarde avec un air de “c’est quoi ce bruit d’avion à 3h du matin ?” Tu te dis peut-être que tu pourrais faire carrière dans la musique… du moins si tu pouvais enregistrer ton souffle comme un instrument de percussion. Rien ne vaut ton bruit de fond personnel pour qui veut dormir à proximité – une véritable symphonie de bruits de moteur démarré, de souffle court et de craquements mystérieux. Le héros masqué (ou plutôt le méchant masqué) : Grâce à cette merveille de la technologie qu’on appelle la CPAP, tu deviens la […]
#Sommeil 3.0 : #Insomnie #Chronique et #Vieillissement #Cérébral
L’étude publiée dans la revue Neurology met en évidence une connexion préoccupante entre l’insomnie chronique et le processus de vieillissement cérébral. Selon les résultats, les personnes souffrant d’insomnie chronique, caractérisée par des difficultés à dormir au moins trois nuits par semaine sur une période d’au moins trois mois, présentent un risque accru de dégradation cognitive et de démence à long terme. Plus précisément, ces individus auraient 40 % plus de chances de développer une démence ou un trouble cognitif léger comparé à ceux qui bénéficient d’un sommeil normal ou réparateur. Une particularité frappante de cette étude est que l’insomnie chronique semble entraîner un vieillissement supplémentaire du cerveau, évalué à environ 3,5 années. Cela suggère que le manque de sommeil réparateur ne se limite pas à causer de la fatigue à court terme, mais pourrait réellement accélérer le processus de déclin cognitif associé à l’âge. Les chercheurs insistent sur le fait que le sommeil joue un rôle essentiel pour la résilience cérébrale — c’est-à-dire la capacité du cerveau à résister ou à récupérer des dommages liés à l’âge ou à des […]
#Ronflement : Le #Saboteur du #Couple et des #Rêves de #Tranquillité
Ouverture — le concert nocturne non sollicité Le ronfleur, ce DJ improvisé de la nuit, mixe basses lourdes et râles free‑jazz. Le partenaire ? Spectateur payé en siestes volées. Petit fait : 1 nuit de ronflement = 0.8 étreinte matinale, approximativement. Le nouveau réveil tendance Oubliez le réveil en douceur : ici on parle d’attaques sonores dignes d’un moteur en surchauffe. Surchauffe émotionnelle garantie. Variante romantique : se réveiller en sursaut à côté d’un petit T‑Rex en pyjama (le ronfleur). La science du bâillement partagé Chaque ronflement déclenche un baillement contagieux et instantané. Résultat : une chorégraphie de têtes lourdes, café en main, avec l’élégance d’un pingouin mal réveillé. Bonus : conversations à 7h où personne ne se souvient de la moitié des mots prononcés. Intimité 2.0 — la chambre séparée, version luxe Dormir dans des pièces séparées : le nouveau chic marital. Avantages : matrimoine sauvé, oreillers préservés. Inconvénient : la romance se recycle en textos coquins à la porte de la chambre. Astuce : convenez d’un code secret pour les réveils amoureux (trois sms, un gif, une […]
#Apnée du #Sommeil et #Alcool : c’est l’#Apocalypse #Now
Ah, l’association apnée du sommeil et alcool, c’est vraiment le duo comique… sauf que le seul public qui apprécie ça, c’est votre médecin, et encore, quand il voit les résultats du polygraphe, il ne peut s’empêcher de rire jaune ! Parce qu’en vrai, boire de l’alcool pour dormir, c’est comme essayer de fabriquer un avion en utilisant du chewing-gum et des trombones : ça paraît une bonne idée au début, mais en réalité, c’est la recette pour un désastre assuré. Imaginez un peu : vous vous dites « je vais boire un petit verre pour me détendre », et en réalité, c’est comme si vous donniez le feu vert à votre gorge pour faire grève. La musculature de la gorge relâche totalement ses efforts, comme si elle voulait faire la sieste toute la nuit, et là, mauvaise surprise : vos voies respiratoires préfèrent fermer boutique, laissant passer à peine un souffle, ou alors un ronflement digne d’un T-Rex en colère. Voilà le début d’un véritable spectacle de monstres nocturnes, où vous devenez la star, mais pas pour les bonnes raisons […]
#Apnée 3.0 : la #Symphonie de la #Guerre #Conjugale
Ah, l’apnée du sommeil, cette merveilleuse bénédiction qui transforme chaque nuit en véritable cauchemar auditif, surtout si on partage son lit avec quelqu’un qui croit que ronfler comme un moteur d’avion ou faire des pauses respiratoires dignes d’un film d’horreur est la norme. Rien ne dit « amour » comme s’endormir sous une symphonie de bruits métalliques, entrecoupée par des pauses respiratoires plus effrayantes qu’un épisode de série policière en pleine nuit. La réalité, c’est que vivre avec un ou une partenaire souffrant d’apnée, c’est comme partager une cellule dans une prison acoustique de haute sécurité — sauf que là, c’est votre propre chambre. Vous savez ce qu’on vous cache souvent ? C’est que ce compagnon ou cette compagne qui vous assomme chaque nuit avec ses ronflements, ses arrêts respiratoires spectaculairement bruyants et ses réveils en sursaut, n’est pas simplement en train de gêner votre sommeil. Non, c’est en train de vous transformer, lentement mais sûrement, en une version mutée de vous-même : un zombie en colère, un touriste du sommeil qui n’a plus de patience, ni d’empathie. Parce que, […]
#Tabagisme : l’#Ennemi #Diabolique du #Sommeil et du #Traitement par #PPC
Le tabagisme est associé à un risque accru de ronflement et d’apnées obstructives du sommeil, et il aggrave souvent la sévérité et les symptômes. Les mécanismes sont multiples : inflammation et œdème des voies aériennes supérieures, augmentation des sécrétions, altération du tonus neuromusculaire, et effets néfastes du tabac et de la nicotine sur l’architecture du sommeil. Arrêter de fumer est recommandé : cela améliore l’inflammation des voies aériennes, la qualité du sommeil et réduit les risques cardiovasculaires associés à l’AOS, même si les bénéfices complets peuvent mettre du temps à apparaître. Mécanismes physiopathologiques (pourquoi le tabac favorise l’AOS) Inflammation locale et œdème muqueux : la fumée irrite la muqueuse nasopharyngée → épaississement, œdème et rétrécissement du calibre des voies aériennes supérieures, favorisant leur collapsus pendant le sommeil. Augmentation des sécrétions et congestion nasale : gêne nasale et obstruction nasale aggravant le ronflement et le travail respiratoire. Altération du contrôle neuromusculaire : composés du tabac peuvent modifier la fonction neuromusculaire des muscles dilatateurs du pharynx, réduisant leur capacité à maintenir l’ouverture. Effets de la nicotine : stimulant qui perturbe […]
#Pacemaker de la #Langue : #Traitement #Innovant de l’#Apnée du #Sommeil
Pacemaker de la langue : traitement innovant de l’apnée du sommeil par stimulation du nerf hypoglosse La stimulation du nerf hypoglosse (HNS) est une thérapie révolutionnaire validée pour traiter l’apnée obstructive du sommeil (AOS) chez les patients non tolérants au traitement par CPAP. Ce dispositif implantable agit en augmentant le tonus des muscles protrusifs de la langue, permettant de réduire efficacement les épisodes d’obstruction des voies aériennes pendant le sommeil. Comment fonctionne la stimulation du nerf hypoglosse pour l’apnée du sommeil ? Ce protocole utilise un système d’implantation composée d’un générateur, d’une électrode placée sur le nerf hypoglosse (au niveau cervical), et d’un capteur détectant la respiration. Lors de l’inhalation, le dispositif délivre une stimulation électrique synchronisée, optimisant la protrusion de la langue et augmentant le diamètre pharyngé. La réduction du collapsus des voies respiratoires diminue le score d’AHI (Apnea-Hypopnea Index) et améliore la qualité de sommeil. Quelles sont les indications pour bénéficier d’une stimulation du nerf hypoglosse ? Diagnostic confirmé d’apnée obstructive du sommeil avec un AHI ≥15/h. Échec ou intolérance au traitement par CPAP (usage insuffisant ou mauvaise tolérance […]
#Thyroide : l’#Impact des #Apnées 3.0 et de la #PPC
Hypothyroïdie et apnée du sommeil (AOS) : Mécanismes physiopathologiques : Hypotonie musculaire : La diminution des niveaux d’hormones thyroïdiennes (T3 et T4) entraîne une hypotonie des muscles pharyngés, permettant une collapsibilité accrue des voies respiratoires supérieures (VRS) pendant le sommeil. Accumulation de mucopolysaccharides : La substance mucopolysaccharidique déployée dans le tissu strié peut provoquer un œdème et un épaississement des structures du cou, contribuant à une obstruction du VRS. Diminution du métabolisme ventilatoire : Un métabolisme basal réduit peut altérer la sensibilité centralisée aux variations de la pCO₂, affaiblissant la réponse ventilatoire automatique face aux épisodes hypopnéiques ou apnéiques. Facteurs additifs : La prise de poids secondaire à l’hypothyroïdie favorise également la surcharge adipeuse péri-cervicale, accentuant le risque d’apnée obstructive. Données épidémiologiques et expérimentales : Des études observationnelles montrent une prévalence accrue d’apnée obstructive du sommeil chez les patients hypothyroïdiques, avec une sévérité souvent corrélée à l’hypothyroïdie non traitée. La prise en charge de l’hypothyroïdie par la lévothyroxine permet parfois une significative des indices polygraphiques, notamment par augmentation de la tonicité musculaire. Hyperthyroïdie et troubles du sommeil : Effets physiologiques : Augmentation du catabolisme, […]
#Apnée 3.0 : le #Stress #Oxydatif et les #Idées #Suicidaires
Physiopathologie détaillée : Hypoxie intermittente et stress oxydatif : L’apnée obstructive du sommeil (AOS) se caractérise par des pauses respiratoires répétées pendant le sommeil, entraînant une hypoxémie intermittente (baisse de la saturation en oxygène) et des micro-éveils. Cette hypoxie intermittente déclenche une cascade d’événements biologiques néfastes. L’hypoxie répétée induit une production excessive d’espèces réactives de l’oxygène (ROS), conduisant au stress oxydatif. Ce stress oxydatif endommage les cellules et les tissus, en particulier dans le cerveau, affectant les régions impliquées dans la régulation de l’humeur et des fonctions cognitives. Le stress oxydatif active également des voies inflammatoires, amplifiant la réponse inflammatoire systémique. Inflammation systémique et neuroinflammation : L’AOS est associée à une élévation des marqueurs inflammatoires, tels que la protéine C-réactive (CRP), l’interleukine-6 (IL-6) et le facteur de nécrose tumorale alpha (TNF-α). Ces cytokines inflammatoires peuvent pénétrer dans le cerveau et induire une neuroinflammation. La neuroinflammation perturbe la neurotransmission, affecte la plasticité synaptique et endommage les neurones, contribuant ainsi aux troubles de l’humeur et aux déficits cognitifs. En particulier, l’inflammation dans l’hippocampe, une région cérébrale cruciale pour la mémoire et la […]
#Apnée 3.0 : L’#IRM et la #Pathogenèse précoce de la #Maladie d’#Alzheimer (MA)
Une étude prospective utilise une approche induite par neuroimagerie multimodale afin d’analyser l’impact neurobiologique potentiel de l’apnée obstructive du sommeil (AOS) sur la pathogenèse précoce de la maladie d’Alzheimer (MA) chez une cohorte de sujets âgés cognitivement normaux, issus de l’essai clinico-épidémiologique Age-Well. L’évaluation complète comporte une polysomnographie, une IRM volumétrique pour mesurer le volume de substance grise, une tomographie par émission de positons (TEP) avec 18F-florbetapir pour quantifier la charge amyloïde (Aβ), ainsi qu’une sous-cohorte avec TEP 18F-fluorodéoxyglucose (FDG) pour évaluer le métabolisme cérébral. L’analyse polysomnographique définit un index d’apnées-hypopnées (IAH), et conserve deux groupes distinctionnels : patients avec IAH < 15 events/h (n=31, négatifs) versus ceux avec IAH ≥ 15 events/h (n=96, positifs). Les covariables contrôlées comprennent l’âge, le sexe, l’éducation, l’indice de masse corporelle (IMC), la prise de médicaments pouvant influencer le sommeil, et le statut pour l’allèle ε4 de l’APOE. Les résultats montrent une augmentation significative du volume de substance grise dans le cortex cingulaire postérieur et le précunéus chez les sujets avec AOS, associée à une surcharge en dépôts amyloïdes mesurée par la tomographie avec […]
#Apnée 3.0 : #Incapacité au #Travail , l’ #Analyse #Approfondie
L’apnée obstructive du sommeil (AOS) est un trouble respiratoire du sommeil hautement prévalent, caractérisé par des épisodes récurrents d’obstruction partielle ou complète des voies aériennes supérieures pendant le sommeil. Cette obstruction conduit à une diminution (hypopnée) ou un arrêt complet (apnée) du flux respiratoire, malgré les efforts respiratoires. Ces événements sont souvent associés à une désaturation en oxygène (diminution du taux d’oxygène dans le sang), des micro-éveils (courts réveils inconscients) et une fragmentation du sommeil. Physiopathologie et Conséquences Cliniques La physiopathologie de l’AOS est complexe et multifactorielle, impliquant des facteurs anatomiques (par exemple, hypertrophie des amygdales, rétrognathie), neuromusculaires (par exemple, diminution du tonus des muscles pharyngés) et inflammatoires. Les conséquences cliniques de l’AOS sont vastes et affectent de nombreux systèmes physiologiques. Outre la somnolence diurne excessive (SDE), symptôme cardinal de l’AOS, les patients peuvent présenter des troubles cognitifs (difficultés de concentration, de mémoire, de prise de décision), des troubles de l’humeur (dépression, anxiété), une diminution de la libido, des céphalées matinales, une nycturie (besoin d’uriner fréquemment la nuit) et une bouche sèche au réveil. Sur le plan cardiovasculaire, l’AOS est […]
#Apnée 3.0 et #SEP : Une #Comorbidité #Complexe #Négligée
Apnée du Sommeil et Sclérose en Plaques : Analyse des Mécanismes Pathophysiologiques, de l’Impact Clinique et des Perspectives Thérapeutiques La sclérose en plaques (SEP) et l’apnée du sommeil (APN) représentent deux entités nosologiques distinctes, dont la comorbidité croissante soulève des questions fondamentales quant aux mécanismes pathophysiologiques sous-jacents, à l’impact clinique et aux stratégies thérapeutiques optimales. Cette analyse vise à synthétiser les données probantes actuelles, en mettant l’accent sur les aspects scientifiques rigoureux et les perspectives de recherche translationnelle. Sclérose en Plaques (SEP) : Pathogenèse et Hétérogénéité Clinique La SEP est une maladie inflammatoire démyélinisante chronique du système nerveux central (SNC), caractérisée par une infiltration immunitaire, une démyélinisation axonale, une gliose réactive et, à terme, une neurodégénérescence. La pathogenèse de la SEP est multifactorielle, impliquant une interaction complexe entre des facteurs génétiques de susceptibilité (par exemple, le complexe majeur d’histocompatibilité de classe II, HLA-DRB1*15:01), des facteurs environnementaux (par exemple, l’infection par le virus d’Epstein-Barr, le tabagisme, la carence en vitamine D) et des réponses immunitaires adaptatives et innées aberrantes. L’hétérogénéité clinique de la SEP se manifeste par une diversité de phénotypes, […]
#Apnée du #Sommeil : un problème de #Santé #Publique sous-estimé
L’apnée du sommeil (SAS) est un trouble respiratoire chronique et fréquent qui touche des millions de personnes à travers le monde. Elle se caractérise par des épisodes répétés d’obstruction partielle ou complète des voies aériennes supérieures pendant le sommeil, entraînant des pauses respiratoires (apnées) ou une diminution significative du flux respiratoire (hypopnées). Ces événements peuvent durer de quelques secondes à plus d’une minute et se produire des dizaines, voire des centaines de fois par nuit. Mécanismes physiopathologiques et classification La physiopathologie du SAS est complexe et multifactorielle. On distingue principalement deux types d’apnée : Apnée obstructive du sommeil (AOS) : C’est la forme la plus courante, représentant environ 80 à 90 % des cas. Elle est causée par un collapsus ou un rétrécissement des voies aériennes supérieures, généralement au niveau du pharynx, en raison d’un relâchement excessif des muscles de la gorge pendant le sommeil. Des facteurs anatomiques (rétrognathie, hypertrophie amygdalienne, déviation de la cloison nasale), l’obésité (avec dépôt de graisse au niveau du cou) et certains médicaments (sédatifs, alcool) peuvent favoriser l’AOS. Apnée centrale du sommeil (ACS) : Moins fréquente, l’ACS est due à […]
Le #Patient 3.0 : l’ #Acteur #Souverain dans la #Gouvernance #Digitale de sa #Santé
1. Souveraineté numérique et propriété des données de santé Données personnelles : La législation européenne RGPD doit être appliquée pour garantir que le patient possède et contrôle pleinement ses données de santé via des portails personnels (e-portails ou applications sécurisées). Autonomie dans le partage : Implémenter un droit de portabilité des données facilement accessible, permettant au patient de migrer ses données entre plateformes ou praticiens en format numérique standardisé (HL7 FHIR, interoperability standards). Contrôle granulaire : Les plateformes doivent offrir des outils de gestion fine des consentements, avec une interface graphique claire pour autoriser ou refuser des usages spécifiques (data sharing, analytics, recherches anonymisées). 2. Certification, labellisation et standardisation technologique Labels numériques : La création et la généralisation de labels certifiés par des autorités indépendantes (ex : ANSSI, HAS, CNIL) pour tous les objets connectés et applications (capteurs, glucomètres, apps de suivi, plateformes de télémédecine). Interopérabilité : Imposer une certification technique pour l’interopérabilité des dispositifs, via des API ouvertes et normalisées (ex : FHIR, CDA), garantissant la compatibilité dans un système multi-éditeur pour une vision unifiée du parcours patient. 3. Participativité numérique dans la conception et l’évaluation Plateformes participatives : Déploiement de portails collaboratifs citoyens pour inclusion dans […]
#Apnée 3.0 : le #Combat pour l’#Observance et la #Compliance du #Patient
Ce post tient à explorer les écueils liés à l’observance et à la conformité chez les patients sous traitement par PPC (Pression Positive Continue) : 1. Défis liés à la conformité et à l’adhésion : Inconfort : c’est l’une des principales raisons de l’arrêt de la PPC. Ajustement et pression du masque : Beaucoup de personnes trouvent la sensation d’un masque bien serré sur le visage inconfortable, surtout au début. Le masque peut être trop serré, provoquant des escarres ou des marques. La sensation d’air forcé peut également être déstabilisante. Claustrophobie : Certaines personnes ressentent de la claustrophobie liée au port d’un masque, ce qui entraîne de l’anxiété et un rejet de la thérapie. Sécheresse : la PPC peut provoquer une sécheresse de la bouche, du nez et de la gorge, ce qui peut être très inconfortable et perturber le sommeil. Irritation cutanée : le matériau du masque peut irriter la peau sensible, entraînant des éruptions cutanées ou des plaies. Bruit : Les appareils CPAP, bien que généralement silencieux, produisent un certain bruit. Cela peut perturber le patient et/ou son partenaire, rendant difficile l’endormissement ou le maintien du […]
#Apnée 3.0 : l’#Impact #Sanitaire et #Economique en #France
Ce Post offre une analyse détaillée de l’impact économique et sanitaire de l’apnée du sommeil, un trouble du sommeil de plus en plus reconnu pour ses conséquences majeures sur la santé publique et le système de santé. Il souligne que cette pathologie engendre des coûts importants, à la fois directs et indirects, et met en évidence l’intérêt de stratégies proactives pour réduire ces charges financières tout en améliorant la qualité de vie des patients. 1. Les coûts directs de l’apnée du sommeil Les coûts directs se rapportent aux dépenses médicales liées à la prise en charge de la maladie : Les traitements : La ventilation à pression positive continue (CPAP) constitue le traitement de référence pour l’apnée du sommeil, mais il s’agit d’une solution coûteuse nécessitant un suivi régulier et du matériel spécifique, ce qui génère un coût annuel non négligeable pour le système de santé. La mise en place de dispositifs oraux ou la réalisation d’interventions chirurgicales représentent également des dépenses importantes, souvent justifiées par la gravité ou la résistance au traitement. Le diagnostic : Les études polysomnographiques ou les tests […]
#Apnée du #Sommeil et #Troubles du #Stress #Post-#Traumatique (TSPT)
1. Lien scientifique précis Le TSPT augmente le risque d’apnée du sommeil car : Le TSPT provoque une hyperactivation du système nerveux (hyperexcitation). Cette hyperactivation perturbe le sommeil, notamment le sommeil paradoxal, durant lequel le cerveau traite les émotions. Le TSPT favorise des comportements et facteurs (obésité, stress chronique) qui sont aussi des facteurs de risque de l’apnée du sommeil. Relation bidirectionnelle : l’apnée peut aggraver le TSPT en dégradant la qualité du sommeil. 2. Mécanismes précis du lien Hyperactivation neurodynamique → perturbation du sommeil paradoxal. Perturbation du sommeil paradoxal → difficulté à traiter les souvenirs traumatiques → maintien du TSPT. Inflammation et prise de poids dues au stress chronique → obstruction des voies respiratoires pendant le sommeil. 3. Symptômes clés pour identifier l’apnée chez patient TSPT Ronflements bruyants et fréquents. Arrêts respiratoires perçus par le partenaire. Réveil soudain en suffocation ou en halètement. Somnolence diurne excessive (fatigue, difficulté à rester éveillé). Céphalées matinaux, mal de gorge ou bouche sèche à l’éveil. Réveils nocturnes nombreux sans raison apparente. Difficultés de concentration, pertes de mémoire. Changement d’humeur : irritabilité, anxiété, dépression. 4. Traitement spécifique Apnée du […]
#Apnée 3.0 : #Tutoriel #Oxymétrie et #Capnographie #Nocturne
L’oxymétrie nocturne est une technique non invasive qui consiste à mesurer la saturation en oxygène dans le sang (SpO2) durant le sommeil à l’aide d’un oxymètre montage sur un doigt. Elle fournit des valeurs en continu permettant de détecter des désaturations en oxygène, c’est-à-dire des baisses significatives et prolongées de la saturation, qui indiquent la présence d’épisodes apneiques ou hypopnéiques graves. Intérêts et indications de l’oxymétrie nocturne Dépistage : Bien qu’elle ne puisse pas à elle seule établir un diagnostic précis, l’oxymétrie permet de repérer rapidement des désaturations significatives, surtout dans les cas sévères, ou des troubles à risque pour la sécurité du patient (par exemple, apnées avec désaturations > 4%, des baisses prolongées de SpO2). Suivi du traitement : Elle est essentielle pour suivre l’impact d’un traitement comme la PPC (Pression Positive Continue) ou la ventilation non invasive. La disparition ou la diminution des désaturations traduit une amélioration clinique. Evaluation de la gravité : La détection d’épisodes répétés et durables de désaturation (ex: saturation en dessous de 90%, avec des chutes de 4-5 % ou plus par épisode) indique une gravité plus […]
#Apnée de l’#Enfant : #Troubles #Respiratoires #Obstructifs du #Sommeil (TROS) , #Au #Commencement
L’apnée obstructive du sommeil chez l’enfant, également appelée Troubles respiratoires Obstructifs du Sommeil (TROS), est une condition sérieuse qui, même si elle est moins connue que chez l’adulte, peut avoir des conséquences importantes sur la croissance, le développement et le comportement de l’enfant. Elle affecte environ 3 % des enfants âgés de 3 à 8 ans, ce qui souligne l’importance de la reconnaître et de la traiter rapidement pour limiter ses effets néfastes. Mécanisme de l’apnée obstructive du sommeil chez l’enfant Le principal phénomène à l’origine de l’apnée obstructive du sommeil est une augmentation des résistances des voies aériennes supérieures. Lorsque les voies respiratoires sont obstruées ou rétrécies, l’air rencontre une résistance accrue pendant la respiration. En conséquence, l’effort pour respirer devient plus important, ce qui entraîne des bruits respiratoires anormaux, une respiration bruyante, et une perturbation du sommeil. Cette obstruction peut se produire de façon répétée tout au long de la nuit, provoquant des interruptions dans le cycle de sommeil. La respiration bruyante nocturne, notamment le ronflement, est souvent un signe précoce de ce trouble. Causes potentielles de l’apnée […]
#Apnée et #Démence : Pour une #Longévité #Cognitive
Une étude australienne, publiée dans l’European Respiratory Journal, met en lumière une association significative entre l’apnée obstructive du sommeil (AOS) et les modifications de la structure cérébrale, qui pourraient survenir dès les premiers stades de la démence. L’AOS est une condition où les parois de la gorge se relâchent et se rétrécissent durant le sommeil, générant des pauses respiratoires. Ces interruptions sont connues pour diminuer les niveaux d’oxygène dans le sang, ce qui pourrait causer un rétrécissement des lobes temporaux du cerveau, liés à la mémoire, et donc un déclin cognitif. Les chercheurs de l’Université de Sydney ont conduit cette étude précise sur l’impact de l’AOS sur le cerveau et les capacités cognitives avec 83 participants âgés de 51 à 88 ans. Ces individus ont consulté pour des préoccupations concernant leur mémoire, leur humeur et leur santé cognitive globale, sans avoir reçu de diagnostic d’AOS au préalable. Chaque participant a subi une évaluation de la mémoire et des symptômes de dépression, et a passé une IRM pour mesurer les dimensions des zones cérébrales. Ils ont également été surveillés en clinique […]
#Asthme et #Apnée du #Sommeil , le #Double #Danger d’#Hypoxie
Présentation de l’asthme L’asthme est une affection inflammatoire chronique des voies respiratoires, caractérisée par une hypersensibilité permanente des bronches. Cette hypersensibilité provoque une réaction excessive de la muqueuse respiratoire à certains irritants, entraînant : Sentiment d’oppression dans la poitrine Difficultés respiratoires Toux Étouffements par suffocation pouvant être graves, voire mortels Ces symptômes peuvent s’intensifier lors d’épisodes aiguës et nécessitent souvent un traitement à base de cortisone pour calmer l’inflammation. Lien entre asthme et apnées du sommeil Les personnes souffrant d’asthme ont aussi fréquemment des apnées du sommeil, en particulier le syndrome d’apnée obstructive du sommeil (SAOS). L’étude dirigée par le Dr Mihaela Teodorescu a en effet montré que : Les asthmatiques ont plus de risques de développer une apnée obstructive du sommeil. Notamment, ceux de plus de 36 ans ronflent plus fort et présentent davantage d’interruptions respiratoires nocturnes. Pourquoi ? L’utilisation de cortisone, souvent nécessaire pour traiter l’asthme, peut entraîner une accumulation de graisse dans la zone de la gorge, ce qui rétrécit le calibre des voies respiratoires supérieures. Ce rétrécissement facilite et aggrave la survenue des apnées. Causes et […]
#Sommeil 3.0 : La #Sieste, une #Amie #Perverse ou #Libératrice ?.
Dans un monde en constante accélération, où le sommeil devient un enjeu majeur de santé publique, la sieste connaît un regain d’intérêt. Selon l’enquête INSV/MGEN 2023, 40 % des adultes en France pratiquent la sieste chaque semaine, tandis que 4 personnes sur 10 souffrent de troubles du sommeil et 37 % se déclarent insatisfaites de leur qualité de repos. Longtemps considérée comme un signe de paresse, cette pratique est désormais réhabilitée, notamment grâce aux avancées en chronobiologie et neurosciences. Mais la sieste est-elle réellement bénéfique, ou présente-t-elle des risques invisibles ? Qu’est-ce qu’une sieste et pourquoi en faire ? La sieste est une courte période de sommeil, généralement prise en milieu de journée, après le déjeuner. Elle permet de réduire la dette de sommeil accumulée ou simplement de recharger ses batteries en cas de fatigue. Différentes formes de siestes : La sieste longue (1h30-2h), pour un sommeil réparateur complet. La power nap (20-30 minutes), pour un regain d’énergie sans entrer dans le sommeil profond. La micro-sieste (moins de 10 minutes), pour une récupération immédiate. Les bénéfices documentés Depuis […]
Les #Huit #Commandements du #Dépistage de l’#Apnée du #Sommeil
L’apnée du sommeil est un trouble respiratoire sérieux qui peut avoir des répercussions importantes sur la santé physique et mentale. Il est souvent méconnu ou sous-diagnostiqué, car certains de ses symptômes peuvent sembler banals ou être attribués à d’autres causes. Cependant, reconnaître ses signes précoces est essentiel pour éviter des complications plus graves, telles que des problèmes cardiaques, hypertension, dépression ou troubles cognitifs. Voici un aperçu détaillé des huit principaux symptômes qui peuvent indiquer la présence d’une apnée du sommeil et qui vous devez alerter à consulter un spécialiste : Un sommeil non réparateur Le premier et le plus fréquent des symptômes d’apnée du sommeil est un sommeil de mauvaise qualité. La respiration interrompue ou ralentie pendant la nuit provoque généralement des micro-réveils involontaires, même si vous ne vous en rendez pas nécessairement compte. Ces interruptions du sommeil empêchent un repos profond et régulier, ce qui entraîne une sensation de fatigue persistante, même après une nuit supposée « complète ». Vous pouvez vous réveiller en vous sentant épuisé ou ressentir une baisse d’énergie qui perdure tout au […]
#Lien entre l’#Apnée du #Sommeil et la #Perte de Mémoire
L’apnée du sommeil, en particulier lorsqu’elle est sévère et non traitée, a été associée à des lésions importantes dans plusieurs régions du cerveau. Une étude de 2017 menée par l’American Academy of Sleep Medicine a analysé 42 études impliquant 2 294 adultes souffrant d’apnée obstructive du sommeil (AOS) non traitée, et 1 364 adultes en bonne santé. Il en ressort que les individus souffrant d’apnée avaient des difficultés cognitives, notamment avec : Rappels immédiats : Par exemple, des difficultés à se souvenir immédiatement de ce que votre médecin vient de dire. Rappels différés : Comme se souvenir de qui a téléphoné plus tôt dans la journée. Apprentissages : La capacité à comprendre et mémoriser de nouvelles informations. Reconnaissances : Comme éprouver des difficultés à reconnaître quelqu’un, même lorsqu’une rencontre s’est déjà produite. Ces déficits montrent à quel point l’impact de l’apnée sur la mémoire et les fonctions cognitives peut être important. Autres Causes de Perte de Mémoire Réversible La perte de mémoire peut également être causée par divers autres facteurs qui sont souvent réversibles, selon la clinique Mayo : Médication : Certains médicaments ou combinaisons […]
#SAOS non traité : une #Pléiade de #Complications #Médicales
Le Syndrome d’Apnées du Sommeil (SAOS) non traité, mettant en avant ses différents impacts sur la santé. Trouble du rythme cardiaque : Il est précisé qu’il y a un risque cinq fois supérieur de développer une maladie coronarienne chez les personnes souffrant du SAOS non traité. La surcharge en sommeil ressenti affecte le cœur et le système cardio-vasculaire, augmentant ainsi la probabilité de complications cardiovasculaires. Diabète : Entre 30 et 35 % des personnes atteintes de diabète de type 2 souffrent également d’un syndrome d’apnées du sommeil. Ce lien souligne l’impact du SAOS sur la régulation de la glycémie, ce qui peut compliquer la gestion du diabète et aggraver ses effets. Somnolence : La somnolence diurne est un symbole commun de ce syndrome, affectant la qualité de vie, la sécurité (par exemple lors de la conduite) et la vigilance au quotidien. Maladie cardio-vasculaire : Le risque accru concerne aussi les autres maladies du cœur et des vaisseaux sanguins, accentuant l’importance d’un diagnostic et d’un traitement précoces. Hypertension artérielle : Près de 40 % des personnes souffrant d’hypertension ont aussi […]
#Polygraphie 3.0 : #Différence entre #Apnée et #Hypopnée
Différence entre apnée et hypopnée L’apnée et l’hypopnée sont deux troubles respiratoires du sommeil qui se produisent lorsque les voies respiratoires sont partiellement ou totalement obstruées. Leur caractéristique principale réside dans la gravité de cette obstruction, ce qui influence la mesure de leur sévérité, leur impact sur la santé, et le traitement adapté à chaque cas. Qu’est-ce que l’apnée ? L’apnée du sommeil est définie par l’arrêt de la respiration durant au moins 10 secondes ou plus pendant le sommeil, associé à une baisse de l’oxygène dans le sang et souvent à un réveil bref pour reprendre la respiration. Il existe trois principaux types d’apnée : Apnée obstructive du sommeil (AOS) C’est la forme la plus courante. La cause principale est une obstruction partielle ou totale des voies respiratoires supérieures—nez, pharynx, larynx. Elle survient généralement lors du relâchement des muscles respiratoires, qui entraîne l’effondrement des tissus mous et la fermeture des voies respiratoires. Apnée centrale du sommeil Elle résulte d’une absence de signal du cerveau pour déclencher la respiration, souvent liée à des anomalies neurologiques ou respiratoires. Ici, il n’y […]
#Santé #Mentale : l’#Apnée #Influence nos #Rêves
L’apnée du sommeil est un trouble respiratoire fréquent caractérisé par des pauses temporaires de la respiration durant le sommeil, qui peuvent durer de quelques secondes à plusieurs minutes. Ces interruptions se produisent souvent des centaines de fois par nuit et peuvent être associées à différents types, notamment l’apnée obstructive, l’apnée centrale et l’apnée mixte. Ce trouble a de nombreuses conséquences sur la qualité du sommeil, la santé mentale, et le bien-être général. Impact sur le sommeil et les rêves L’apnée du sommeil fragmente le sommeil en provoquant des micro-réveils répétés, perturbant ainsi les phases essentielles du repos. Ces micro-réveils, présents chez environ 90% des personnes atteintes, empêchent l’accès aux phases profondes du sommeil (NREM 3 et 4), indispensables à la restauration physique et à la consolidation de la mémoire. En conséquence, la proportion de sommeil profond est réduite d’environ 30%, ce qui peut expliquer une fatigue chronique, des troubles de concentration et des difficultés d’humeur. La phase du sommeil paradoxal ou REM, durant laquelle les rêves sont les plus vifs, est également fortement affectée. Les épisodes d’apnée peuvent survenir lors […]
#Apnée 3.0 : le #Patient #Acteur de #Santé #Publique avec le #Télésuivi
Le télésuivi est une innovation des fabricants d’appareils médicaux permettant de suivre quotidiennement les résultats de votre traitement par transmission à distance des données de l’ appareil. Innovation et avantages du télésuivi Les appareils de pression positive continue (PPC) actuels sont équipés de connecteurs et de cartes mémoire qui collectent, sauvegardent et transmettent les données enregistrées pendant l’utilisation : durée d’utilisation (pendant le sommeil) index d’apnées‑hypopnées (IAH) pressions appliquées par l’appareil fuites du masque Le télésuivi améliore fortement l’observance. Les données, mises à disposition en temps réel, permettent une plus grande réactivité et une meilleure personnalisation du traitement. Elles facilitent la communication avec le médecin, qui peut adapter le traitement si nécessaire pour améliorer l’observance. Actions rendues possibles, en lien avec le médecin : Corriger la prescription si besoin. Réaliser une visite téléphonique sur rendez‑vous avec un conseiller respiratoire. Anticiper et résoudre les problèmes liés au masque. Proposer une consultation médicale si le traitement ne corrige pas correctement les événements respiratoires. Le rendez‑vous téléphonique est aussi l’occasion d’échanger sur les difficultés. Le conseiller télésuivi peut rassurer et donner des […]
#Sommeil 3.0 – #Obésité et l’#Apnée #Obstructive
L’obésité constitue le principal facteur de risque de développement de l’apnée du sommeil, en particulier l’apnée obstructive du sommeil (AOS). Ce lien est largement reconnu par la communauté médicale et scientifique. L’excès de poids, notamment la présence de dépôts de graisse autour du cou, des voies respiratoires supérieures et du visage, augmente considérablement la probabilité d’obstruction des voies respiratoires pendant le sommeil. Lorsque ces tissus adipeux se détendent durant la phase de sommeil, ils peuvent rétrécir ou bloquer partiellement ou totalement le passage de l’air, entraînant ainsi des pauses respiratoires fréquentes, des ronflements intenses, ainsi qu’une fragmentation du sommeil. Ces épisodes perturbent la normalité du cycle du sommeil et peuvent avoir des répercussions graves sur la santé globale. Plusieurs études ont montré que l’augmentation, même modérée, du poids corporel représente un facteur de risque significatif pour le développement d’une apnée du sommeil. En effet, on a constaté que les personnes obèses ont jusqu’à dix fois plus de risques de souffrir d’AOS que celles ayant un poids considéré comme sain. La relation entre l’obésité et l’apnée du sommeil est souvent bidirectionnelle […]
#Sommeil 3.0 – Les #Psychotropes et l’#Apnée #Centrale
Effets des antidépresseurs sur le sommeil et la respiration Les antidépresseurs, classe de médicaments psychotropes très couramment prescrits (plus d’un Français sur 5 en a déjà pris), agissent principalement sur des neurotransmetteurs tels que la sérotonine, la noradrénaline et la dopamine. Ils sont utilisés pour traiter la dépression, l’anxiété, les troubles obsessionnels compulsifs, certaines douleurs neuropathiques, et même certains troubles du sommeil. Cependant, leur effet sur la respiration nocturne est complexe et potentiellement problématique : Ils peuvent provoquer des épisodes d’apnée centrale du sommeil (ACS) : Les centres respiratoires situés dans le tronc cérébral contrôlent la respiration en stimulant le mouvement respiratoire et en adaptant sa fréquence en fonction des besoins en oxygène. Certains antidépresseurs peuvent déprimer ou perturber ces centres, réduisant ainsi leur capacité à réguler la respiration. Cela peut entraîner des pauses respiratoires involontaires pendant la nuit, caractéristique de l’ACS. Impact des benzodiazépines :Utilisées notamment pour traiter l’anxiété et l’insomnie (ex : Xanax, Valium), ces médicaments partagent des effets dépressifs sur le système respiratoire.Leur action relaxante augmente la tonicité des muscles de la gorge, ce qui peut provoquer […]
#Apnée et #Glaucome , une #Liaison #Dangereuse
Glaucome : maladie dégénérative du nerf optique, principalement due à une augmentation de la pression intraoculaire (PIO), qui provoque une perte progressive du champ visuel pouvant entraîner la cécité. La forme la plus fréquente est le glaucome à angle ouvert, où la dé drainage de l’humeur aqueuse se modifie lentement. La physiopathologie inclut un déséquilibre entre production et évacuation de l’humeur aqueuse, avec des facteurs vasculaires, génétiques, et une vascularisation compromise pouvant aggraver la neurodégénérescence. Apnée du sommeil : trouble respiratoire caractérisé par des arrêts respiratoires répétés durant le sommeil, principalement liés à une obstruction des voies aériennes supérieures (apnée obstructive) ou à des anomalies du contrôle respiratoire (apnée centrale). Ces épisodes entraînent hypoxémie, hypercapnie, micro-éveils et fragmentation du sommeil. La physiopathologie repose sur le relâchement des muscles pharyngés, avec facteurs de risque comme l’obésité, âge, facteurs anatomiques, hormonaux. Lien physiopathologique : L’hypoxémie intermittente induite par l’apnée conduit à une dysfonction endothéliale, du stress oxydatif, et une inflammation chronique, endommageant directement ou indirectement le nerf optique. La fluctuation de la pression artérielle nocturne (dips ou sursauts) réduit la perfusion du […]
l’#Hypnose , une #Aide pour le #Port du #Masque #PPC
L’hypnose est une technique thérapeutique qui gagne en reconnaissance pour ses applications dans la gestion de diverses problématiques liées à la santé, notamment dans le domaine des troubles du sommeil tels que l’apnée du sommeil. Lorsqu’il devient difficile pour un patient de supporter un masque de pression positive continue (PPC), en raison de l’inconfort, de la sensation d’étouffement ou de la claustrophobie, l’hypnose peut offrir une solution complémentaire ou alternative pour améliorer leur expérience et leur adhésion au traitement. Pourquoi l’hypnose peut-elle être efficace pour supporter le masque contre l’apnée du sommeil ? 1. Réduction de l’anxiété et du stress : Le port du masque peut susciter des sentiments d’anxiété, de panique ou de peur, surtout si le patient a déjà vécu des sensations d’étouffement ou des irritations cutanées. L’hypnose aide à calmer l’esprit en induisant un état de relaxation profonde, ce qui permet au patient de réduire ces sensations négatives. En diminuant la détresse psychologique associée au masque, il devient plus facile de le supporter. 2. Gestion des sensations d’étouffement et de claustrophobie : Pour beaucoup, la peur de […]
#Apnée et #Santé #Mentale , la #Spirale #Descendante
L’apnée du sommeil a des effets profonds et complexes sur la santé mentale, influençant à la fois l’humeur, l’état cognitif et le bien-être émotionnel. Voici une explication détaillée de la façon dont cette condition peut impacter la santé mentale : Impact sur la dépression L’un des effets majeurs de l’apnée du sommeil est son lien avec la dépression. La privation chronique de sommeil, caractéristique de cette troubles, perturbe la régulation de neurotransmetteurs essentiels tels que la sérotonine et la dopamine, qui jouent un rôle clé dans la stabilité de l’humeur. Lorsque ces substances chimiques sont déséquilibrées, cela peut provoquer une tristesse persistante, un sentiment d’impuissance, une perte d’intérêt pour les activités quotidiennes, ainsi qu’un état de désespoir. La fatigue constante et la baisse de motivation, conséquence directe de l’insuffisance de sommeil réparateur, rendent également difficile l’engagement social ou professionnel, ce qui peut renforcer le sentiment d’isolement et aggraver la dépression. Effets sur l’anxiété L’apnée du sommeil entraîne souvent un fort stress physiologique dû à la privation d’oxygène et aux réveils fréquents durant la nuit. Ces interruptions du sommeil mettent le […]
#Charge #Hypoxique et #Index #PWAD : #Nouveaux #Marqueurs de l’#Apnée 3.0
Vers une évaluation plus précise du risque cardiovasculaire dans le SAHOS : focus sur la charge hypoxique et l’indice PWAD En France, entre 8 et 10 % de la population adulte souffre du syndrome d’apnées-hypopnées obstructives du sommeil (SAHOS). Si cette pathologie est bien connue pour ses effets sur la qualité de vie, ses conséquences sur la santé cardiovasculaire, elles, sont encore peu anticipées. Il apparaît aujourd’hui que les indicateurs classiques — l’index d’apnées-hypopnées (IAH) et l’indice de désaturation en oxygène (IDO) —, bien qu’indispensables, ne suffisent pas à prédire avec précision le risque de maladies cardio-vasculaires (MCV) chez ces patients. Pour améliorer la stratification du risque, de nouveaux biomarqueurs, tels que la charge hypoxique (CH) et l’indice PWAD (Pulse Wave Amplitude Drop), méritent une attention croissante. La charge hypoxique : une mesure intégrée de la dégradation de l’oxygénation La charge hypoxique (CH) est une mesure quantitative basée sur l’intégrale de la désaturation en oxygène (SpO₂) pendant la nuit. Elle synthétise deux aspects : La durée des désaturations en dessous d’un seuil critique (souvent 90 %) L’intensité de ces désaturations, c’est-à-dire l’amplitude […]
#Agonistes #Récepteurs GLP-1 , le #Sémaglutide une #Arme de #Poing contre l’#Apnée 3.0 ?.
Ozempic (sémaglutide), initialement développé et largement reconnu comme un traitement efficace pour la prise en charge du diabète de type 2, a suscité un intérêt considérable ces dernières années en raison de ses capacités impressionnantes à favoriser la perte de poids. À mesure que la recherche et les études cliniques progressent, un nouveau rôle potentiel du sémaglutide est apparu : son utilisation possible dans la prise en charge de l’apnée obstructive du sommeil (AOS). L’apnée obstructive du sommeil se caractérise par des épisodes fréquents pendant le sommeil, au cours desquels les voies respiratoires se bouchent partiellement ou totalement, provoquant des pauses respiratoires. Ces épisodes entraînent souvent des ronflements bruyants, des réveils répétés, une mauvaise qualité de sommeil et des troubles respiratoires importants. Il existe un lien bien établi entre l’obésité et le SAOS. L’accumulation excessive de tissu adipeux autour du cou, de la gorge et des voies respiratoires peut exercer une pression physique, entraînant un rétrécissement ou une obstruction des voies respiratoires pendant le sommeil. Cette compression anatomique rend les individus plus vulnérables aux épisodes d’apnée. Par conséquent, la gestion […]
L’#Alcool , Un #Ami #Trompeur du #Sommeil
L’alcool et ses effets sur le sommeil et l’apnée du sommeil : Relaxation musculaire excessive : L’alcool provoque un relâchement important des muscles, y compris ceux du pharynx, ce qui augmente considérablement le risque d’obstruction des voies respiratoires pendant le sommeil. Cette relaxation peut transformer des ronflements légers en apnées obstructives sévères. Perturbation des cycles de sommeil : Bien que l’alcool puisse faciliter l’endormissement initial, il perturbe profondément l’architecture du sommeil. Il réduit notamment la durée du sommeil paradoxal, phase cruciale pour la récupération mentale et physique. Les réveils nocturnes deviennent plus fréquents, compromettant la qualité réparatrice du sommeil. Aggravation de l’apnée du sommeil : La consommation d’alcool amplifie les symptômes de l’apnée du sommeil en prolongeant les pauses respiratoires et en diminuant la capacité du corps à réagir à ces pauses. Cela peut conduire à une désaturation en oxygène plus importante et prolongée. Interactions dangereuses : L’alcool peut interagir négativement avec d’autres substances, notamment les médicaments sédatifs ou certaines drogues récréatives, amplifiant ainsi ses effets néfastes sur le sommeil et la respiration nocturne. Risques cardiovasculaires accrus : L’apnée […]
#Apnée 3.0 : #Troubles du #Sommeil précoces et #SLA
La sclérose latérale amyotrophique (SLA) et son lien avec le sommeil La sclérose latérale amyotrophique, aussi appelée maladie de Charcot, est une maladie neurodégénérative grave. Elle se traduit par la mort progressive des motoneurones, cellules nerveuses responsables du contrôle des muscles volontaires.Conséquences principales : Atrophie musculaire rapide Perte d’autonomie Troubles moteurs et respiratoires (qui, souvent, causent le décès) Malgré de nombreuses avancées génétiques et biologiques, les mécanismes précis initiaux de la dégénérescence neuronale restent encore peu compris. La nouvelle découverte : troubles du sommeil précoces en SLA Une équipe de chercheurs de l’Inserm, de l’Université de Strasbourg et du centre allemand DZNE a montré que Les troubles du sommeil apparaissent plusieurs années avant les symptômes moteurs. Ces troubles touchent notamment la qualité et la durée du sommeil profond. Ces altérations du sommeil sont observables chez des patients à différents stades et même chez des individus porteuses de mutations génétiques à risque, avant tout signe moteur. Le rôle de l’hypothalamus et des neurones à orexine Les chercheurs ont identifié que : Ces troubles sont liés à l’altération des circuits neuronaux […]
Le #Trouble du #Spectre de l’#Autisme (TSA) et #Troubles du #Sommeil
Le Trouble du Spectre de l’Autisme (TSA) est souvent associé à des troubles du sommeil. La littérature suggère que ces troubles du sommeil (notamment les Troubles Respiratoires Obstructifs du Sommeil — TROS/SAOS) sont plus fréquents chez les enfants avec TSA et aggravent les symptômes autistiques, l’hyperactivité, la régulation émotionnelle et le comportement. Des études (p. ex. Hirata et al., 2015 ; Murata et al., 2016) montrent une association entre SAOS et troubles comportementaux chez des enfants considérés comme autistes, et une amélioration comportementale après adéno‑amygdalectomie chez certains enfants. Il existe donc deux implications importantes les troubles du sommeil peuvent aggraver la présentation comportementale et fonctionnelle d’un TSA ; certains enfants présentant des comportements sévères secondaires à un trouble du sommeil (notamment SAOS) peuvent avoir été surdiagnostiqués comme autistes — d’où l’intérêt d’évoquer le trouble du sommeil comme diagnostic différentiel ou facteur aggravant. Points cliniques et recommandations pratiques Systematiquement rechercher des troubles du sommeil chez un enfant avec TSA (questionnaire parental et anamnèse ciblée) : insomnie d’endormissement, réveils nocturnes, ronflements réguliers, pauses respiratoires observées, somnolence diurne, comportements agressifs ou irritabilité […]
#Apnée 3.0 et #Baisse de #Libido
La baisse du désir sexuel est fréquente chez les personnes qui souffrent d’apnée du sommeil (SAS). Ce n’est pas une fatalité : comprendre le lien et traiter l’apnée peut souvent améliorer la vie sexuelle et la qualité de vie. L’apnée du sommeil provoque des pauses respiratoires répétées pendant la nuit, dues le plus souvent à une obstruction des voies aériennes. Ces pauses perturbent le sommeil et peuvent entraîner une fatigue importante, une somnolence de jour, des troubles de l’humeur et des risques pour la santé (hypertension, problèmes cardiaques, diabète…). Comment l’apnée du sommeil affecte la libido Baisse de testostérone chez les hommes : la mauvaise qualité du sommeil peut diminuer les hormones sexuelles, ce qui réduit le désir et favorise des problèmes d’érection. Fatigue chronique : le manque de sommeil diminue l’énergie et l’envie sexuelle, chez les hommes comme chez les femmes. Troubles de l’humeur : l’apnée augmente le risque de dépression et d’anxiété, qui diminuent le désir. Troubles sexuels : les hommes peuvent avoir plus de dysfonction érectile ; les femmes peuvent ressentir une baisse du […]
#Apnée 3.0 Le #Nourrisson et le #Grand #Bleu
Ce trouble respiratoire du sommeil peut être dangereux pour leur développement. Les bébés prématurés sont particulièrement à risque. En 2022, la France a enregistré 723 000 naissances. Chaque jour, c’est près de 1980 nouveaux nés qui ouvrent les yeux pour la première fois. Prenez 3 minutes pour évaluer votre risque d’apnée du sommeil Le nourrisson, un être en devenir Ils ont un long chemin devant eux. À trois semaines, ce ne sont déjà plus des nouveaux nés mais des nourrissons. Un terme qui peut être utilisé au maximum jusqu’à l’anniversaire de leurs deux ans, selon le dictionnaire de l’Académie Française. Plus simplement le terme fait référence à un jeune enfant non encore sevré c’est-à-dire qui se nourrit essentiellement de lait. Pendant tout cette période, les étapes du développement du jeune enfant sont examinées avec attention par les professionnels de soin qui le suivent. Des examens médicaux obligatoires sont prévus pour faire le point sur la croissance du nourrisson et sa santé. Ils ont lieu à : 8 jours de vie, au 15ème jour de vie, tous les […]
#Apnée du #Sommeil et #Médecine du #Travail
Le syndrome d’apnées‑hypopnées obstructives du sommeil (SAHOS) représente un enjeu de santé publique et de sécurité au travail majeur, principalement à cause de la somnolence diurne excessive qu’il provoque. Cette hypersomnolence se traduit par une détérioration réelle des capacités cognitives et motrices, augmentant les risques d’accidents routiers et professionnels et pénalisant durablement la performance au travail. Somnolence diurne et risque d’accidents Mécanisme : les micro‑réveils répétés la nuit fragmentent le sommeil et empêchent une récupération normale, conduisant à une somnolence diurne invalidante. Données de risque : les personnes avec un SAHOS non traité ont un risque d’accident de la route environ doublé par rapport aux conducteurs sains. La somnolence au volant est responsable de 6 à 30 % des accidents routiers en France, l’apnée du sommeil étant l’une des causes principales. Implication professionnelle : pour les professionnels de la conduite ou les opérateurs de machines, ce risque se traduit par une probabilité accrue d’accidents graves mettant en danger la personne mais aussi des tiers. Impact sur les performances professionnelles Fonctions altérées : troubles de la concentration, déficit d’attention, altération […]
Le #Sommeil pendant la #Grossesse et le #SAHOS
Le sommeil de la femme enceinte est souvent perturbé — surtout au troisième trimestre — par un ensemble de facteurs physiologiques, mécaniques et psychosociaux. Si beaucoup de troubles sont transitoires et liés à la grossesse elle‑même, il est essentiel de distinguer les signes banals d’une pathologie plus grave comme le syndrome d’apnées‑hypopnées obstructives du sommeil (SAHOS), dont la prévalence et les conséquences peuvent justifier une prise en charge ciblée. Mécanismes physiopathologiques principaux Changements hormonaux : l’augmentation des œstrogènes favorise l’apparition d’œdèmes des muqueuses oropharyngées, réduisant le calibre des voies aériennes supérieures. Modifications mécaniques : la croissance utérine modifie la mécanique respiratoire (diminution de la capacité fonctionnelle résiduelle), augmente le travail respiratoire et peut aggraver les ronflements et apnées. Changements cardiovasculaires : hausse du débit cardiaque et modifications hémodynamiques qui interagissent avec la physiologie respiratoire. Facteurs additionnels : prise de poids (obésité préexistante ou prise pondérale excessive), reflux gastro‑œsophagien, crampes nocturnes, besoins mictionnels fréquents, mouvements fœtaux et anxiété sont des causes fréquentes de fragmentation du sommeil. Prévalence et évolution au cours de la grossesse Estimations évoquées : environ […]
#Troubles #Respiratoires du #Sommeil (TRS) et le #TDAH
Il existe un lien entre les troubles respiratoires du sommeil (TRS) et le TDAH Lien entre AOS et TDAH : Des études récentes ont établi un lien entre le syndrome d’apnées obstructives du sommeil (AOS) et des symptômes similaires à ceux observés chez les personnes atteintes de TDAH, tels que l’hyperactivité, l’impulsivité et les problèmes d’attention. Étude épidémiologique (2022) : Une étude taïwanaise de 2022 a suggéré que l’AOS, associée à la somnolence diurne et à l’hypoxie nocturne, pourrait entraîner une inflammation systémique et des dommages oxydatif. Résultats de l’étude : L’étude a révélé que l’AOS paternelle est associée à un rapport de cotes ajusté (aOR) de 1,758 pour le TDAH chez les enfants, tandis que l’AOS maternelle est associée à un aOR de 2,159. Cela indique que l’AOS maternelle a un impact plus important sur le risque de TDAH chez les enfants par rapport à l’AOS paternelle. Impact du tonus musculaire et de la respiration : De nombreuses études récentes soulignent l’impact du tonus musculaire et de la respiration sur la prévalence du TDAH, surtout lorsqu’il est associé à l’AOS. […]
#Apneal : l’#IA traque l’#Apnée du #Sommeil
APNEAL : une application française qui révolutionne le diagnostic de l’apnée du sommeil La startup française APNEAL a développé une application pour smartphone utilisant l’IA pour détecter l’apnée du sommeil avec une précision de 90 %. Présentée au CES 2025, l’application utilise les capteurs du téléphone (accéléromètre, gyroscope et microphone) pour enregistrer les mouvements respiratoires, les battements cardiaques et les bruits respiratoires pendant le sommeil. Ces données sont ensuite analysées par l’IA pour générer un rapport de sommeil destiné aux professionnels de santé. L’utilisateur fixe son smartphone sur son thorax à l’aide d’un pansement adhésif pendant son sommeil. APNEAL vise à offrir une alternative plus pratique et moins stressante à la polysomnographie traditionnelle pour le diagnostic de l’apnée du sommeil. L’application est actuellement en cours de marquage CE et fait l’objet d’une étude à grande échelle portant sur 1 000 patients répartis dans 20 centres européens. #Connected Doctors
#Apnée du sommeil et #HTA , éviter à tout prix l’#AVC
Le SAHOS est très fréquent chez les patients hypertendus, particulièrement en cas de résistance HTA (≈83 % si IAH≥10/h). La PPC/CPAP réduit modestement la PA moyenne, mais ces baisses (-≈5 mmHg systolique et -4 mmHg diastolique dans l’HTA résistance) sont cliniquement pertinentes et associées à une réduction du risque cardiovasculaire. L’effet dépend fortement de l’observance (effet dose‑réponse : ~1 mmHg systolique et diastolique gagné par heure d’utilisation supplémentaire). Il est donc recommandé de rechercher un SAHOS chez tout patient avec HTA résistance et d’envisager la PPC si le SAHOS est significatif et/ou symptomatique. Points clés chiffrés et seuils Prévalence : ~38 % des hypertendus si IAH≥20/h ; ~83 % chez HTA résistance si IAH≥10/h. Déf. HTA résistance : PA non contrôlé malgré trithérapie incluant un diurétique thiazidique ≥1 mois + mesures hygiéno‑diététiques. Effet PPC sur PA : ≈–2 mmHg (HTA non résistance) ; ≈–5/–4 mmHg (systolique/diastolique) dans l’HTA résistance (métanalyse 2021). Effet comparable à la dénervation rénale (≈–6,5 mmHg systolique). Effet dose‑réponse (HIPARCO 2021) : chaque heure d’utilisation en plus → ≈–1 mmHg syst. et dia. Qui dépister / […]
#Apnée du #Sommeil et #Dépression , une #Liaison #Dangereuse
Pour mieux comprendre le lien entre apnée du sommeil, dépression et anxiété, repérer les signes, et savoir quoi faire concrètement. Pourquoi l’apnée du sommeil affecte l’humeur Les pauses respiratoires nocturnes provoquent des micro-réveils et une fragmentation du sommeil → sommeil non réparateur. Hypoxie intermittente (baisse d’oxygène) et stress oxydatif → altération des neurotransmetteurs et des structures cérébrales impliqués dans l’humeur. Activation chronique de l’axe hypothalamo-hypophyso-surrénalien → augmentation de la réactivité au stress. Résultat : irritabilité, baisse de la concentration, perte de motivation, augmentation du risque d’anxiété et de dépression. Signes qui orientent vers une apnée du sommeil (à surveiller) Ronflement fort et persistant. Pauses respiratoires observées par un proche (arrêts, halètements). Somnolence diurne importante malgré des heures de sommeil suffisantes. Réveils fréquents, sensation de non-réparateur, maux de tête matinaux, bouche sèche. Troubles cognitifs (concentration, mémoire) et changements d’humeur (irritabilité, tristesse). Si vous retrouvez plusieurs de ces signes, une consultation médicale et un bilan du sommeil sont indiqués. Pourquoi le diagnostic peut être manqué Symptômes (fatigue, baisse de concentration, tristesse) se recoupent avec la dépression/anxiété → risque d’attribuer […]
#Apnée du #Sommeil et #Pathologie #Coronarienne
Quel est l’impact réel de l’apnée du sommeil sur le pronostic des patients coronariens ? Selon les données nationales françaises, le syndrome d’apnée du sommeil (SAOS) grève le pronostic des patients ayant des antécédents d’infarctus du myocarde (IDM) à court et à moyen terme. En revanche, à plus long terme, il ne serait associé qu’à une augmentation du risque d’une nouvelle hospitalisation pour insuffisance cardiaque (IC) et de la fibrillation auriculaire (FA). Voici un résumé de l’importance de l’étude sur le syndrome d’apnée du sommeil (SAOS) et l’infarctus du myocarde (IDM), ainsi qu’un aperçu des principaux points : Pourquoi cette étude est importante : Clarification du rôle du SAOS : Le SAOS est un facteur de risque connu pour les problèmes cardiovasculaires. Cette étude visait à mieux comprendre comment le SAOS affecte spécifiquement les patients qui ont déjà subi un IDM. Données à long terme : L’étude a utilisé des données nationales françaises sur une période de 10 ans, ce qui a permis d’examiner l’impact du SAOS sur le pronostic des patients IDM à court, moyen et long terme. Impact potentiel sur […]
#Polygraphie pré-opératoire et #Chirurgie #Bariatrique
L’apnée du sommeil est un problème courant chez les personnes souffrant d’obésité, et la chirurgie bariatrique peut souvent améliorer, voire guérir, l’apnée du sommeil. Voici quelques points clés à considérer : Lien entre obésité et apnée du sommeil : L’excès de poids, en particulier autour du cou, peut entraîner un rétrécissement des voies respiratoires supérieures, ce qui augmente le risque d’apnée du sommeil. Comment la chirurgie bariatrique peut aider : La perte de poids significative après une chirurgie bariatrique peut réduire la pression sur les voies respiratoires, diminuant ainsi la fréquence et la gravité des épisodes d’apnée du sommeil. Amélioration de l’apnée du sommeil après la chirurgie : De nombreuses études ont montré que la chirurgie bariatrique est efficace pour réduire l’indice d’apnée-hypopnée (IAH), qui mesure la gravité de l’apnée du sommeil. Dans certains cas, les patients peuvent même ne plus avoir besoin d’un appareil CPAP (pression positive continue) après la chirurgie. Évaluation pré-opératoire : Il est crucial de faire évaluer votre apnée du sommeil avant la chirurgie bariatrique. Cela peut inclure une polysomnographie (étude du sommeil) pour diagnostiquer et […]
#Apnée 3.0 : #Connected #Doctors lance le #Dépistage de #Masse
Sur #Connected #Doctors, nous proposons une campagne de dépistage massif de l’apnée du sommeil, une condition qui reste la deuxième cause d’accidents vasculaires cérébraux après l’hypertension artérielle. Il est essentiel que chacun se pose des questions sur la qualité de son sommeil : Est-ce que je suis fatigué au réveil ? Ai-je des céphalées matinales ? Est-ce que je somnole durant la journée ou la nuit ? Le sommeil représente environ un tiers de notre vie, mais aujourd’hui, peu de capteurs permettent d’en explorer réellement la qualité. C’est pourquoi nous vous invitons à vous tester vous-même en utilisant deux questionnaires en ligne : L’échelle de Pichot (pour évaluer la fatigue) L’échelle d’Epworth (Epworth Sleepiness Scale) (pour mesurer la somnolence diurne) Ces deux outils, reconnus mondialement, vous permettront d’évaluer votre capacité de sommeil et votre niveau de fatigue. Ensuite, si les résultats indiquent une problématique, vous serez orienté vers un professionnel de santé spécialisé dans les polygraphies respiratoires nocturnes, le dépistage des ronflements, des apnées, des arythmies cardiaques ou des désaturations nocturnes. Ne négligez pas votre santé : un sommeil de mauvaise qualité […]
Le #Réchauffement #Climatique augmente les risques d’#Apnée du #Sommeil
Le réchauffement climatique n’épargne décidément rien, pas même notre sommeil. Une étude inédite révèle qu’avec la hausse des températures, les cas d’apnée du sommeil devraient exploser dans les décennies à venir. Et ce n’est pas une figure de style : la hausse pourrait atteindre 45 %. L’apnée du sommeil, ici traitée par un masque CPAP, pourrait concerner des centaines de millions de personnes d’ici la fin du siècle, sous l’effet du réchauffement climatique. Une équipe de chercheurs australiens vient de publier une étude aussi dérangeante qu’instructive : le lien entre températures nocturnes élevées et aggravation de l’apnée du sommeil est désormais établi. En analysant les données de plus de 100 000 dormeurs, ils dressent un constat alarmant — et global : si rien ne change, les conséquences sanitaires et économiques pourraient être aussi lourdes que celles de maladies comme le Parkinson. Publicité, votre contenu continue ci-dessous Le réchauffement climatique pourrait doubler les cas d’apnée du sommeil d’ici 2100. Dans un monde qui se réchauffe à vue d’œil, même nos nuits deviennent un terrain de jeu pour les effets secondaires […]
#Apnée 3.0 : un #Implant sous-cutané #Connecté au #Chu #Toulouse
Au CHU de Toulouse, dans le service d’ORL et chirurgie cervico-faciale, nous proposons une thérapie pour les patient·es atteint·s d’apnée obstructive du sommeil (AOS), grâce à la pose d’un implant sous-cutané. Destinée à celles et ceux qui ne supportent pas les traitements classiques, cette solution offre de nouvelles perspectives pour améliorer significativement leur qualité de vie. Face à l’échec des traitements conventionnels[, nous proposons désormais au CHU de Toulouse une solution innovante développée par la société Inspire : un implant sous-cutané (au niveau de la poitrine) qui stimule le nerf hypoglosse (situé dans la région cervicale) pendant le sommeil. Ce nerf joue un rôle clé dans le contrôle de la langue. En le stimulant, le dispositif empêche l’obstruction des voies respiratoires. L’activation de l’implant se fait simplement via une télécommande, juste avant le coucher. Pour les patient·es, c’est l’opportunité de ne plus porter un dispositif extérieur au corps pendant le sommeil. L’apnée du sommeil impacte lourdement la qualité de vie et la santé d’un grand nombre de patient·es. Grâce à cette innovation, nous leur offrons une nouvelle solution efficace, notamment pour celles et ceux dont les traitements classiques […]
#Apnée 3.0 : #Cidelec innove avec la station #AH02 et le module #PTA sans-fil PR05
Conçus pour améliorer l’efficacité et la simplicité de vos enregistrements, ces deux accessoires sont compatibles avec les polygraphes et polysomnographes Hypnea. Le PTA sans-fil (PR05) pour des enregistrements sans contraintes Le module PTA est un pneumotacographe sans-fil conçu par CIDELEC, spécialement développé pour les enregistrements sous machine de traitement (CPAP, BIPAP, VNI) avec la gamme Hypnea. À quoi sert-il ? Il permet la réalisation de polygraphies et polysomnographies sous machine de traitement, en acquérant débit et pression pendant le sommeil. Comment ça marche ? Le PR05 se connecte au Bluetooth avec un Hypnea 3 ou avec un Hypnea 2. L’enregistrement est programmé comme d’habitude. Il se branche simplement : buse rouge côté masque, buse bleue côté machine. Le matin, les données sont récupérées via votre méthode de transfert habituelle. Les plus du pneumotachographe : Aucun fil entre le patient et le polygraphe pour plus de liberté de mouvement, et possibilité pour le patient de se lever la nuit facilement. Une mesure précise, objective et indépendante des pressions / débits. Compatible avec le polygraphe Hypnea pour des enregistrements avec ventilation, quel que […]
#Apnea #Connected #Center , l’#Apnée 3.0 ouvre son #Lab à #Cholet
Ouverture le 15 octobre 2025 – Apnea Connected Center à Cholet ! Nous sommes ravis de vous annoncer l’ouverture d’un centre médical entièrement dédié à la gestion et à l’accompagnement de l’apnée du sommeil : Apnea Connected Center. 📍 Adresse : 17 rue Jean Jaurès, 49300 CHOLET 📅 Ouverture : 15 octobre 2025 Apnea Connected Center se positionne comme un véritable laboratoire novateur pour la prise en charge de l’apnée du sommeil en médecine générale. Notre centre propose : Des consultations spécialisées pour le dépistage rapide de l’apnée du sommeil Un accompagnement personnalisé des patients, de la phase de diagnostic jusqu’au suivi à long terme Des solutions technologiques de pointe pour le diagnostic (polysomnographie, polygraphie, etc.) Un espace d’éducation thérapeutique animé par des professionnels qualifiés Des partenariats avec des médecins généralistes et spécialistes de la région Notre équipe pluridisciplinaire est à votre service pour améliorer la qualité de vie des personnes souffrant d’apnée du sommeil, en assurant des soins accessibles et innovants. Dr COUHET Eric
Le #Médecin 3.0 à l’assaut des #Apnées dans le #DésertMédical
Voici une tendance suite à une polygraphie respiratoire nocturne mettant en lumière les éléments clés de cet examen, qui est essentiel non seulement pour diagnostiquer les apnées du sommeil, mais aussi pour évaluer la santé cardiovasculaire. Double expertise respiratoire et cardiaque : Cela signifie que l’examen analyse non seulement le comportement respiratoire, mais aussi les réponses cardiaques. Cela est crucial car les troubles respiratoires peuvent avoir des répercussions importantes sur la santé cardiaque. Les lignes bleues : Ronflement, inspirations, et expirations : Ces données correspondent aux cycles respiratoires, permettant d’identifier les fluctuations dans le schéma respiratoire pendant la nuit. Les lignes rouges : Apnées (première ligne rouge) : Un arrêt de la respiration durant 10 secondes ou plus. La présence d’apnées est significative car elle indique des épisodes d’obstruction des voies respiratoires. Hypopnées (deuxième ligne rouge) : Une diminution de la respiration de 30 % ou plus, indiquant que la personne continue de respirer mais que cela est insuffisant pour des échanges gazeux efficaces. Saturation en oxygène (troisième ligne rouge) : Montre le niveau d’oxygène dans le sang. Une baisse de […]
#HypnoLighT / Une #Polygraphie ventilatoire #Avancée
Jusqu’à présent, seule la polysomnographie permettait de définir les phases d’éveil et de sommeil chez le patient. Grâce à HypnoLighT, les époques d’éveil et de sommeil sont automatiquement détectées avec l’ajout d’un véritable EEG à la polygraphie ventilatoire. Pas d’appréciation indirecte, pas de reconstruction d’un signal qui n’est pas enregistré, nous allons directement à la source. HypnoLighT permet d’obtenir une polygraphie ventilatoire avancée avec un index d’apnées-hypopnées (IAH) calculé sur le temps de sommeil réel. L’IAH est un indicateur crucial pour identifier les troubles respiratoires du sommeil. En polygraphie ventilatoire classique, l’IAH est souvent plus faible qu’en polysomnographie, car le calcul prend en compte la durée totale de l’enregistrement, et non le temps de sommeil réel. Pour aller encore plus loin, nous travaillons sur la détection des hypopnées micro-éveillantes, qui rendront HypnoLighT encore plus précis et vous fera gagner en efficacité pour le diagnostic des troubles respiratoires du sommeil. Des résultats concluants L’IAH de PV augmente de plus de 22% en moyenne grâce à HypnoLighT, facilitant ainsi le diagnostic du syndrome d’apnée du sommeil (SAS). On estime qu’un tiers […]
#Apnée 3.0 : Le #Médecin #Généraliste / #Chef d’#Orchestre
La polygraphie respiratoire nocturne et son rôle dans le dépistage des troubles respiratoires et cardiovasculaires. En effet, cet examen est crucial pour identifier non seulement les apnées du sommeil obstructives et centrales, mais également pour évaluer la désaturation en oxygène et la charge hypoxique, qui sont des indicateurs importants de risque cardiovasculaire. La polygraphie respiratoire aide à reconnaitre les patients à risque, comme ceux souffrant de diabète, d’obésité, ou d’hypertension, ainsi que ceux avec des antécédents familiaux d’accidents vasculaires cérébraux (AVC). Les médecins généralistes, grâce à leur connaissance globale de l’état de santé de leurs patients, jouent un rôle clé dans le dépistage précoce de ces troubles. La mise en évidence d’une charge hypoxique élevée peut en effet indiquer la nécessité d’une consultation spécialisée en cardiologie, notamment si la charge hypoxique dépasse 70 %. En outre, il est primordial de traiter ces troubles afin de réduire le risque de complications cardiovasculaires comme l’hypertension artérielle et l’AVC. En somme, la polygraphie respiratoire nocturne est devenue un outil prédictif non seulement pour le dépistage des apnées du […]
#Cidelec : #PneaVoX le capteur son trachéal révolutionne la #Polygraphie
Le capteur son trachéal PneaVoX Une technologie unique Issu de la collaboration entre le professeur Jean-Louis Racineux (CHU d’Angers) et Jean Pinguet (Laboratoire de recherche de l’ESEO), le PneaVoX est un capteur unique qui permet d’enregistrer 3 paramètres physiologiques essentiels : la respiration, les efforts respiratoires et les ronflements. Avec sa technologie brevetée, le PneaVoX révolutionne le suivi du sommeil en capturant avec précision la respiration des patients. Un capteur qui fait la différence Uniquement disponible dans les dispositifs CIDELEC, le PneaVoX apporte une grande précision dans le diagnostic. Placé à la base du cou, il permet l’enregistrement des sons trachéaux pendant le sommeil. Un algorithme sophistiqué analyse ces sons pour extraire des informations physiologiques clés. La respiration buccale et nasale. Les efforts respiratoires pour la caractérisation des évènements. Les ronflements. Le son et la pression, mesurés à l’intérieur de la chambre, fournissent un signal brut. À partir du signal brut, des filtres fréquentiels permettent d’extraire 3 signaux : Les sons respiratoires Les ronflements Les variations de pression (liées aux efforts respiratoires) Ces signaux permettent : La détection des apnées […]
#Sommeil 3.0 : Le #Patient toujours #Connecté à son #Médecin
Il est fascinant de voir comment les idées et les rêves liés à la santé connectée ont évolué et se sont concrétisés au fil du temps. L’intégration de dispositifs tels que le tensiomètre, l’oxymètre de pouls et le glucomètre dans la pratique médicale quotidienne a véritablement révolutionné la manière dont les soins de santé sont dispensés et gérés. Ce progrès permet non seulement un suivi plus précis et en temps réel de l’état de santé des patients, mais il facilite également une communication et une collaboration accrues entre patients et professionnels de santé. Des plateformes comme Doctolib ont en effet contribué à transformer la gestion des soins, rendant les services médicaux plus accessibles et efficaces. Le dépistage et la surveillance à distance ont permis de créer une connexion plus directe et constante avec les patients, ce qui peut améliorer la prévention et l’intervention précoce. La vision de ces bouleversements montre à quel point la technologie peut jouer un rôle crucial dans l’amélioration de la qualité des soins et dans le renforcement des relations patient-médecin. C’est une période passionnante pour ceux […]
#Apnées 3.0 : #Napoléon et les #Fondamentaux
#Apnée 3.0 et son #Histoire 1956 : le SAOS a été longtemps appelé le syndrome de Pickwick, en référence au roman de Charles Dickens, personnage en surpoids, souffrant de crises de somnolence incontrôlables (The Pickwick Papers 1965 : Dr Henri Gastaut, épileptologue, marseillais, constate pour la 1ère fois chez des patients pickwickiens endormis, la survenue d’arrêts répétés de la respiration, les apnée 1972 : Dr Christian Guilleminault, français, émigré aux USA, isole du syndrome de Pickwick une nouvelle entité : le SAOS, défini par l’existence de plus de 5 apnées/h de sommeil avec ou sans hypoventilation alvéolaire et/ou une obésité associée 1978 : Dr Remmers démontre qu’une occlusion pharyngée sous–tend les apnée 1981 : Dr Colin Sullivan, australien, propose pendant le sommeil, la mise en place, via un masque nasal, d’une ventilation en pression positive continue dans les voies aériennes (PPC) qui va transformer la vie des patients atteints de SAOS, car avant les SAOS les plus sévères étaient trachéotomisés L’échelle de somnolence d’Epworth a été créée à l’Hôpital d’Epworth (banlieue de Melbourne, Australie) Au 18ème siècle, ce syndrome est […]
#Sommeil 3.0 : Le #Ronflement ou la #Guerre des #Rose
Le ronflement du conjoint peut-il rendre sourd ? Peut-on devenir sourd à force de dormir à côté d’un ronfleur ? Lorsque la presbyacousie s’invite dans un couple de longue date, la question devient parfois une source de conflit. Une enquête de Specsavers relance le débat … pour la paix des ménages. Au-delà de la gêne occasionnée par le fait de dormir avec un partenaire qui ronfle, cela entraîne inévitablement du stress relationnel et des effets néfastes sur la santé. Une récente enquête, menée au Royaume-Uni par la chaîne de magasins Specsavers, a révélé que 48 % des personnes interrogées pensent même que leur ouïe a pu être endommagée par cette nuisance nocturne. En conséquence, un cinquième d’entre elles (22 %) ont répondu qu’elles allaient porter des bouchons d’oreille à l’avenir ou passer un test auditif (21 %). Et se boucher les oreilles est précisément ce que Gordon Harrison, audiologiste en chef de la chaîne de magasins, suggère comme bonne solution au problème. “Si vous avez du mal à trouver un sommeil paisible, il existe des solutions simples. Les bouchons d’oreille sont un […]
#Cidelec : la #ChargeHypoxique révolutionne le dépistage du #SAHOS
Charge hypoxique CIDELEC, 1er fabricant à intégrer le calcul de la charge hypoxique sur ses appareils Depuis 1990, CIDELEC innove pour toujours vous apporter plus d’informations sur le sommeil et les pathologies associées. Ainsi, nous sommes les premiers fabricants à intégrer le calcul de la charge hypoxique à vos enregistrements, car un meilleur diagnostic est le premier pas vers la meilleure prise en charge de vos patients. La charge hypoxique est définie comme l’image de l’hypoxie engendrée par les apnées/hypopnées lors d’une nuit de sommeil. C’est un indicateur supplémentaire pour aller plus loin dans le diagnostic du sommeil. Une nouvelle donnée pour un diagnostic personnalisé et une meilleure prise en charge Les publications scientifiques s’accordent à montrer que la charge hypoxique est un prédicteur fort des pathologies cardiovasculaires et de la mortalité. Nous vous proposons dès aujourd’hui d’intégrer cet indicateur supplémentaire à vos diagnostics du sommeil et de l’utiliser pour proposer à vos patients une prise en charge plus adaptée. Un indice complémentaire à l’index d’apnées-hypopnées L’indice de charge hypoxique vient compléter l’index d’apnées-hypopnées (IAH), qui ne permet pas […]
#Sommeil 3.0 : Le #Ronflement
Le ronflement est un phénomène fréquent, mais plutôt mal compris. Cet article s’intéresse à sa nature et tente de démystifier le mécanisme qui se cache derrière. Nous examinerons également les facteurs qui peuvent le déclencher. Une attention particulière sera portée au lien entre le ronflement et l’apnée du sommeil, un trouble encore plus sérieux. Ensuite, nous discuterons des méthodes utilisées pour le diagnostiquer, y compris les tests et les examens. Enfin, nous aborderons les solutions et les traitements disponibles pour aider ceux qui en souffrent à mieux dormir. Comprendre le phénomène du ronflement Définition du ronflement Le ronflement est un phénomène que nous connaissons tous, que ce soit par expérience personnelle ou par la présence d’un partenaire ronflant. Ce trouble du sommeil résulte du passage anormal de l’air à travers le nez et la gorge pendant le sommeil. Il se manifeste par un son audible provoqué par la vibration des tissus de la gorge, en raison du passage de l’air de manière moins fluide. Physiologie du ronflement Le ronflement survient lorsque nous sommes en phase de sommeil profond, et que nos muscles se détendent, y […]